В останні десятиліття управління факторами ризику серцево-судинних захворювань (ССЗ), включаючи артеріальну гіпертензію (АГ), поліпшилося завдяки даним рандомізованих контрольованих клінічних випробувань (РКВ), в яких використовували оцінку розвитку ускладнень (подій). Одним із результатів цих випробувань стало розроблення доказових настанов [1]. Прагнення використовувати докази з цих рандомізованих випробувань на основі подій стало наріжним каменем у розробленні рекомендацій щодо настановного лікування [2]. Однак у деяких ситуаціях дані досліджень на основі подій відсутні для допомоги у плані прийняття рішень щодо лікування як для тих, хто пише керівництва, так і для клініцистів. Це стосується лікування багатьох пацієнтів з АГ 1-ї стадії [1, 3].
Метою цього наукового твердження є надання інформації, яка доповнює настанову щодо принципів клінічної практики з гіпертензії 2017 року для пацієнтів з нелікованою гіпертенізєю 1-ї стадії (систолічний/діастолічний артеріальний тиск (АТ) 130–139/80–89 мм рт.ст.) з 10-річним ризиком розвитку атеросклеротичного серцево-судинного захворювання < 10 %, та осіб, які не досягають цільового рівня систолічного/діастолічного АТ (< 130/80 мм рт.ст.) через 6 місяців після рекомендованих у керівництві змін способу життя. Це твердження пропонує докази з інших джерел, крім рандомізованих контрольованих клінічних випробувань на основі подій, та пропонує варіанти терапії таких хворих для розгляду клініцистами [4].
Високий АТ є основною причиною захворюваності та смертності від ССЗ у всьому світі. Глобальна поширеність систолічного АТ > 110 мм рт.ст. за останні 3 десятиліття зросла і в 2015 році спричинила 10 мільйонів смертей та 212 мільйонів років життя з інвалідністю в усьому світі, що в 1,4 раза більше порівняно з 1990 роком [5]. Особи, які страждають на АГ, мають більш високий ризик розвитку ССЗ протягом усього життя, і початок захворюваності на серцево-судинні хвороби в них настає на 5 років раніше, ніж у осіб з нормальним АТ [6, 7]. Серед дорослих осіб середнього віку підвищення рівня АТ на кожні 20 мм рт.ст. пов’язане з подвоєнням частоти смертності внаслідок інсульту, ішемічної хвороби серця та інших судинних причин [8]. Нещодавній аналіз групи дорослих в дослідженні MESA (Multi-Ethnic Study of Atherosclerosis — «Багатоетнічне дослідження атеросклерозу»), які мали рівень систолічного АТ 90–129 мм рт.ст. і низький ризик розвитку атеросклеротичного серцево-судинного захворювання (АССЗ), показав прогресивне збільшення рівня коронарного кальцію, традиційних факторів ризику ССЗ та частоту розвитку серцево-судинних ускладнень у осіб з більш високим рівнем систолічного АТ на початковому етапі [9]. Як зазначено в супровідній редакційній статті, це дослідження може визначити як ідеальний рівень систолічного АТ для запобігання раннім стадіям АССЗ 90 мм рт.ст. [10]. Серед дорослих американців з 2011 по 2014 рік 42,3 % мали нормальний рівень АТ (систолічний/діастолічний АТ < 120/80 мм рт.ст.), 12,1 % — підвищений АТ (120–129/< 80 мм рт.ст.), 13,7 % — АГ 1-ї стадії (130–139/80–89 мм рт.ст.), 7,7 % — АГ 2-ї стадії (≥ 140/90 мм рт.ст.), а 24,2 % приймали антигіпертензивні препарати [11]. Навіть серед осіб молодого віку в дослідженні CARDIA (Coronary Artery Risk Development in Young Adults — «Ризик розвитку коронарних артерій у молодих дорослих») значна частка учасників цієї дворасової когорти віком до 40 років мала підвищений АТ (9 %), АГ 1-ї стадії (25 %) або АГ 2-ї стадії (13 %) [12]. Все очевидіше, що величини АТ вище рівня, який вважається нормальним (≥ 120/80 мм рт.ст.) у ранньому дорослому віці, асоціюються з більш високим довгостроковим ризиком ССЗ, навіть якщо розрахунковий 10-річний ризик у людини є низьким. АГ 1-ї стадії не тільки поширена серед дорослих осіб молодого та середнього віку — більшість із них переходять до АГ 2-ї стадії зі ще більшим ризиком розвитку АССЗ. Так, у Китаї серед дорослих осіб середнього віку (35–59 років) з АГ 1-ї стадії протягом 15 років 65 % прогресували до 2-ї стадії. Крім того, більше 26 % усіх смертей від ССЗ та 13 % усіх смертей були віднесені до АГ 1-ї стадії [13].
Рекомендації для дорослих і брак доказів із рандомізованих досліджень
У керівництві 2017 року з клінічної практики щодо АГ для дорослих при гіпертензії 1-ї стадії та 10-річному ризику розвитку ССЗ < 10 % рекомендовано лікування зміною способу життя. Також рекомендується повторювати вимірювання АТ через інтервали від 3 до 6 місяців. Для пацієнтів, які не досягають мети лікування < 130/80 мм рт.ст., подальші кроки щодо лікування не запропоновані [1]. Немає РКВ, в яких би оцінювали розвиток ССЗ у осіб із АГ 1-ї стадії та низьким 10-річним ризиком [14]. Оскільки вік є дуже сильним фактором ризику ССЗ, слід підкреслити, що багато з цих пацієнтів є особами молодого віку. Тривалий часовий період до першої події ССЗ та загальна низька частота розвитку випадків ССЗ для більшості молодих осіб потребуватимуть адекватних досліджень з великим обсягом вибірки або тривалим часовим горизонтом для виявлення відмінностей у важливих клінічних результатах. Пов’язані з цим витрати та логістичні труднощі роблять малоймовірним здійснення таких випробувань у сучасній ситуації щодо проведення досліджень. Ця ситуація подібна до гіперхолестеринемії, оскільки відзначаються ранній початок і прогресуюче зростання ризику ССЗ серед пацієнтів з гіперхолестеринемією та відсутність результатів широкомасштабних досліджень, які демонструють користь від лікування в популяціях із низьким ризиком. Внаслідок цих перешкод медичне співтовариство повинно спиратися на результати популяційних досліджень, досліджень медичних служб, клінічних випробувань із сурогатними кінцевими точками та висновки клінічних випробувань, проведених у групах високого ризику, для керівництва лікуванням у цій популяції [15]. Витрати значно зросли, оскільки клінічні випробування при ССЗ збільшилися в розмірах, обсязі та складності [16]. Запропоновані нові статистичні підходи для збільшення потужності та зменшення обсягу вибірки та вартості. До того ж великі прагматичні випробування, рандомізовані випробування на основі реєстрів і проведення випробувань з ураженням органів-мішеней як кінцевою точкою або проміжними кінцевими точками ССЗ є особливостями дизайну випробувань, що можуть надати можливість відповісти на клінічні питання, які раніше не мали відповідей. Такі нововведення можуть дозволити проведення доступних РКВ, що нададуть інформативні результати в молодих осіб із меншим ризиком розвитку АССЗ.
Контрасти педіатричних рекомендацій у підлітків
Керівництво щодо АГ у підлітків, рекомендоване Американською академією педіатрії в 2017 році (Клінічна практична настанова щодо скринінгу та лікування високого АТ у дітей та підлітків (AAP-CPG)), базується на доказах пошкодження органів-мішеней, пов’язаного із АГ (ПОМ) у підлітків, а також на доказах того, що рівні АТ у вищому діапазоні в підлітковому віці мають тенденцію до поступового зростання, що призводить до розвитку АГ у ранньому дорослому віці [19]. Отже, цілі лікування у цьому керівництві щодо АГ у підлітків базуються на зниженні ризику розвитку ПОМ та зменшенні ризику розвитку серцево-судинних захворювань у зрілому віці. В цьому ж керівництві визначення АГ 1-ї стадії для підлітків ≥ 13 років є ідентичним визначенню настанови для дорослих 2017 року. Оптимальною метою лікування АТ для АГ 1-ї стадії у підлітків є систолічний/діастолічний АТ < 90-го процентиля або < 130/80 мм рт ст. залежно від того, що нижче. Початковим лікуванням, рекомендованим при АГ 1-ї стадії, за відсутності діабету або хронічних захворювань нирок, є нефармакологічна модифікація способу життя. Цей підхід до лікування включає надання консультацій щодо контролю маси тіла, дотримання здорової дієти, збільшення фізичної активності та покращення інших факторів ризику, що піддаються модифікації, а також моніторинг АТ протягом 6 місяців. Якщо після 6 місяців після зміни способу життя АТ не знижується до цільового рівня, рекомендується фармакологічне лікування. Настанова для дітей рекомендує отримати дані ехокардіограми як базового дослідження при розгляді необхідності фармакологічного лікування та надає детальні рекомендації щодо первинного вибору препарату та титрування препарату для досягнення цільового рівня АТ. У кількох публікаціях, в яких використовували визначення АГ із дитячих настанов для педіатричних груп, були виявлені більша поширеність АГ у дитячій популяції та підвищений АТ порівняно з попередніми рекомендаціями. Sharma та співавт. [20] повідомили, що діти, які були класифіковані за категорією АТ із використанням критеріїв дитячих настанов, мали інші асоційовані фактори ризику ССЗ, включаючи ожиріння, підвищений гемоглобін А1с та аномалії ліпідів; таким чином виявлялись діти з загальним ризиком ССЗ. Інше дослідження, яке вивчало застосування визначення із дитячих настанов для дитячих категорій АТ у когорті міста Богалуса (Луїзіана, США), виявило, що їх використання покращило прогнозування подальшого розвитку артеріальної гіпертензії та гіпертрофії лівого шлуночка у ранньому дорослому віці [21]. Аналіз даних щодо АТ у підлітків віком від 10 до 17 років у популяції первинної медичної допомоги на базі громади продемонстрував, що серед осіб з постійно підвищеним АТ прогресування до АГ протягом 2-річного періоду спостерігалася у 5,9 % [22]. Нещодавно Yang та співавт. [23] оприлюднили метааналіз 12 відповідних когортних досліджень підвищеного АТ у дітей та підлітків та проміжних показників або жорстких кінцевих точок у зрілому віці. У цьому дослідженні підвищений АТ у дитячому віці визначався як рівень АТ > 90-го процентиля або ≥ 120/80 мм рт.ст. Дослідники встановили, що підвищений АТ у дитячому віці асоціювався зі збільшенням жорсткості артерій у зрілому віці, яка була виміряна за швидкістю пульсової хвилі (коефіцієнт ризику (КР) 1,83, 95% ДІ 1,39–2,40), товщини інтима-медіа у сонних артеріях (КР 1,60, 95% ДІ 1,29–2,00) та гіпертрофією лівого шлуночка (КР 1,40, 95% ДІ 1,20–1,64). Незважаючи на деякі обмеження в цих проспективних дослідженнях, вони надають переконливі докази того, що без втручань АГ або підвищений АТ у юності є прогресуючим розладом, що призводить до розвитку проміжних маркерів ССЗ.
Ефективність і виклики лікування зміною способу життя
Зміни способу життя, спрямовані на досягнення більш здорової дієти, зменшення споживання натрію, посилення споживання калію, збільшення фізичної активності та підтримання стриманості або помірності вживання алкоголю, є наріжним каменем профілактики та лікування АГ [1]. Дослідження TOHP (Trials of Hypertension Prevention — «Дослідження з профілактики гіпертензії») продемонструвало ефективність лікування зміною способу життя для зниження АТ і профілактики АГ. Однак навіть за оптимальних умов, в яких поведінкове консультування проводить досвідчена команда, бажаних результатів складно досягти та зберегти з часом. Друга фаза TOHP передбачала консультації щодо змін способу життя протягом як мінімум 36 місяців спостереження у 1787 дорослих віком від 30 до 54 років, які за новою класифікацією відносяться до АГ 1-ї стадії та мали індекс маси тіла, що становив від 110 до 165 % від ідеального [24]. Базове споживання натрію (≈ 4200 мг/добу) було зменшено на 42, 32 та 27 % через 6, 18 та 36 місяців у групі осіб, яким призначалося лише зменшення споживання натрію, та на 36, 25 і 19 % у тих, кому призначали як зниження споживання натрію, так і схуднення. Для відповідних наступних візитів початкова маса тіла (в середньому ≈ 207 фунтів (93 кг)) була зменшена на 4,7, 2,1 і 0,2 % у групі схуднення та 4,3, 2,3 і 0,3 % в осіб, яким призначали поєднання зменшення маси тіла та зниження споживання натрію. Хоча результати як зменшення споживання натрію, так і втрати маси тіла в цьому дослідженні були значно кращими порівняно з групою звичайної допомоги, вони підкреслюють труднощі досягнення та підтримання поведінкових втручань, спрямованих на зниження АТ.
Подібні дані були отримані в дорослих із високим ризиком розвитку ССЗ. Наприклад, у рандомізованому контрольованому дослідженні, проведеному на 5145 дорослих віком від 45 до 75 років (у середньому 59 років) з діабетом та індексом маси тіла ≥ 25 кг/м2 (середня маса тіла становила 223 фунти (100 кг)), особи, які були рандомізовані у групу поведінкового втручання щодо втрати маси тіла, мали масу тіла на ≈ 8, 6 і 2,6 % меншу, ніж пацієнти контрольної групи, через 12 місяців, 2 роки та в кінці дослідження (медіана спостереження — 9,6 року) [25].
Ще складнішим є досягнення широкого прийняття та впровадження заходів щодо зміни способу життя в клінічному лікуванні АГ. Ефект зниження АТ внаслідок індивідуальних змін способу життя, таких як лише зниження споживанню натрію, зазвичай є меншим, ніж його досягнення за допомогою прийому ліків. Краще зниження АТ вимагає використання більш складних поведінкових втручань, спрямованих більш ніж на 2 фактори, таких як комбінація зниження рівня натрію та втрати маси тіла [26]. Також занепокоєння викликає те, що дослідження втручання у спосіб життя, на відміну від медикаментозних, зазвичай були зосереджені на зміні АТ і забезпечували лише непрямі докази зменшення випадків ССЗ або інших кінцевих точок [1, 24, 27, 28].
Після проведення TOHP та інших досліджень щодо втручання у спосіб життя, дослідження дієтичного втручання DASH (Dietary Approach to Stop Hypertension — «Дієтичний підхід до зупинки гіпертонії») додатково продемонструвало вплив дієти на АТ [29]. Учасники були рандомізовані на використання дієти, багатої фруктами та овочами, або на комбіновану дієту, яка містила фрукти й овочі і молочні та інші продукти зі зниженим вмістом жиру та загальним зменшенням споживання жиру (дієта DASH), або дієту без втручання. Порівняно з конт-рольною групою в осіб, які отримували дієту DASH, спостерігалося статистично значуще зниження АТ. Дієта DASH була ефективною незалежно від початкового статусу АГ або раси/етнічної приналежності. У наступному дослідженні щодо впливу харчування, яке вивчало вплив дієти DASH та зменшення споживання натрію як окремо, так і в поєднанні, кожне з втручань знижувало АТ, причому найбільший ефект спостерігався в осіб, які були рандомізовані як для дієти DASH, так і для зменшення споживання дієтичного натрію [30]. Ефект зниження АТ був більшим у пацієнтів із початковою АГ порівняно з тими, які її не мали, та у чорношкірих порівняно з усіма іншими учасниками. У поведінковому рандомізованому контрольованому дослідженні, проведеному у 810 дорослих з АГ 1-ї та 2-ї стадії, в якому було 3 групи учасників, втручання, спрямовані на фізичну активність, зниження маси тіла, зменшення споживання натрію та зменшення споживання алкоголю, кожне окремо або у поєднанні з дієтою DASH, знизили рівень АТ порівняно з групою, в якій лише надавали поради [31]. Додавання дієти DASH призвело до дещо більшого зниження АТ через 6 (первинний результат), 27 та 18 місяців, але різниця не були статистично значущою [32].
Незважаючи на згадані раніше виклики, досягнення та підтримка зміни способу життя є принципово важливими зусиллями щодо зменшення ризику серцево-судинних захворювань, пов’язаного з підвищеним АТ. Різні поєднання нездорової дієти, що призводить до збільшення маси тіла, надмірного споживання натрію, недостатнього споживання калію, недостатньої фізичної активності та надмірного вживання алкоголю, є причиною високого АТ та АГ у більшості дорослих, а зміна способу життя є основною стратегією профілактики та лікування гіпертензії [1]. Модель хронічної допомоги (The Chronic Care Model) та інші сучасні парадигми найкращої практики для профілактики та контролю АГ наголошують на значенні багаторівневої системи, зосередженої на поінформованому, активному пацієнті, здатному до суттєвого самоменеджменту при сильній підтримці ініціативної групи, родини та друзів, відповідній структурі постачальників медичних послуг, а також системі підтримки громади. Всі вони організовані для сприяння успіху лікування [33, 34]. Зміни способу життя, що є ключовою складовою моделі хронічного догляду, можуть бути полегшені шляхом визначення чемпіона, який добре обізнаний у техніках зміни поведінки, використання інформаційних технологій для навчання пацієнтів, підтримки та моніторингу досягнення початкової мети та довгострокового дотримання рекомендованих здорових змін поведінки та створення сприятливого середовища в медичних закладах, житлі пацієнта та громаді. На національному рівні такі ініціативи, як обмін інформацією про здоров’я з метою пропаганди здорового способу життя, пропозиції щодо поліпшення маркування та переробки продуктів харчування, просування певних продуктів харчування, шкільних та інших програм харчування, фізичної активності та медичного страхування, що роблять акцент на здоровому способі життя, є важливими доповненнями до системи надання допомоги.
Інші докази
Довічний ризик ССЗ
До публікації Керівництва з клінічної практики щодо АГ для дорослих 2017 року обсерваційні дослідження продемонстрували градуйовану залежність рівня систолічного АТ від 114 до 140 мм рт.ст. із ризиком розвитку майбутніх ССЗ (коронарні ускладнення, серцева недостатність, інсульт, транзиторна ішемічна атака), серцево-судинною смертністю та загальною смертністю зі збільшенням частоти подій у діапазоні від 20 до 50 % [7, 8, 35]. Більш високі коефіцієнти ризику мали особи з високим рівнем АТ (130/80–140/90 проти 120/80–130/80 мм рт.ст.), смертність від ССЗ порівняно з загальною смертністю та систолічний АТ порівняно з діастолічним АТ.
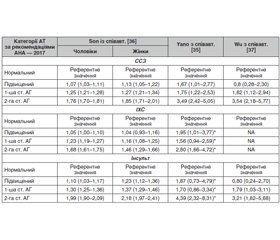
З часу опублікування Керівництва з клінічної практики щодо АГ для дорослих 2017 року було опубліковано три звіти щодо осіб молодого віку, стратифікованих у когорти відповідно до переглянутих визначень АГ, які підтвердили ці взаємозв’язки рівня тиску та ССЗ у великих когортах з різною етнічною популяцією (табл. 1). У дослідженні CARDIA Yano та співавт. продемонстрували, що чорношкірі та білошкірі чоловіки і жінки з підвищеним АТ або АГ 1-ї стадії мали частоту ССЗ на ≈ 70 % вищу, ніж особи з нормальним рівнем АТ [35]. Дослідження у Південній Кореї за участю 2,5 мільйона дорослих віком від 18 до 39 років на початковому етапі, за якими спостерігали протягом 10–13 років, виявило на 25 % вищий рівень випадків ССЗ в осіб, які не отримували лікування при 1-й стадії АГ на вихідному рівні, порівняно з тими, у кого був нормальний АТ [36]. Нещодавнє дослідження, проведене в Китаї, виявило подібні результати [37]. Для всіх цих досліджень зафіксовані CCЗ зазвичай відзначались у віці < 55 років.
/61.jpg)
Довічний ризик прогресування гіпертензії
У США поширеність АГ зростає з віком, і в 2011–2014 рр. 82 % дорослих ≥ 75 років мали АГ [11]. Значення АТ у дитинстві є сильним предиктором рівня АТ у зрілому віці. Наприклад, у Bogalusa Heart Study (Дослідження серця у Богалусі) спостерігалась сильна кореляція між значенням АТ у дітей та підлітків віком від 5 до 14 років та рівнем АТ, виміряним через 15 років (r = 0,36–0,50 для систолічного АТ та r = 0,20–0,42 для діастолічного АТ з деякими коливаннями залежно від віку, раси та статі) [38].
Тривалі спостережні дослідження в США показали високу кумулятивну частоту АГ протягом усього життя. Коли в дослідженні CARDIA АГ визначали як систолічний АТ ≥ 130 мм рт.ст., а діастолічний АТ ≥ 80 мм рт.ст. або при прийомі антигіпертензивних препаратів, сукупна поширеність АГ у віці від 18 до 55 років становила 76, 76, 55 та 40 % у чорношкірих чоловіків, чорно-шкірих жінок, білошкірих чоловіків та білошкірих жінок відповідно [39]. Навіть серед учасників дослідження CARDIA з рівнем систолічного АТ < 110 мм рт.ст. і діастолічним АТ < 70 мм рт.ст. віком від 18 до 30 років у 64 % дорослих чорно-шкірих та 33 % дорослих білошкірих осіб у віці до 55 років розвинулась АГ. У дослідженні MESA, в якому визначали АГ як рівень систолічного АТ ≥ 140 мм рт.ст., а діастолічного АТ ≥ 90 мм рт.ст. або при застосуванні антигіпертензивних препаратів, прогнозована 40-річна сукупна частота АГ у віці від 45 до 85 років становила 93, 92, 86 та 84 % серед чорношкірих, латиноамериканських, білих та китайських учасників відповідно [40].
Попередні дослідження припускають, що вікове підвищення АТ, що спостерігається в США, може і не бути неминучим. У дослідженні INTERSALT, проведеному серед 52 осіб із 32 країн та 5 континентів, спостерігалася значна гетерогенність рівнів АТ у різних місцях [41]. У 4 різних популяціях (індіанці яномомо та сінгу з Бразилії, сільське населення в Кенії та в Папуа — Новій Гвінеї) не спостерігалось збільшення середніх рівнів систолічного або діастолічного АТ з 20 до 59 років. Навіть у США далеко не в усіх дорослих спостерігається підвищення АТ зі збільшенням віку. При аналізі даних дослідження CARDIA 21 % учасників мали низьку стабільну траєкторію АТ, що визначається низьким рівнем АТ на початковому етапі з незначним збільшенням АТ або його відсутністю протягом більше 25 років спостереження [39]. У цій групі середній рівень систолічного АТ збільшився з 101 до 104 мм рт.ст., а середнє значення діастолічного АТ зросло з 62 до 64 мм рт.ст. протягом 25 років, лише 3 % учасників почали приймати антигіпертензивні ліки. За даними дослідження CARDIA, здорова поведінка, включаючи більш низький індекс маси тіла та вищу прихильність до типу дієти DASH, була пов’язана з меншим ризиком розвитку АГ протягом 30 років спостереження [39].
Ураження органів-мішеней у молодих хворих низького ризику
Дані проспективних когортних досліджень починаючи з дитинства дають уявлення про початок ССЗ у ранньому дорослому віці. Під час аналізу траєкторій АТ за даними 5 проспективних когортних досліджень щодо показників стану серцево-судинної системи, включаючи АТ, Allen та співавт. [42] виявили асоціацію зниження стану серцево-судинного здоров’я зі збільшенням товщини інтима-медіа каротидної артерії в ранньому дорослому віці. Інші повідомлення вказують на те, що початок АГ у ранньому дорослому віці призводить до значного ризику розвитку ПОМ порівняно з початком АГ у більш пізньому віці. Попередній аналіз траєкторії на основі даних когорт дослідження CARDIA виявив 5 різних траєкторій усередненого АТ ([систолічний АТ + діастолічний АТ]/2). Порівняно з найнижчою траєкторією у двох групах найвищими траєкторіями АТ були більші КР розвитку показника коронарної кальцифікації ≥ 100. Скориговані КР для 2 груп із вищим початковим рівнем АТ становили 2,28 (95% ДІ 1,24–4,18) та 3,70 (95% ДІ 1,66–8,20) відповідно. Подібні результати були отримані і для траєкторій АТ при ізольованій систолічній АГ [43]. Ці останні публікації, засновані на аналізі тривалих досліджень у когортах осіб молодого віку з АГ 1-ї стадії, демонструють підвищений ризик передчасних несприятливих наслідків ССЗ. Для розроблення показників ризику, придатних для молодих осіб, що полегшують ідентифікацію індивідуумів, які навіть при АГ 1-ї стадії мають підвищений ризик передчасних несприятливих наслідків ССЗ, потрібні додаткові дослідження. Клінічні випробування також необхідні для розроблення оптимального лікування АГ 1-ї стадії в осіб молодого віку. Додаткові дані щодо коефіцієнтів ризику в молодих осіб з підвищеним АТ та АГ 2-ї стадії наведені в табл. 1 [36–38].
Уповільнення прогресування гіпертензії
Як зазначалося вище, велика кількість доказів підтримує нефармакологічні втручання з метою профілактики АГ та контролю АТ. На додаток до таких втручань у кількох рандомізованих дослідженнях було показано, що в пацієнтів з прегіпертензією фармакологічна терапія може запобігти прогресуванню АГ (терміни, що застосовуються під час дослідження).
У програмі TROPHY (Trial of Preventing Hypertension — «Дослідження для запобігання гіпертензії») 772 дорослі з рівнем систолічного АТ 130–139 мм рт.ст. або діастолічним АТ 85–89 мм рт.ст. були рандомізовані до прийому 16 мг кандесартану на добу або плацебо. Вивчався розвиток АГ, яку визначали за середнім показником систолічного АТ ≥ 140 мм рт.ст. або діастолічного АТ ≥ 90 мм рт.ст. протягом 3 візитів або за рівнем систолічного АТ ≥ 160 мм рт.ст. або діастолічного АТ ≥ 100 мм рт.ст. протягом щонайменше 1 контрольного візиту, розвитком ПОМ або інших причин для початку фармакологічного лікування [44]. Протягом 2 років у 13,6 % осіб, рандомізованих на прийом кандесартану, та в 40,4 % осіб, які приймали плацебо, розвинулась АГ. Лікування кандесартаном було припинено через 2 роки, а за розвитком АГ спостерігали ще 2 роки. Протягом усього 4-річного періоду спостереження у меншої частки учасників, рандомізованих на прийом кандесартану протягом 2 років, порівняно з особами, які приймали плацебо, розвинулася АГ: 53,2 проти 63,0 %. Таким чином, згідно з даними цього дослідження, було підраховано, що 4 особи потребуватимуть фармакологічного лікування протягом 2 років, щоб запобігти 1 новому випадку розвитку АГ. Одним із важливих висновків цього дослідження стало те, що була визначена необхідність продовження антигіпертензивної терапії з метою запобігання виникненню АГ на більш тривалий термін.
Принаймні в 2 інших РКВ було продемонстровано, що фармакологічна терапія може зменшити ризик розвитку АГ. У дослідженні PREVER-Prevention (Prevention of Hypertension in Patients with Prehypertension — «Профілактика артеріальної гіпертензії у пацієнтів із предгіпертензією») дорослі з систолічним АТ 120–139 мм рт.ст. або діастолічним АТ 80–89 мм рт.ст. (рівні, що відповідають підвищеному АТ та АГ 1-ї стадії в Керівництві з клінічної практики щодо АГ для дорослих 2017 року) після 3 місяців втручання щодо змін способу життя були рандомізовані на прийом хлорталідону/амілориду або плацебо [45]. У цьому дослідженні сукупна частота випадків гіпертонії, визначена як середній систолічний АТ ≥ 140 мм рт.ст. або середній діастолічний АТ ≥ 90 мм рт.ст. протягом 2 візитів, становила 11,7 % серед учасників групи хлорталідону/амілориду проти 19,5 % в осіб, які були рандомізовані на прийом плацебо. Крім того, у групі втручання спостерігалося зменшення електрокардіографічних показників маси міокарда лівого шлуночка, що підтверджує концепцію того, що антигіпертензивна медикаментозна терапія запобігає субклінічній патофізіологічній реакції на підвищений АТ та АГ 1-ї стадії. У дослідженні PHARAO (Prevention of Hypertension With the ACE-Inhibitor Ramipril in Patients With High-Normal BP — «Профілактика артеріальної гіпертензії за допомогою інгібітора АПФ раміприлу у пацієнтів з високим рівнем АТ») пацієнти з рівнем систолічного АТ 130–139 мм рт.ст. були рандомізовані на прийом раміприлу або плацебо [46]. Протягом 3 років у 30,7 % осіб, які були рандомізовані в групу раміприлу, проти 42,9 % осіб, які були рандомізовані в групу плацебо, розвинулась АГ, яку визначали за середнім рівнем систолічного АТ ≥ 140 мм рт.ст. або діастолічного АТ ≥ 90 мм рт.ст. В іншому дослідженні за участю дорослих осіб віком від 18 до 36 років з діастолічним АТ < 85 мм рт.ст., обоє батьки яких мали АГ, значення систолічного та діастолічного АТ при амбулаторному моніторингу АТ були нижчими через 1 рік серед учасників, рандомізованих в групу прийому 8 мг кандесартану (–3,9 та –3,4 мм рт.ст. для систолічного та діастолічного АТ відповідно), тоді як доказів його зниження для учасників, рандомізованих в групу плацебо (0,3 та 0,6 мм рт.ст. для систолічного та діастолчного АТ відповідно), не було [47]. Про число учасників, у яких розвинулась АГ, не було повідомлено. Ці РКВ вказують на те, що фармакологічне лікування може бути ефективним для зниження АТ при АГ 1-ї стадії та запобігання прогресуванню до подальшого підвищення рівня АТ.
Пропозиції на майбутні дослідження
Проведення РКВ у молодих дорослих із визначенням тяжких ССЗ (смерть, нефатальний інфаркт міокарда та інсульт) було б складним з огляду на відносно низьку частоту цих наслідків у дорослих < 40 років. Таке випробування вимагало б дуже великої за обсягом вибірки і спостереження, тривалішого ніж звичайні 5 років. Слід розглядати альтернативні дизайни досліджень. Первинні результати можуть бути пов’язані із АТ, зокрема прогресування до АГ 2-ї стадії, кумулятивний вплив підвищеного АТ, проміжні маркери ССЗ або прогресування до ПОМ.
Нові випробування могли б базуватися на конструкціях, що застосовуються у програмах TROPHY, PHARAO та PREVER-Prevention, надаючи їм можливість оцінювати додаткові серцеві результати, такі як ехокардіографічні маркери маси лівого шлуночка та функції серця, частота виявлення/прогресування коронарного кальцію та судинні кінцеві точки, зокрема вікове збільшення швидкості пульсової хвилі та товщини комплексу інтима-медіа сонної артерії або зменшення гомілково-плечового індексу. Амбулаторний моніторинг АТ та домашній моніторинг АТ також можуть бути включені як кінцеві точки.
Узагальненість попередніх випробувань для молодих дорослих була поставлена під сумнів, насамперед через низький ризик ССЗ. Практично неможливо повторити великі рандомізовані дослідження в кожній невивченій групі. Деталізоване узагальнення повинно враховуватися при розробленні нових випробувань, а критерії включення повинні забезпечувати долучення різноманітної популяції, яка могла б забезпечити оцінку результатів у віковому діапазоні від 20 до 50 років, а також включати основ-ні расові та етнічні підгрупи, так само як і жіночу популяцію, зокрема осіб, у яких в анамнезі спостерігалась АГ під час вагітності.
Інформаційні технології та соціальні медіа є найкращими формами спілкування для осіб молодого віку. Інформаційні технології можуть також покращити моніторинг АТ та інших перемінних, що є об’єктом дослідження. Долучення до планів догляду фармацевтичних працівників, медичних сестер та інших медичних працівників у громадах може покращити рівень обізнаності щодо АГ та прихильності до лікування. Інші потенційні стратегії включають використання прагматично структурованої національної мережі, в якій відповідні пацієнти можуть бути залучені до клінічних випробувань з подальшим застосуванням хмарних технологій та впровадження алгоритмів контролю якості, які полегшують завантаження та відстеження даних дослідження [48, 49]. Пошук стимулів для практик щодо приєднання до такої мережі та для участі пацієнтів зі збільшенням рівня дотримання вимог протоколу потенційно міг би бути доповнений сукупністю орієнтованих на результати пацієнта дослідників, фахівців із оцінки результатів, прагматичних дослідників і зацікавлених сторін (постачальників первинної медичної допомоги та пацієнтів), які на сьогодні вже існують.
Міркування для клінічної практики
Як рекомендовано у Керівництві з клінічної практики щодо АГ для дорослих 2017 року, пацієнтам з АГ 1-ї стадії, які мають оціночний 10-річний ризик АССЗ < 10 %, слід проводити лікування за допомогою нефармакологічної терапії (змін способу життя) та повторно проводити оцінку АТ протягом 3–6 місяців [1]. Слід інформувати пацієнтів, що багато з них можуть досягти цільового АТ без використання ліків, шляхом енергійного впровадження змін способу життя.
У всіх пацієнтів з АГ 1-ї стадії, які не досягли цільового АТ (< 130/80 мм рт.ст.) протягом 6 місяців, лікування зміною способу життя слід продовжувати, а також розглянути додавання ліків 4 класів, рекомендованих у керівництві 2017 року [1]. Для пацієнтів, в яких у підлітковому віці (або в дитинстві) була виявлена АГ та була призначена антигіпертензивна медикаментозна терапія, слід враховувати початкові показання, які були використані для старту медикаментозного лікування, та необхідність продовжувати прийом антигіпертензивних препаратів і зміни способу життя при досягненні молодого дорослого віку [50].
Серед молодих дорослих з АГ 1-ї стадії, яка не контролюється за допомогою змін способу життя, особливу увагу слід приділити застосуванню антигіпертензивних препаратів в осіб із сімейним анамнезом передчасних ССЗ [51], АГ в анамнезі під час вагітності [52] або особистим анамнезом передчасного народження [53].
Молодим дорослим з АГ 1-ї стадії слід приділити пильну увагу питанням прихильності до лікування. Рекомендації щодо стратегій дотримання для покращення прихильності до лікування та контролю АГ доступні у Керівництві з клінічної практики щодо АГ для дорослих 2017 року [1]. У напружених практиках з обмеженим часом у постачальників послуг і недостатнім досвідом у техніках зміни поведінки для консультування щодо зміни способу життя дуже бажано виділити спеціально навченого/сертифікованого члена команди або непрактикуючого консультанта.
Як рекомендовано в настанові Американського колегії кардіологів/Американської асоціації серця у 2019 році щодо первинної профілактики ССЗ, у пацієнтів з 10-річним ризиком < 10 % рівень ризику повинен оцінюватися кожні 4–6 років [54].
Як зазначалося вище, доказова база для цих тверджень ґрунтується насамперед на даних спостережень. За відсутності даних рандомізованих контрольованих досліджень та відсутності плану проведення таких досліджень клініцисти можуть використовувати своє клінічне судження при розгляді можливості вибору антигіпертензивних ліків для цих пацієнтів.
Переклад проф. Ю. Сіренка
Оригінал статті доступний в журналі:
Hypertension. 2021. 77. 00–00. DOI: 10.1161/
HYP.0000000000000195
Список литературы
1. Whelton P.K., Carey R.M., Aronow W.S., Casey D.E. Jr, Collins K.J., Dennison Himmelfarb C., DePalma S.M., Gidding S., Jamerson K.A., Jones D.W. et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines [published correction appears in Hypertension. 2018. 71. e140-e144]. Hypertension. 2018. 71. e13-e115. doi: 10.1161/HYP.0000000000000065.
2. Gibbons R.J., Smith S., Antman E. American College of Cardiology/American Heart Association clinical practice guidelines: part I: where do they come from? Circulation. 2003. 107. 2979-2986. doi: 10.1161/01.CIR.0000063682.20730.A5.
3. Clark D. 3rd, Hall M.E., Jones D.W. Dilemma of blood pressure management in older and younger adults. Hypertension. 2020. 75. 35-37. doi: 10.1161/HYPERTENSION-AHA.119.14125.
4. Victora C.G., Habicht J.P., Bryce J. Evidence-based public health: moving beyond randomized trials. Am. J. Public Health. 2004. 94. 400-405. doi: 10.2105/ajph.94.3.400.
5. Yusuf S., Joseph P., Rangarajan S., Islam S., Mente A., Hystad P., Brauer M., Kutty V.R., Gupta R., Wielgosz A. et al. Modifiable risk factors, cardiovascular disease, and mortality in 155 722 individuals from 21 high-income, middleincome, and low-income countries (PURE): a prospective cohort study. Lancet. 2020. 395. 795-808. doi: 10.1016/S0140-6736(19)32008-2.
6. Forouzanfar M.H., Liu P., Roth G.A., Mohmmad H., Ng M., Biryukov S., Marczak L., Alexander L., Estep K., Abate K.H. et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115 mmHg, 1990–2015. JAMA. 2017. 317. 165-182. doi: 10.1001/jama.2016.19043.
7. Rapsomaniki E., Timmis A., George J., Pujades-Rodriguez M., Shah A.D., Denaxas S., White I.R., Caulfield M.J., Deanfield J.E., Smeeth L. et al. Blood pressure and incidence of twelve cardiovascular diseases: lifetime risks, healthy life-years lost, and age-specific associations in 1•25 million people. Lancet. 2014. 383. 1899-1911. doi: 10.1016/S0140-6736(14)60685-1.
8. Lewington S., Clarke R., Qizilbash N., Peto R., Collins R.; Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies [published correction appears in Lancet. 2003. 361. 1060]. Lancet. 2002. 360. 1903-1913. doi: 10.1016/s0140-6736(02)11911-8.
9. Whelton S.P., McEvoy J.W., Shaw L., Psaty B.M., Lima J.A.C., Budoff M., Nasir K., Szklo M., Blumenthal R.S., Blaha M.J. Association of normal systolic blood pressure le-vel with cardiovascular disease in the absence of risk factors. JAMA Cardiol. 2020. 5. 1011-1018. doi: 10.1001/jamacardio.2020.1731.
10. Jones D.W. What is a normal blood pressure? JAMA Cardiol. 2020. 5. 1018-1019. doi: 10.1001/jamacardio.2020.1742.
11. Muntner P., Carey R.M., Gidding S., Jones D.W., Taler S.J., Wright J.T. Jr, Whelton P.K. Potential US population impact of the 2017 ACC/AHA high blood pressure guideline. Circulation. 2018. 137. 109-118. doi: 10.1161/CIRCULATIONAHA.117.032582.
12. Yano Y., Reis J.P., Colangelo L.A., Shimbo D., Viera A.J., Allen N.B., Gidding S.S., Bress A.P., Greenland P., Muntner P. et al. Association of blood pressure classification in young adults using the 2017 American College of Cardiology/American Heart Association blood pressure guideline with cardiovascular events later in life. JAMA. 2018. 320. 1774-1782. doi: 10.1001/jama.2018.13551.
13. Qi Y., Han X., Zhao D., Wang W., Wang M., Sun J., Liu J., Li Y., Gao S., Hao Y. et al. Long-term cardiovascular risk associated with stage 1 hypertension defined by the 2017 ACC/AHA hypertension guideline. J. Am. Coll. Cardiol. 2018. 72. 1201-1210. doi: 10.1016/j.jacc.2018.06.056.
14. Hinton T.C., Adams Z.H., Baker R.P., Hope K.A., Paton J.F.R., Hart E.C., Nightingale A.K. Investigation and treatment of high blood pressure in young people: too much medicine or appropriate risk reduction? Hypertension. 2020. 75. 16-22. doi: 10.1161/HYPERTENSIONAHA.119.13820.
15. Steinberg D. Earlier intervention in the management of hypercholesterolemia: what are we waiting for? J. Am. Coll. Cardiol. 2010. 56. 627-629. doi: 10.1016/j.jacc.2009.12.057.
16. Solomon S.D., Pfeffer M.A. The future of clinical trials in cardiovascular medicine. Circulation. 2016. 133. 2662-2670. doi: 10.1161/CIRCULATIONAHA.115.020723.
17. Macpherson H. Pragmatic clinical trials. Complement Ther. Med. 2004. 12. 136-140. doi: 10.1016/j.ctim.2004.07.043.
18. Lauer M.S., D’Agostino R.B. Sr. The randomized registry trial: the next disruptive technology in clinical research? N. Engl. J. Med. 2013. 369. 1579-1581. doi: 10.1056/NEJMp1310102.
19. Flynn J.T., Kaelber D.C., Baker-Smith C.M., Blowey D., Carroll A.E., Daniels S.R., de Ferranti S.D., Dionne J.M., Falkner B., Flinn S.K. et al; Subcommittee on Scre-ening and Management of High Blood Pressure in Children. Clinical practice guideline for screening and management of high blood pressure in children and adolescents. Pediatrics. 2017. 140. e20171904. doi: 10.1542/peds.2017-1904.
20. Sharma A.K., Metzger D.L., Rodd C.J. Prevalence and severity of high blood pressure among children based on the 2017 American Academy of Pediatrics guidelines. JAMA Pediatr. 2018. 172. 557-565. doi: 10.1001/jamapediatrics.2018.0223.
21. Du T., Fernandez C., Barshop R., Chen W., Urbina E.M., Bazzano L.A. 2017 Pediatric hypertension guidelines improve prediction of adult cardiovascular outcomes. Hypertension. 2019. 73. 1217-1223. doi: 10.1161/HYPERTENSIONAHA.118.12469.
22. Kharbanda E.O., Asche S.E., Dehmer S.P., Sinaiko A.R., Ekstrom H.L., Trower N., O’Connor PJ. Impact of updated pediatric hypertension guidelines on progression from elevated blood pressure to hypertension in a community-based primary care population. J. Clin. Hypertens. (Greenwich). 2019. 21. 560-565. doi: 10.1111/jch.13539.
23. Yang L., Magnussen C.G., Yang L., Bovet P., Xi B. Eleva-ted blood pressure in childhood or adolescence and cardiovascular outcomes in adulthood: a systematic review. Hypertension. 2020. 75. 948-955. doi: 10.1161/HYPERTENSIONAHA.119.14168.
24. Cook N.R., Appel L.J., Whelton P.K. Weight change and mortality: long-term results from the Trials of Hypertension Prevention. J. Clin. Hypertens. (Greenwich). 2018. 20. 1666-1673. doi: 10.1111/jch.13418.
25. Wing R.R., Bolin P., Brancati F.L., Bray G.A., Clark J.M., Coday M., Crow R.S., Curtis J.M., Egan C.M., Espeland M.A. et al.; Look Ahead Research Group. Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes. N. Engl. J. Med. 2013. 369. 145-54.
26. Whelton P.K., Appel L.J., Espeland M.A., Applegate W.B., Ettinger W.H. Jr, Kostis J.B., Kumanyika S., Lacy C.R., Johnson K.C., Folmar S. et al. Sodium reduction and weight loss in the treatment of hypertension in older persons: a randomized controlled trial of nonpharmacologic interventions in the elderly (TONE): TONE Collaborative Research Group. JAMA. 1998. 279. 839-846. doi: 10.1001/jama.279.11.839.
27. Cook N.R., Cutler J.A., Obarzanek E., Buring J.E., Rexrode K.M., Kumanyika S.K., Appel L.J., Whelton P.K. Long term effects of dietary sodium reduction on cardiovascular disease outcomes: observational follow-up of the Trials of Hypertension Prevention (TOHP). BMJ. 2007. 334. 885-888. doi: 10.1136/bmj.39147.604896.55.
28. Cook N.R., Appel L.J., Whelton P.K. Lower levels of sodium intake and reduced cardiovascular risk. Circulation. 2014. 129. 981-989. doi: 10.1161/CIRCULATIONAHA.113.006032.
29. Appel L.J., Moore T.J., Obarzanek E., Vollmer W.M., Svetkey L.P., Sacks F.M., Bray G.A., Vogt T.M., Cutler J.A., Windhauser M.M. et al. A clinical trial of the effects of dietary patterns on blood pressure. N. Engl. J. Med. 1997. 336. 117-1124. doi: 10.1056/NEJM199704173361601.
30. Sacks F.M., Svetkey L.P., Vollmer W.M., Appel L.J., Bray G.A., Harsha D., Obarzanek E., Conlin P.R., Miller E.R. 3rd, Simons-Morton D.G. et al., DASH Sodium Collaborative Research Group. Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension diet. N. Engl. J. Med. 2001. 344. 3-10. doi: 10.1056/NEJM199704173361601.
31. Appel L.J., Champagne C.M., Harsha D.W., Cooper L.S., Obarzanek E., Elmer P.J., Stevens V.J., Vollmer W.M., Lin P.H., Svetkey L.P. et al.; Writing Group of the PREMIER Collaborative Research Group. Effects of comprehensive lifestyle modification on blood pressure control: main results of the PREMIER clinical trial. JAMA. 2003. 289. 2083-2093. doi: 10.1001/jama.289.16.2083.
32. Elmer P.J., Obarzanek E., Vollmer W.M., Simons-Morton D., Stevens V.J., Rohm Young D., Lin P.-H., Champagne C., Harsha D.W., Svetkey L.P. et al.; PREMIER Collaborative Research Group Effects of comprehensive lifestyle modification on diet, weight, physical fitness, and blood pressure control: 18-month results of a randomized trial. Ann. Intern. Med. 2006. 144. 485-495. doi: 10.7326/0003-4819-144-7-200604040-00007.
33. Carey R.M., Muntner P., Bosworth H.B., Whelton P.K. Prevention and control of hypertension: JACC health promotion series. J. Am. Coll. Cardiol. 2018. 72. 1278-1293. doi: 10.1016/j.jacc.2018.07.008.
34. Ockene J.K., Schneider K.L., Lemon S.C., Ockene I.R. Can we improve adherence to preventive therapies for cardiovascular health? Circulation. 2011. 124. 1276-1282. doi: 10.1161/CIRCULATIONAHA.110.968479.
35. Yano Y., Stamler J., Garside D.B., Daviglus M.L., Franklin S.S., Carnethon M.R., Liu K., Greenland P., Lloyd-Jones D.M. Isolated systolic hypertension in young and middle-aged adults and 31-year risk for cardiovascular mortality: the Chicago Heart Association Detection Project in Industry study. J. Am. Coll. Cardiol. 2015. 65. 327-335. doi: 10.1016/j.jacc.2014.10.060.
36. Son J.S., Choi S., Kim K., Kim S.M., Choi D., Lee G., Jeong S.M., Park S.Y., Kim Y.Y., Yun J.M. et al. Association of blood pressure classification in Korean young adults according to the 2017 American College of Cardiology/American Heart Association guidelines with subsequent cardiovascular disease events. JAMA. 2018. 320. 1783-1792. doi: 10.1001/jama.2018.16501.
37. Wu S., Song Y., Chen S., Zheng M., Ma Y., Cui L., Jonas J.B. Blood pressure classification of 2017 associated with cardiovascular disease and mortality in young Chinese adults. Hypertension. 2020. 76. 251-258. doi: 10.1161/HYPERTENSIONAHA.119.14239.
38. Bao W., Threefoot S.A., Srinivasan S.R., Berenson G.S. Essential hypertension predicted by tracking of elevated blood pressure from childhood to adulthood: the Bogalusa Heart Study. Am. J. Hypertens. 1995. 8. 657-665. doi: 10.1016/0895-7061(95)00116-7.
39. Thomas S.J., Booth J.N. 3rd, Dai C., Li X., Allen N., Calhoun D., Carson A.P., Gidding S., Lewis C.E., Shikany J.M. et al. Cumulative incidence of hypertension by 55 years of age in Blacks and Whites: the CARDIA study. J. Am. Heart Assoc. 2018. 7. e007988. doi: 10.1161/JAHA.117.007988.
40. Carson A.P., Howard G., Burke G.L., Shea S., Levitan E.B., Muntner P. Ethnic differences in hypertension incidence among middle-aged and older adults: the Multi-Ethnic Study of Atherosclerosis. Hypertension. 2011. 57. 1101–1107. doi: 10.1161/HYPERTENSIONAHA.110.168005.
41. Carvalho J.J., Baruzzi R.G., Howard P.F., Poulter N., Alpers M.P., Franco L.J., Marcopito L.F., Spooner V.J., Dyer A.R., Elliott P. Blood pressure in four remote populations in the INTERSALT Study. Hypertension. 1989. 14. 238-246. doi: 10.1161/01.hyp.14.3.238.
42. Allen N.B., Siddique J., Wilkins J.T., Shay C., Le-wis C.E., Goff D.C., Jacobs D.R. Jr, Liu K., Lloyd-Jones D. Blood pressure trajectories in early adulthood and subclinical atherosclerosis in middle age. JAMA. 2014. 311. 490-497. doi: 10.1001/jama.2013.285122.
43. Allen N.B., Krefman A.E., Labarthe D., Greenland P., Juonala M., Kähönen M., Lehtimäki T., Day R.S., Bazzano L.A., Van Horn L.V. et al. Cardiovascular health trajectories from childhood through middle age and their association with subclinical atherosclerosis. JAMA Cardiol. 2020. 5. 557-566. doi: 10.1001/jamacardio.2020.0140.
44. Julius S., Nesbitt S.D., Egan B.M., Weber M.A., Michelson E.L., Kaciroti N., Black H.R., Grimm R.H. Jr, Messerli F.H., Oparil S. et al.; Trial of Preventing Hypertension (TROPHY) Study Investigators. Feasibility of treating prehypertension with an angiotensin-receptor blocker. N. Engl. J. Med. 2006. 354. 1685-1697. doi: 10.1056/NEJMoa060838.
45. Fuchs S.C., Poli-de-Figueiredo C.E., Figueiredo Neto J.A., Scala L.C., Whelton P.K., Mosele F., de Mello R.B., Vilela-Martin J.F., Moreira L.B., Chaves H. et al. Effectiveness of chlorthalidone plus amiloride for the prevention of hypertension: the PREVER: Prevention Randomized Clinical Trial. J. Am. Heart Assoc. 2016. 5. e004248. doi: 10.1161/JAHA.116.004248.
46. Lüders S., Schrader J., Berger J., Unger T., Zidek W., Böhm M., Middeke M., Motz W., Lübcke C., Gansz A. et al.; PHARAO Study Group The PHARAO study: prevention of hypertension with the angiotensin-converting enzyme inhibitor ramipril in patients with high-normal blood pressure: a prospective, randomized, controlled prevention trial of the German Hypertension League. J. Hypertens. 2008. 26. 1487-1496. doi: 10.1097/HJH.0b013e3282ff8864.
47. Skov K., Eiskjaer H., Hansen H.E., Madsen J.K., Kvist S., Mulvany M.J. Treatment of young subjects at high familial risk of future hypertension with an angiotensin-receptor blocker. Hypertension. 2007. 50. 89-95. doi: 10.1161/HYPERTENSIONAHA.107.089532.
48. Norris K.C., Duru O.K., Alicic R.Z., Daratha K.B., Nicholas S.B., McPherson S.M., Bell D.S., Shen J.I., Jones C.R., Moin T. et al.; CURE-CKD Investigators. Rationale and design of a multicenter chronic kidney disease (CKD) and atrisk for CKD electronic health records-based registry: CURE-CKD. BMC Nephrol. 2019. 20. 416. doi: 10.1186/s12882-019-1558-9.
49. Marsolo K.A., Brown J.S., Hernandez A.F., Hammill B.G., Raman S.R., Syat B., Platt R., Curtis L.H. Considerations for using distributed research networks to conduct aspects of randomized trials. Contemp. Clin. Trials Commun. 2020. 17. 100515. doi: 10.1016/j.conctc.2019.100515.
50. Gidding S.S., Whelton P.K., Carey R.M., Flynn J., Kaelber D.C., Baker-Smith C. Aligning adult and pediatric blood pressure guidelines. Hypertension. 2019. 73. 938–943. doi: 10.1161/HYPERTENSIONAHA.119.12653.
51. Williamson C., Jeemon P., Hastie C.E., McCallum L., Muir S., Dawson J., Walters M., Sloan W., Morrison D., Dominiczak A.F. et al. Family history of premature cardiovascular disease: blood pressure control and long-term mortality outcomes in hypertensive patients. Eur. Heart J. 2014. 35. 563-570. doi: 10.1093/eurheartj/eht539.
52. James P.R., Nelson-Piercy C. Management of hypertension before, during, and after pregnancy. Heart. 2004. 90. 1499-1504. doi: 10.1136/hrt.2004.035444.
53. Crump C., Winkleby M.A., Sundquist K., Sundquist J. Risk of hypertension among young adults who were born preterm: a Swedish national study of 636,000 births. Am. J. Epidemiol. 2011. 173. 797-803. doi: 10.1093/aje/kwq440.
54. Arnett D.K., Blumenthal R.S., Albert M.A., Buroker A.B., Goldberger Z.D., Hahn E.J., Himmelfarb C.D., Khera A., Lloyd-Jones D., McEvoy J.W. et al. 2019 ACC/AHA guideline on the primary prevention of cardiovascular disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines [published corrections appear in Circulation. 2019. 140. e649-e650; Circulation. 2020. 141. e60; and Circulation. 2020. 141. e774]. Circulation. 2019. 140. e596-e646. doi: 10.1161/CIR.0000000000000678.

/61.jpg)