В частині І статті (журнал «Артеріальна гіпертензія», 2020, том 13, № 5) [1] були наведені дані про класифікацію цукрового діабету (ЦД), його поширеність, ускладнення та основні коморбідні стани, рекомендації щодо обстеження, стратифікації кардіоваскулярного ризику, профілактики основних серцево-судинних захворювань (ССЗ) у пацієнтів із ЦД 2-го типу.
Одночасний перебіг ЦД і ССЗ є взаємно обтяжливим: він прискорює розвиток мікро-/макросудинних ускладнень і негативно впливає на прогноз у даної категорії хворих. Такі коморбідні хворі потребують особливого підходу при лікуванні як діабету, так і основного ССЗ [2–5]. В даній частині статті наводяться рекомендації щодо особливостей лікування ЦД 2-го типу та основних ССЗ, які найбільш часто перебігають у поєднанні з діабетом, — ішемічної хвороби серця (ІХС), серцевої недостатності (СН), аритмій, захворювань аорти та периферичних артерій, що базуються на останніх документах європейських та американських товариств із діабету та кардіо-логії.
Коморбідний перебіг ІХС і ЦД
Як було відзначено вище, ЦД є незалежним чинником ризику ССЗ. У 40–50 % хворих на ЦД ще до 40 років виникає щонайменше одне ССЗ [3, 4]. Наявність ЦД в 2–4 рази підвищує ризик розвитку ІХС, який зростає з тривалістю ЦД. Більше половини пацієнтів на момент верифікації діагнозу ЦД 2-го типу вже страждають від ІХС [2, 3, 6]. З одного боку, в багатьох випадках ІХС перебігає безсимптомно [3, 6, 7], а з іншого — часто діагностується дифузне ураження коронарних артерій і спостерігається високий ризик рестенозу в місці імплантації стента [6, 8]. Смертність при розвитку гострого коронарного синдрому у хворих на ЦД є в 2–3 рази вищою порівняно з пацієнтами без ЦД [6, 8].
Клінічні особливості ІХС при ЦД:
1) висока частота безбольової («німої») форми ІХС та інфаркту міокарда;
2) високий ризик раптової смерті;
3) висока частота розвитку післяінфарктних ускладнень (кардіогенного шоку, СН, порушень серцевого ритму).
Однією з особливостей коморбідності ІХС і ЦД є те, що порушення вуглеводного обміну у вигляді як ЦД, так і предіабету дуже часто вперше виявляються на тлі хронічної ІХС та при її загостренні — гострому коронарному синдромі, що асоціюється з поганим прогнозом [6, 8].
У зв’язку з цим у всіх пацієнтів з ІХС треба обов’яз-ково оцінювати глікемічний статус. Доведено, що інтенсивний глікемічний контроль є дуже важливим у хворих на ІХС і сприяє зниженню серцево-судинного (СС) ризику, особливо на ранніх стадіях ЦД і ІХС [2, 6].
Результати досліджень, що проведені в останні роки, вказують на необхідність переоцінки та уточнення підходів до ініціальної, а також тривалої антидіабетичної терапії хворих на ЦД, в тому числі при його коморбідному перебігу з ІХС [2, 9]. Так, показано, що представники таких двох груп антидіабетичних препаратів, як інгібітори натрій-глюкозного котранспортеру 2 (ІНГКТ-2) (емпагліфлозин, канагліфлозин і дапагліфлозин) та агоністи рецепторів глюкагоноподібного пепетиду 1 (АР ГПП-1) (ліраглутид, семаглутид і дулаглутид) значно знижують ризик кардіоваскулярних подій у пацієнтів із ЦД та ССЗ та в пацієнтів із ЦД і дуже високим/високим СС-ризиком [10, 11].
Дуже важливою при веденні пацієнтів з ЦД і ІХС є інтенсивна вторинна профілактика ССЗ [2, 9]. Наріжним каменем вторинної кардіоваскулярної профілактики є антитромбоцитарна терапія [2, 6, 12]. У хворих на ЦД впродовж 3 років після перенесеного інфаркту міокарда розглядається комбінація аспірину і зменшеної дози тикагрелору [12]. Крім того, останнім часом продемонстрована ефективність і доцільність застосування в пацієнтів із ЦД і ІХС з дуже високим/високим ризиком СС-подій комбінації низьких доз ривароксабану з аспірином [2, 6].
В цілому антитромботичне лікування після реваскуляризації у хворих на ІХС не відрізняється за наявності або відсутності ЦД. У пацієнтів із ЦД та мультисудинною ІХС з придатною для реваскуляризації коронарною анатомією та низькою прогнозованою хірургічною смертністю показана більша ефективність аортокоронарного шунтування, ніж черезшкірного коронарного втручання [6, 13].
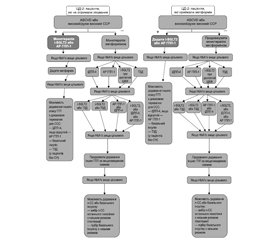
Нижче наведені рекомендації Європейського товариства кардіологів та Європейської асоціації з вивчення діабету (2019), що висвітлюють найбільш важливі нові аспекти антидіабетичної терапії хворих на ЦД з урахуванням наявності симптомних ССЗ і ступеня серцево-судинного ризику (рис. 1, табл. 1).
Наведені на рис 1. і в табл. 1 дані підкреслюють важливість використання як антидіабетичних препаратів першої лінії для лікування ЦД 2-го типу з ССЗ та високим/дуже високим СС-ризиком інгібіторів ІНГКТ-2, АР ГПП-1 та метформіну.
Рекомендації щодо медикаментозного лікування ІХС (хронічного коронарного синдрому та гострого коронарного синдрому), що перебігає на тлі ЦД, наведені в табл. 2.
Коморбідний перебіг СН та ЦД
По-перше, пацієнти з предіабетом та ЦД мають підвищений ризик розвитку СН як зі зниженою фракцією викиду (ФВ) лівого шлуночка (ЛШ), так і зі збереженою, а по-друге, навпаки, СН збільшує ризик ЦД [2, 3, 14]. Коморбідність ЦД та СН призводить до більш високого ризику госпіталізації внаслідок СН, смерті через всі причини та смерті від СН [3, 14].
Нижче наводяться сучасні рекомендації щодо лікування СН у хворих із ЦД (табл. 3) та щодо зниження ризику СН у хворих із ЦД (табл. 4).
З огляду на дані, наведені в табл. 3, треба зауважити, що медикаментозне лікування й апаратна терапія, що рекомендується даними європейськими товариствами для лікування СН, однаково рекомендовані пацієнтам і з ЦД, і без нього [14].
Окремо треба вказати, що, оскільки ниркова дисфункція та гіперкаліємія частіше зустрічаються в пацієнтів із ЦД, рекомендується корекція доз деяких препаратів для лікування СН (наприклад, блокаторів ренін-ангіотензин-альдостеронової системи) [14].
Дані табл. 4 вказують на те, що антидіабетичними препаратами першої лінії для лікування ЦД у хворих із СН насамперед є метформін, інгібітори ІНГКТ-2 та АР ГПП-1. Водночас такі препарати, як саксагліптин (іДПП-4), піоглітазон і розиглітазон (тіазолідиндіони), навпаки, не рекомендуються пацієнтам із ЦД та СН [2, 10].
Коморбідний перебіг аритмій і ЦД
Одним із найбільш частих порушень ритму, що зустрічається при ЦД, є фібриляція передсердь (ФП). Саме це тяжке і прогностично несприятливе порушення ритму значно збільшує смертність хворих на ЦД [2, 15, 16].
Для пацієнтів із ЦД віком > 65 років рекомендується обов’язково проводити обстеження для виявлення ФП, насамперед шляхом пальпації пульсу або за допомогою переносних пристроїв. Але наявність ФП завжди повинна підтверджуватися ЕКГ [15]. Принципово важливим і доведеним на сьогодні є те, що всім хворим на ЦД із ФП рекомендована антикоагулянтна терапія. При цьому в разі виявлення неклапанної ФП перевагу треба надавати сучасним новим пероральним антикоагулянтам, а не варфарину [2, 15].
Характеризуючи проблему порушень ритму у хворих на ЦД, необхідно окремо підкреслити значне підвищення ризику раптової серцевої смерті у даних пацієнтів, особливо в жінок і хворих із СН. При наявності у пацієнтів із ЦД ознак СН треба регулярно оцінювати тривалість QRS та ФВ ЛШ для визначення показань до серцевої ресинхронізуючої терапії та/або імплантації кардіовертера-дефібрилятора [17].
Основні рекомендації щодо лікування аритмій у хворих на ЦД 2-го типу наведені в табл. 5.
Коморбідний перебіг захворювання аорти та периферичних артерій і ЦД
ЦД у більшості хворих, особливо при його тривалому і некомпенсованому перебігу, не тільки асоціюється з захворюванням артерій нижніх кінцівок, а й значно прискорює розвиток цих уражень. При цьому ЦД часто драматично погіршує прогноз перебігу захворювання артерій нижніх кінцівок на будь-якій стадії [3, 18, 19]. Пацієнти з ЦД мають більш високий ризик хронічної загрози для кінцівки, що вимагає регулярного скринінгу з вимірюванням кісточково-плечового індексу для ранньої діагностики захворювання артерій нижніх кінцівок [2, 18, 19].
Методи лікування захворювань артерій нижніх кінцівок не відрізняються у хворих з ЦД або без нього, хоча варіанти реваскуляризації можуть бути біднішими, а ефективність реваскуляризації — гіршою у зв’язку з дифузним і дистальним ураженням [19].
Крім захворювань артерій нижніх кінцівок у хворих на ЦД рекомендовані раннє виявлення та вибір тактики лікування хвороби сонних артерій. В цілому ж тактика лікування уражень сонних артерій у хворих на ЦД подібна такій у хворих без ЦД [20].
Основні положення діагностики та лікування захворювань периферичних артерій у хворих на ЦД 2-го типу наведені в табл. 6.
Таким чином, проблема асоціації ЦД із ССЗ є глобальною та складною для вирішення у зв’язку з великою кількістю хворих і необхідністю застосування широкого спектра лабораторних та інструментальних досліджень, а також високоінформативних візуалізаційних та інтервенційних діагностичних і терапевтичних методів. На жаль, не всі дані методи є доступними в Україні. Але проблема діагностики і лікування хворих на ЦД із ССЗ може вирішуватись поетапно.
На етапі надання первинної медичної допомоги необхідно налагодити скринінгову діагностику ЦД і обстеження хворих на ЦД з метою виявлення ССЗ та їх факторів ризику. Вже на цьому етапі можливо визначити кардіоваскулярний ризик у пацієнтів з ЦД, провести доступні лабораторні й інструментальні дослідження і розпочати профілактику ССЗ.
Після виявлення у хворих на ЦД таких ССЗ, як ІХС та її гострі форми, СН, аритмії та захворювання аорти і периферичних артерій, необхідно провести диференціацію можливостей первинної, вторинної та третинної медичної допомоги і скоректувати направлення хворих на відповідний етап для подальшого поглибленого обстеження та вибору медикаментозної або інтервенційної та/або апаратної форми лікування.
Треба відзначити, що роль первинної ланки медичної допомоги і в разі виявлення вказаних ССЗ є досить значною. В значній кількості випадків на первинному етапі надання медичної допомоги можливо підібрати адекватну ініціальну терапію хворим на вищезазначені ССЗ.
Важливим є налагодження диспансерного нагляду за даним групами хворих з організацією пацієнт-орієнтованого лікування, що повинно включати не тільки медикаментозні методи, а й підходи до корекції способу життя.
У разі необхідності рекомендуються консультації хворих у відповідних спеціалістів: ендокринологів, кардіологів, кардіохірургів, невропатологів і нейрохірургів, або направлення на стаціонарне обстеження та лікування у високоспеціалізовану медичну установу.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Коваль С.М., Юшко К.О. Цукровий діабет 2 типу та серцево-судинні захворювання. Частина І. Визначення проблеми, стратифікація кардіоваскулярного ризику і основні напрямки профілактики серцево-судинних захворювань у хворих на цукровий діабет 2 типу. Артериальная гипертензия. 2020. № 13(5). С. 11-19.
2. Cosentino F., Grant P.J., Aboyans V. et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur. Heart J. 2020 Jan 7. № 41(2). Р. 255-323. doi: 10.1093/eurheartj/ehz486.
3. Diabetes in cardiovascular disease: to Braunwald’s heart sisease. Ed. by Darren K. McGuire, Nikolaus Marx. Elsevier, 2015. 398 р.
4. Аметов А.С. Сахарный диабет 2 типа. Проблемы и решения. 2-е изд., перераб. и доп. Москва: ГЭОТАР-Медиа, 2014. 1032 с.
5. Коваль С.М., Снігурська І.О., Пенькова М.Ю., Мисниченко О.В., Літвінова О.М., Юшко К.О. Сучасні підходи до медикаментозного контролю артеріальної гіпертензії у хворих на цукровий діабет. Раціональна фармакотерапія. 2018. № 2(47). С. 24-33.
6. Knuuti J., Wijns W., Saraste A. et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur. Heart J. 2019. doi: 10.1093/eurheartj/ehz425.
7. Колесникова Е.В., Козырева Т.Е. Особенности метаболического профиля пациентов с ассоциированным течением ишемической болезни сердца и сахарного диабета 2 типа, инфицированных Helicobacter pylori. Український терапевтичний журнал. 2016. № 3. Р. 34-39.
8. Ibanez B., James S., Agewall S. et al.; ESC Scientific Document Group. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: the Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur. Heart J. 2018. № 39. Р. 119-177.
9. Davies M.J., D’Alessio D.A., Fradkin J., Kernan W.N., Mathieu C., Mingrone G., Rossing P., Tsapas A., Wexler D.J., Buse J.B. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2018 Dec. № 41(12). Р. 2669-2701. doi: 10.2337/dci18-0033.
10. Zelniker T.A., Wiviott S.D., Raz I. et al. Comparison of the effects of glucagon-like peptide receptor agonists and sodium-glucose cotransporter 2 inhibitors for prevention of major adverse cardiovascular and renal outcomes in type 2 diabetes mellitus. Circulation. 2019. № 139. Р. 2022-2031.
11. Zelniker T.A., Wiviott S.D., Raz I. et al. SGLT2 inhibitors for primary and secondary prevention of cardiovascular and renal outcomes in type 2 diabetes: a systematic review and meta-analysis of cardiovascular outcome trials. Lancet. 2019. № 393. Р. 31-39.
12. Valgimigli M., Bueno H., Byrne R.A. et al.; ESC National Cardiac Societies. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur. Heart J. 2018. № 39. Р. 213-260.
13. Neumann F.J., Sousa-Uva M., Ahlsson A. et al.; ESC Scientific Document Group. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur. Heart J. 2019. № 40. Р. 87-165.
14. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal. 2016. № 37. Р. 2129-2200. doi: 10.1093/eurheartj/ehw128.
15. Kirchhof P., Benussi S., Kotecha D. et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur. Heart J. 2016. № 37. Р. 2893-2962.
16. Старченко Т.Г., Коваль С.М., Юшко К.О., Шкапо В.Л., Милославський Д.К. Формування порушення ритму серця у хворих на артеріальну гіпертензію з цукровим діабетом 2 типу. Вісник проблем біології і медицини. 2018. № 3(145). С. 42-46.
17. Priori S.G., Blomstrom-Lundqvist C., Mazzanti A. et al.; ESC Scientific Document Group. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Eur. Heart J. 2015. № 36. Р. 2793-2867.
18. Aboyans V., Ricco J.B., Bartelink M.E.L. et al.; ESC Scientific Document Group. 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS): document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteries Endorsed by: the European Stroke Organization (ESO)The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology (ESC) and of the European Society for Vascular Surgery (ESVS). Eur. Heart J. 2018. № 39. Р. 763-816.
19. Hinchliffe R.J., Brownrigg J.R., Andros G. et al.; International Working Group on the Diabetic Foot. Effectiveness of revascularization of the ulcerated foot in patients with diabetes and peripheral artery disease: a systematic review. Diabetes Metab. Res. Rev. 2016. № 32. Р. 136-144.
20. Hussain M.A., Bin-Ayeed S.A., Saeed O.Q., Verma S., Al-Omran M. Impact of diabetes on carotid artery revascularization. J. Vasc. Surg. 2016. № 63. Р. 1099-1107.e4.

/40.jpg)
/41.jpg)
/42.jpg)
/43.jpg)
/44.jpg)
/45.jpg)