Журнал «» 3 (41) 2015
Вернуться к номеру
Фактори, що пов’язані із динамікою центрального артеріального тиску на фоні комбінованої 6-місячної антигіпертензивної терапії
Авторы: ТОРБАС О.О., РАДЧЕНКО Г.Д., СІРЕНКО Ю.М. - ДУ «ННЦ «Інститут кардіології ім. акад. М.Д. Стражеска», відділ симптоматичних гіпертензій
Рубрики: Кардиология
Разделы: Справочник специалиста
Версия для печати
Актуальність теми. Використання методики контурного аналізу пульсової хвилі в пацієнтів з артеріальною гіпертензією (АГ) дозволяє нам провести неінвазивне вимірювання центрального систолічного артеріального тиску (цСАТ), а також оцінити жорсткість периферичних артерій за рівнем аугментації та зробити висновок про ступінь післянавантаження на лівий шлуночок [1]. У багатьох дослідженнях було доведено, що саме рівень цСАТ більше пов’язаний з ураженням органів–мішеней та із впливом на прогноз. Контролюючи рівень цСАТ, ми можемо впливати на ризик гіпертензивного ураження органів–мішеней і прогноз у пацієнтів з артеріальною гіпертензією.
У багатьох дослідженнях було показано, що різні групи препаратів мають різну ефективність у зниженні рівня цСАТ. Більше того, ці ж самі препарати, призначені у вигляді комбінацій, мають зовсім інші ефекти, ніж при використанні їх при монотерапії. Окрім того, відома ціла низка інших клініко–демографічних факторів, що здатні впливати на рівень цСАТ і, можливо, на ступінь його зниження на фоні терапії. Визначити та дослідити такі фактори є актуальним завданням сучасної терапії.
Тому метою нашого дослідження було оцінити фактори, що були пов’язані із динамікою цСАТ на фоні різної комбінованої 6 –місячної антигіпертензивної терапії.
Матеріали та методи. У дослідження було включено 91 пацієнта з помірною та тяжкою артеріальною гіпертензією (середній рівень офісного систолічного (САТ) та діастолічного АТ (ДАТ) становив 166,1 ± 1,8/98,7 ± ± 1,1 мм рт.ст., середній вік 56,0 ± 1,2 року; 48,9 % жінок і 51,1 % чоловіків). Усім пацієнтам було проведено: визначення зросту, ваги, індексу маси тіла (ІМТ), офісне вимірювання САТ, ДАТ (оСАТ/оДАТ) і частоти серцевих скорочень (ЧСС), неінвазивне визначення цСАТ та індексу аугментації (АІх), визначення швидкості поширення пульсової хвилі по артеріях еластичного (ШППХе) та м’язового (ШППХм) типів, біохімічне дослідження крові, ехокардіографію. Пацієнтів було рандомізовано в групи комбінації: лозартан 100 мг з гідрохлортіазідом 25 мг (Лоз + ГХТ; n = 32), або лізиноприл 40 мг з гідрохлортіазідом 25 мг (Ліз + ГХТ; n = 32), або бісопролол 10 мг з гідрохлортіазідом 25 мг (Б + ГХТ; n = 27). Якщо не вдавалося досягти адекватного контролю артеріального тиску, до призначеної терапії додавали амлодипін 5 мг (через 1 місяць), 10 мг (через 2 місяці) або 2–4 мг доксазозину (через 3 місяці). Групи не відрізнялися за кількістю доданих препаратів та супутньою терапією. Для вивчення факторів, що пов’язані із динамікою цСАТ, ми провели кореляційний аналіз.
Результати та їх обговорення. Призначене лікування було однаково ефективним у зниженні оСАТ і оДАТ. До 6–го місяця лікування показники оСАТ/ДАТ знизилися на 44,7 ± 0,9/18,4 ± 1,1 мм рт.ст. у групі Лоз + ГХТ, на 44,5 ± 1,9/19,0 ± 2,1 — у групі Ліз + ГХТ і на 42,2 ± 1,1/16,5 ± 0,8 мм рт.ст. — у групі Б + ГХТ (Р = НД для різниці між групами). Крім того, відзначалося значне зниження ЧСС у групі Б + ГХТ вже після першого місяця лікування, а також у групі Лоз + ГХТ після другого місяця. Динаміка ЧСС у групі Ліз + ГХТ протягом усього періоду спостереження була недостовірною. Кількість пацієнтів, які досягли цільового рівню АТ (< 140/90 мм рт.ст.) наприкінці дослідження, становила 96,9 % у групі Лоз + ГХТ, 93,8 % — у групі Ліз + ГХТ та 92,6 % — у групі Б + ГХТ (Р = НД для різниці між групами). Динаміка цСАТ та показників пружно–еластичних властивостей артерій на фоні лікування подана в табл. 1. Як видно з табл. 1, достовірне зниження цСАТ на 6–му місяці лікування відбулося в усіх групах порівняння, але ступінь зниження цСАТ виявився неоднаковим: найбільшого його зниження вдалося досягти в групах Лоз + ГХТ та Ліз + ГХТ, у той час як у групі Б + ГХТ зниження цСАТ було достовірно меншим. Крім того, у групі бета–адреноблокатора відбулося достовірне збільшення індексу аугментації.
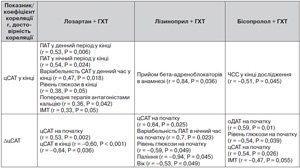
Щоб пояснити ці відмінності та встановити контингент пацієнтів, у яких призначення однієї із досліджуваних комбінацій призведе до меншого зниження цСАТ, ми вирішили виявити та дослідити фактори, що були пов’язані з кінцевим рівнем цСАТ та ступенем його зниження в кожній групі. Для визначення цих факторів нами було проведено кореляційний аналіз за Спірменом. Результати подано в табл. 2.
Як видно з табл. 2, рівень цСАТ у кінці дослідження у групі Лоз + ГХТ достовірно корелював із рівнем ПАТ у денний та нічний час. Рівні ПАТ та цСАТ, як відомо, залежать від еластичних властивостей аорти: чим більша жорсткість аорти, тим вищими будуть ПАТ та цСАТ. Крім того із рівнем цСАТ в кінці дослідження у цій групі були пов’язані рівень глюкози після 6 місяців лікування та прийом АК раніше. Зв’язок із прийомом антагоністів кальцієвих каналів в минулому можливо пояснити тим, що, імовірно, перебіг АГ у пацієнтів цієї групи був більш тяжким (рівень АТ був вищим), тому їм треба було призначати блокатори кальцієвих каналів. Відповідно, знизити рівень цСАТ у цих пацієнтів було складніше. Асоціація більш високого цСАТ із рівнем глюкози та ІМТ говорить про необхідність застосування модифікації способу життя для забезпечення кращого контролю АТ.
Ступінь зниження цСАТ у групі Лоз + ГХТ достовірно корелював лише із рівнями цСАТ на початку та в кінці дослідження. Тобто на ступінь зниження цСАТ у групі терапії на основі комбінації із лозартаном супутні клінічні фактори не впливали.
У групі Ліз + ГХТ кінцевий рівень цСАТ достовірно корелював із прийомом бета–адреноблокаторів в анамнезі. Спостерігалася сильна достовірна кореляція варіабельності ПАТ в нічний час на початку дослідження та динаміки цСАТ: чим більшою була варіабельність, тим гірше знижувався цСАТ. Цікавим було також виявлення оберненої кореляції між ступенем зменшення цСАТ та рівнем глюкози сироватки на початку дослідження, палінням та віком. Відомо, що жорсткість артерій підвищується із віком, на фоні паління та при наявності цукрового діабету. Логічно було б припустити, що при збільшенні жорсткості артерій вплив антигіпертензивної терапії на ступінь зниження цСАТ буде меншим.
У групі Б + ГХТ рівень цСАТ в кінці дослідження був пов’язаний із ЧСС в кінці періоду спостереження. Крім того, в цій групі ми спостерігали достовірну обернену кореляцію динаміки цСАТ із такими факторами, як рівень глікемії та ІМТ на початку терапії: ступінь зменшення цСАТ був менший при більшому рівні глікемії та ІМТ.
Отже, на ступінь зниження цСАТ під впливом різної антигіпертензивної терапії впливали різні фактори. Ефективність лікування на основі комбінації лозартану залежала тільки від вихідного рівня цСАТ. Ефективність терапії на основі комбінацій із лізиноприлом або бісопрололом, окрім вихідного рівня цСАТ, залежала від початкових рівнів глюкози сироватки. Окрім того, паління та старший вік також асоціювалися із меншим ступенем зниження цСАТ у групі комбінації лізиноприлу, а ІМТ — із меншим ступенем зниження цСАТ у групі комбінації бісопрололу. Тому вірогідно, що в осіб з ожирінням та цукровим діабетом, які палять, терапія на основі іАПФ та бета–адреноблокатора може виявитися менш ефективною в плані зниження цСАТ.
У багатьох дослідженнях було показано, що недостатність ефективності бета–адреноблокаторів у зниженні цСАТ, можливо, пояснюється їх властивістю знижувати ЧСС, підвищувати рівень аугментації і, як наслідок, менше впливати на рівень цСАТ. Деякі препарати також можуть знижувати ЧСС, але позитивно впливати на еластичні властивості ємкісний судин та функції ендотелію, що може нівелювати цей негативний ефект зменшення ЧСС. У нашому дослідженні ЧСС знизилася достовірно у групах Лоз + ГХТ та Б + ГХТ. А тому ми спробували порівняти показники, що характеризують пружно–еластичні властивості артерій, та цСАТ до та в кінці лікування залежно від ЧСС (табл.3).
Середній рівень ЧСС у загальній групі на початку дослідження становив 69,3 уд/хв. Відповідно, пацієнти були розподілені на дві підгрупи — з ЧСС менше ніж 70 уд/хв та понад 70 уд/хв. На початку дослідження не спостерігалося достовірної різниці між підгрупами за показниками, що вивчалися.
Середній рівень ЧСС в кінці дослідження становив 65,3 уд/хв. Відповідно, пацієнти були розподілені на підгрупи — з ЧСС менше ніж 65 уд/хв та понад 65 уд/хв. Виявлено, що на фоні лікування менша ЧСС асоціювалася із більшою ШППХе, ШППХм, більшими АІх та цСАТ. Тобто на показники, що вивчалися на фоні лікування, впливала ЧСС на фоні лікування. Подібний аналіз було зроблено й за групами лікування.
У групах Лоз + ГХТ та Ліз + ГХТ не спостерігалося достовірної різниці між показниками залежно від досягнутої ЧСС. У групі ж Б + ГХТ спостерігалася достовірна різниця між підгрупами за ШППХе, ED та АІх в кінці дослідження — у пацієнтів із ЧСС 65 уд/хв і більше ці показники були достовірно меншими (табл. 3).
Звертало на себе увагу й те, що в групах Лоз + ГХТ і Ліз + ГХТ не було достовірної різниці за ступенем зниження цСАТ між підгрупами з різною ЧСС. У групі Б + ГХТ спостерігалася достовірно менший ступінь зниження цСАТ у пацієнтів з більш низькою ЧСС на фоні терапії. Середні величини ЧСС на фоні терапії достовірно не відрізнялися між групами у відповідній підгрупі.
Загалом, згідно із літературними даними, відомо, що зниження ЧСС на 10 уд/хв забезпечує підвищення цСАТ на 0,4 кПа (3 мм рт.ст.) [2, 3]. У нашому дослідженні за даними офісного вимірювання ЧСС у групі Лоз + ГХТ знизилася в середньому на 5,9 ± 1,6 уд/хв, у групі Ліз + ГХТ — на 1,8 ± 0,3 уд/хв, а в групі Б + ГХТ— на 12,9 ± 3,9 уд/хв. Таким чином, різниця в зниженні ЧСС між групами Лоз + ГХТ та Б + ГХТ становила 7 уд/хв, що мало забезпечити різницю, як згадано вище, у рівні досягнутого цСАТ трохи менше ніж 3 мм рт.ст., а в нашому дослідженні вона становила 6,5 мм рт.ст. Між групами Ліз + ГХТ та Б + ГХТ вона становила 11 уд/хв, що так само майже відповідає 3 мм рт.ст., різниця між кінцевими рівнями цСАТ у групах терапії становила близько 11 мм рт.ст. Тобто різниця ефективності між групами порівняння пояснювалася не тільки більшим ступенем зниження ЧСС на фоні призначення бісопрололу, а, можливо, й додатковими позитивними властивостями лозартану та лізиноприлу (вазодилатація та зменшення жорсткості артерій).
У групі Б + ГХТ спостерігалося достовірне збільшення АІх на 4,7 %, що також могло бути пов’язане із зменшенням ЧСС. Згідно з дослідженням I.B. Wilkinson з співавт., зменшення ЧСС на 10 уд/хв від вихідної частоти 75 уд/хв призводить до збільшення АІх на 3,9 % [2]. У нашому дослідженні ЧСС у групі Б + ГХТ зменшилася до 62,2 уд/хв, тобто майже на 13 уд/хв від 75 уд/хв, що і могло забезпечити збільшення АІх на 4,7 %. Таким чином, наші дані відповідають літературним. У групі ж Лоз + ГХТ ЧСС зменшилося на 8,1 уд/хв від вихідної частоти 75 уд/хв, але АІх не змінився. Це також підтверджує думку про позитивні властивості комбінації Лоз + ГХТ, що нівелюють негативний вплив зниження ЧСС. У групі Ліз + ГХТ, як вже йшлося раніше, не спостерігалося достовірної динаміки ні ЧСС, ні АІх.
Таким чином, більш низька ЧСС на фоні лікування асоціювалася із вищим цСАТ та більшим додатковим навантаженням (АІх) лише в групі Б + ГХТ. Блокатори ренін–ангіотензинової системи були більш ефективними в зниженні цСАТ, незалежно від їх впливу на ЧСС.
Висновки
1. Ступінь зниження цСАТ був достовірно меншим (Р < 0,05) у групі бісопрололу — 15,4 ± 2,9 мм рт.ст. порівняно з групою Лоз + ГХТ (23,0 ± 2,3 мм рт.ст.) та групою Ліз + ГХТ (25,9 ± 2,9 мм рт.ст.).
2. Фактори, пов’язані із ступенем зниження цСАТ, були різними для різних комбінацій антигіпертензивних препаратів, за винятком вихідного рівня цСАТ, більший рівень якого в усіх групах асоціювався із більшим ступенем зниження цСАТ.
3. У групі Лоз + ГХТ кінцевий рівень цСАТ був більшим у пацієнтів із більшим ІМТ та тих, які попередньо приймали блокатори кальцієвих каналів. Ступінь зменшення цСАТ не залежав від додаткових показників, що вивчалися.
4. У групі Ліз + ГХТ кінцевий рівень цСАТ асоціювався лише із прийомом бета–адреноблокаторів в анамнезі. Ступінь зменшення цСАТ був меншим при більшому рівні глюкози сироватки на початку дослідження, наявності такого фактора, як паління, та при більшому віці пацієнтів.
5. Кінцевий рівень цСАТ після лікування на основі комбінації Б + ГХТ асоціювався лише із ЧСС, що була досягнута на фоні лікування. Ступінь зниження цСАТ у групі Б + ГХТ обернено корелював із початковим рівнем глюкози та ІМТ.
Практичні рекомендації
1. Лікування на основі комбінації Ліз + ГХТ є більш ефективним щодо зниження цСАТ у пацієнтів більш молодого віку, із меншим рівнем глікемії та тих, які не палять.
2. Терапію на основі комбінації Б + ГХТ можливо призначати пацієнтам без ожиріння та із нормальним рівнем глюкози крові. Слід уникати значного зниження ЧСС на фоні такої терапії.
3. Комбінація Лоз + ГХТ може застосовуватися у всіх пацієнтів, адже її ефективність не залежала від додаткових факторів, що вивчались.
4. Модифікація способу життя (контроль рівню глікемії, зменшення ІМТ, відмова від паління) може сприяти більш значному зниженню цСАТ на фоні будь–якої терапії.
1. Nichols W.W., O’Rourke M.F. McDonald’s Blood flow in Arteries. Theoretical, experimental and clinical principles. — 4th ed. — London: Arnold, 1998.
2. Wilkinson B., MacCallum H., Flint L. et al. The influence of heart rate on augmentation index and central arterial pressure in humans // J. Physiol. — 2000. — Vol. 525. — P. 263-270
3. Williams B., O’Rourke M. The Conduit Artery Functional Endpoint (CAFE) study in ASCOT. — 2001.

/109/109.jpg)
/110/110.jpg)