Журнал «» 2 (34) 2014
Вернуться к номеру
Оценка антигипертензивной и кардиопротективной эффективности индапамида у больных с мягкой и умеренной артериальной гипертензией в режиме монотерапии
Авторы: Хафизова Л.Ш., Хамидуллаева Г.А., Срожидинова Н.З., Абдуллаева Г.Ж., Шакирова Н.Ш., Турсунова Н.Б. - Республиканский специализированный центр кардиологии МЗ Республики Узбекистан,
г. Ташкент
Рубрики: Семейная медицина/Терапия, Кардиология
Разделы: Клинические исследования
Версия для печати
Цель исследования: изучение клинической и кардиопротективной эффективности 12-недельной монотерапии индапамидом у больных с мягкой и умеренной АГ.
Материал и методы исследования. В исследование включены 33 больных эссенциальной гипертонией I–II стадии с артериальной гипертензией 1–2-й степени (мягкой и умеренной) (ESH/ESC 2007), мужского и женского полов, средний возраст которых составил 47,61 ± 9,62 года, средняя длительность заболевания — 6,21 ± 4,31 года. В качестве антигипертензивной терапии назначался индапамид в дозе 2,5 мг/сут. Эхокардиографическое исследование проводилось в соответствии с рекомендациями Американской ассоциации эхокардиографии в М- и В-режиме на аппарате ультразвуковой системы EnVisor C (philips, Голландия).
Результаты исследования. В ходе 12-недельной монотерапии индапамидом отмечена высокая антигипертензивная эффективность препарата у больных с мягкой и умеренной АГ с достижением целевого уровня систолического и диастолического артериального давления у 75,6 % больных. Высокая антигипертензивная эффективность препарата также характеризовалась достоверной кардиопротекцией, обратным развитием гипертрофии левого желудочка у 52 % больных, снижением индекса массы миокарда левого желудочка на 10,86 %.
Заключение. Индапамид в режиме монотерапии рекомендуется как антигипертензивный препарат, обладающий кардиопротективной эффективностью, для лечения больных с мягкой и умеренной артериальной гипертензией.
Ціль дослідження: вивчення клінічної й кардіопротективної ефективності 12-тижневої монотерапії індапамідом у хворих із м’якою й помірною АГ.
Матеріал і методи дослідження. У дослідження включені 33 хворі на есенціальну гіпертонію I–II стадії з артеріальною гіпертензією 1–2-го ступеня (м’якою й помірною) (ESH/ESC 2007), чоловічої й жіночої статі, середній вік яких становив 47,61 ± 9,62 року, середня тривалість захворювання — 6,21 ± 4,31 року. У якості антигіпертензивної терапії призначався індапамід у дозі 2,5 мг/добу. Ехокардіографичне дослідження проводилося відповідно до рекомендацій Американської асоціації ехокардіографії в М- і В-режимі на апараті ультразвукової системи EnVisor C (philips, Голландія).
Результати дослідження. Під час 12-тижневої монотерапії індапамідом відзначена висока антигіпертензивна ефективність препарату у хворих із м’якою й помірною АГ з досягненням цільо-
вого рівня систолічного й діастолічного артеріального тиску в 75,6 % хворих. Висока антигіпертензивна ефективність препарату також характеризувалася достовірною кардіопротекцією, зворотним розвитком гіпертрофії лівого шлуночка в 52 % хворих, зниженням індексу маси міокарда лівого шлуночка на 10,86 %.
Висновок. Індапамід у режимі монотерапії рекомендується як антигіпертензивний препарат, що має кардіопротективну ефективність, для лікування хворих із м’якою й помірною артеріальною гіпертензією.
The aim of research: to study of clinical and cardioprotective efficacy of 12-week indapamide monotherapy in patients with mild to moderate hypertension.
Materials and Methods of Study. The study included 33 patients with essential hypertension stage I–II and hypertension of 1–2 degree (mild to moderate) (ESH/ESC 2007), males and females, mean age was 47.61 ± 9.62 years, mean duration of disease — 6.21 ± 4.31 years. As antihypertensive therapy we administered indapamide 2.5 mg/day. Echocardiography was performed in accordance with American Society of Echocardiography Guidelines in the M- and B-mode on the device of ultrasound EnVisor C (Philips, Holland).
The Results of Study. During the 12-week monotherapy with indapamide there was marked a high antihypertensive efficacy of this agent in patients with mild to moderate hypertension with the achievement of the target level of systolic and diastolic blood pressure in 75.6 % of patients. High antihypertensive efficacy of the drug was also characterized by reliable cardioprotection, regression of left ventricular hypertrophy in 52 % of patients, reduction of left ventricular mass index by 10.86 %.
Conclusion. Indapamide as monotherapy is recommended as antihypertensive drug, which has cardioprotective efficacy, for treatment patients with mild to moderate hypertension.
ссенциальная гипертония, гипертрофия левого желудочка, антигипертензивная терапия, индапамид.
есенціальна гіпертонія, гіпертрофія лівого шлуночка, антигіпертензивна терапія, індапамід.
essential hypertension, left ventricular hypertrophy, antihypertensive therapy, indapamide.
Статья опубликована на с. 45-50
Эссенциальная гипертония (ЭГ) является одним из основных факторов риска развития мозгового инсульта, инфаркта миокарда (ИМ), а также сердечной и почечной недостаточности [9]. Большая роль в развитии ЭГ отводится генетическим нарушениям в регуляции тонуса ренин-ангиотензин-альдостероновой и симпатоадреналовой систем, нарушению водно-солевого обмена, метаболизма жиров и углеводов, перенапряжению центральных механизмов регуляции сосудистого тонуса в условиях стресса, снижению барорефлекторного контроля АД. В результате развивается стойкое повышение периферического сосудистого сопротивления (ПСС), которое ведет к увеличению сердечного выброса, инициирует процесс гипертрофии левого желудочка (ГЛЖ). Гипертрофия левого желудочка — наиболее характерное поражение сердца при ЭГ. Общепризнано, что ГЛЖ является самостоятельным фактором риска сердечно-сосудистой заболеваемости и смертности [17]. Гипертрофированный миокард имеет более плохое кровоснабжение, меньшее число коллатералей, что предрасполагает к развитию ишемии и инфарктам. Из-за изменения в геометрической конфигурации нарушается внутрисердечная гемодинамика, появляются турбулентные токи крови и повышается риск тромбообразования. Помимо этого, ангиотензин II стимулирует процесс фиброза в гипертрофированном миокарде. В результате описанных изменений постепенно снижается насосная функция ЛЖ, ухудшается системный кровоток и развивается хроническая сердечная недостаточность (ХСН) [6].
Повышение массы миокарда левого желудочка (ММЛЖ) на каждые 50 г увеличивает относительный риск сердечно-сосудистых заболеваний в 1,5 раза у мужчин и 1,6 раза у женщин. Кроме того, при наличии ЭКГ-признаков ГЛЖ риск развития ИБС увеличивается в 3–5 раз, ИМ — в 2–5 раз, стенокардии — до 6 раз, инсульта — в 6–10 раз, ХСН — в 6–17 раз, в целом ССЗ — в 4–8 раз [2]. Было показано, что наибольший сердечно-сосудистый риск (ОИМ, инсульт) и наибольшая сердечно-сосудистая смертность ассоциируются с концентрической и эксцентрической ГЛЖ, а также ремоделированием ЛЖ даже при нормальной массе [19]. Высокая связь между наличием ГЛЖ и риском прежде всего ишемических событий объясняется снижением на фоне ГЛЖ коронарного резерва, сопутствующей эндотелиальной дисфункцией, относительной ишемией гипертрофированного миокарда при недостаточном его кровоснабжении и микроангиопатии коронарных сосудов.
В настоящее время не вызывает никаких сомнений необходимость длительной, по существу, пожизненной медикаментозной терапии ЭГ с учетом того, что даже при снижении АД всего на 13/6 мм рт.ст. можно достигнуть уменьшения риска развития мозгового инсульта в среднем на 40 % и риска ИМ — на 16 % [9].
Выбор режима терапии и конкретного антигипертензивного препарата определяется доказательной базой в снижении АД, наличием нефропротективных (снижение протеинурии, сохранение СКФ) и кардиопротективных (снижение кардиоваскулярной смертности) эффектов, а также плейотропных эффектов. Тиазидные и тиазидоподобные диуретики особенно эффективно предотвращают сердечно-сосудистые осложнения, возникающие при изолированной систолической АГ у пожилых (SHEP), снижают риск развития мозгового инсульта (PATS, PROGRESS), застойной сердечной недостаточности, а также смертности от сердечно-сосудистых причин [11]. Среди классов антигипертензивных препаратов диуретики, несомненно, являются препаратами первого ряда для лечения неосложненных форм ЭГ с учетом доказательства их способности улучшать отдаленный прогноз [14]. Благодаря уникальному спектру фармакологических свойств индапамид можно отнести к третьему поколению тиазидных и тиазидоподобных диуретиков [22]. Индапамид является производным хлорбензамида, это диуретический препарат, антигипертензивное действие которого обусловлено почечным салуретическим эффектом, осуществляющимся преимущественно на уровне дистальных почечных канальцев. Обладает вазодилатирующим эффектом за счет прямого влияния на сосудистую стенку, где происходит регуляция входа кальция в гладкомышечные клетки и за счет усиления синтеза ПГЕ2 и простациклина.
Целью исследования явилось изучение клинической и кардиопротективной эффективности 12-недельной монотерапии индапамидом у больных с мягкой и умеренной АГ.
Материал и методы исследования
В исследование включены 33 больных ЭГ I–II стадии с АГ 1–2-й степени (ESH/ESC, 2007), мужского и женского полов, средний возраст которых составил 47,61 ± 9,62 года, средняя длительность заболевания — 6,21 ± 4,31 года. В качестве антигипертензивной терапии назначался индапамид в дозе 2,5 мг/сут.
Эхокардиографическое (ЭхоКГ) исследование проводилось в соответствии с рекомендациями Американской ассоциации эхокардиографии в М- и В-режиме [9] на аппарате ультразвуковой системы EnVisor C (philips, Голландия). В М-режиме измерения проводились через парастернальный доступ по оси в соответствии с рекомендациями Penn Convention method [12]. Изучали следующие параметры внутрисердечной гемодинамики: конечный диастолический и систолический размеры (КДР, КСР), толщину стенок левого желудочка: межжелудочковой перегородки (ТМЖП) и задней стенки левого желудочка (ТЗСЛЖ) в диастолу. ММЛЖ рассчитывалась по формуле B.R. Devereux и соавт. [13]:
ММЛЖ = 1,04 • [(КДРлж + ТМЖП + ТЗСЛЖ)3 – КДРлж3] – 13,6 (г).
Индекс массы миокарда левого желудочка (ИММЛЖ) рассчитывали по отношению ММЛЖ к площади поверхности тела. Наличие ГЛЖ диагностировали при ИММЛЖ ≥ 125 г/м2 для мужчин и > 110 г/м2 для женщин [18]. У больных с нормальной величиной ИММЛЖ в соответствии с рекомендациями P. Verdecchia и соавт. [24] выделялись следующие типы ремоделирования ЛЖ:
— нормальная геометрия ЛЖ, когда относительная толщина МЖП (ОТмжп = 2 • ТМЖПд/КДР) и относительная толщина ЗСЛЖ (ОТслж = 2 • ТЗСЛЖд/КДР) были меньше 0,45 (I тип);
— концентрическое ремоделирование ЛЖ, когда ОТмжп и ОТзслж больше 0,45 (II тип);
— изолированная гипертрофия МЖП, когда ОТмжп больше 0,45, а ОТзслж меньше 0,45 (III тип);
— изолированная гипертрофия ЗСЛЖ, когда ОТмжп меньше 0,45, а ОТзслж больше 0,45 (IV тип).
В группе больных с ГЛЖ по рекомендации A. Canau и соавт. [10] различались концентрическая ГЛЖ и эксцентрическая ГЛЖ, при этом в качестве критерия применялась относительная толщина стенок (ОТС) миокарда, которая рассчитывалась по формуле: ОТС = (ТМЖПд + ТЗСЛЖд)/КДР. При ОТС больше 0,45 ГЛЖ считалась концентрической (V тип), при ОТС меньше 0,45 — эксцентрической. В соответствии с рекомендациями D. Savage и соавт. [20] и данными, приведенными Е.В. Шляхто и соавт. [7], среди больных с эксцентрическим типом ГЛЖ были выделены подгруппа лиц без дилатации (VI тип) и подгруппа лиц с дилатацией ЛЖ (VII тип). Разделение проводилось на основании индекса КДР ЛЖ (иКДР = КДР/площадь поверхности тела). При иКДР меньше 3,1 см/м2 выявлялся VI тип, при иКДР больше 3,1 см/м2 — VII тип.
Для оценки систолической функции ЛЖ определены следующие показатели: конечно-диастолический, конечно-систолический объемы по формуле L.E. Teichholz и соавт. [23], ударный объем, минутный объем крови и их индексированные параметры к площади тела — ударный индекс, сердечный индекс, а также фракция выброса (ФВ). ФВ оценивали по формуле: ФВ = ((КДО – КСО)/КДО) • 100 (%).
Диастолическая функция сердца оценивалась по следующим допплер-эхокардиографическим индексам: фаза изоволюмического расслабления (ВИР), пиковые скорости раннего (РЕ) и предсердного (РА) наполнения и их соотношение (РЕ/РА). При значениях РЕ/РА < 1,0 и ВИР ≥ 110 мс выделяли гипертрофический тип диастолической дисфункции ЛЖ [3].
Статистическая обработка полученных результатов проводилась с использованием программ из пакета Microsoft Office Excel 2007 и Statistics 6.0 для Windows.
Результаты исследования и их обсуждение
В основу настоящего исследования положено клиническое наблюдение за 33 больными ЭГ, у которых выявлена мягкая и умеренная АГ I–II степени. При оценке факторов риска в 70 % случаев выявлена дислипидемия. Курение наблюдалось в 47,4 % случаев. Ожирение выявлено у 46,9 % больных. В процессе 12-недельной монотерапии индапамидом в средней дозе 2,5 мг/сут на фоне стабилизации САД и ДАД отмечалось значительное улучшение общего клинического состояния больных, что ассоциировалось с уменьшением головных болей, головокружения, тяжести в затылке. В целом переносимость препарата характеризовалась как хорошая.
Так, целевых уровней САД достигли 28 (84,8 %) больных, ДАД — 27 (81,8 %), САД и ДАД вместе — 25 (75,8 %) больных (табл. 1).
По уровню снижения АД среднего на 17,76 % антигипертензивная эффективность индапамида оценена как отличная (> 15 %).
С помощью эхокардиографического метода исследования изучено функциональное состояние миокарда, показатели сократительной функции, характер его ремоделирования и возможности кардиопротекции в процессе 12-недельной терапии индапамидом.
Больные ЭГ (n = 33) в целом в группе характеризовались изменениями в миокардиальной массе ЛЖ (табл. 2): ИММЛЖ составил 129,47 ± 28,11 г/м2 (р < 0,05).
При распределении по критериям ГЛЖ (ИММЛЖ ≥ 125 г/м2 у мужчин и > 110 г/м2 для женщин [19]) выявлено наличие ГЛЖ у 21 (63,6 %) больного, при этом ИММЛЖ составил 145,26 ± 21,43 г/м2. Без ГЛЖ — 12 (36,4 %) больных, ИММЛЖ составил 101,85 ± 12,47 г/м2; x2 = 10,028; р = 0,004.
При анализе геометрии ЛЖ в группе больных без ГЛЖ (n = 12) были выделены следующие типы:
— I тип (нормальный) — 5 (41,7 %) больных;
— II тип (концентрический) — не выявлен;
— III тип (изолированная гипертрофия МЖП) — 7 (58,3 %);
— IV тип (изолированная гипертрофия ЗСЛЖ) — не выявлен.
Достоверность высокая: x2 = 21,216; р = 0,001.
С учетом рекомендаций A. Canau и соавт. [10] в группе больных с ГЛЖ различались концентрическая и эксцентрическая ГЛЖ (по критериям ОТС, иКДР), определена частота следующих типов ГЛЖ (n = 21):
— V тип (концентрическая ГЛЖ) — 2 (9,5 %) больных;
— VI тип (эксцентрическая ГЛЖ преимущественно без дилатации) — 16 (76,2 %) больных;
— VII тип (эксцентрическая ГЛЖ c дилатацией) — 3 (14,2 %) больных.
VI тип эхогеометрии сердца достоверно превалировал у наших больных: x2 = 10,47; р = 0,011.
Монотерапия индапамидом (табл. 2) в целом по группе больных характеризовалась достоверным снижением выраженности ГЛЖ. Следует отметить, что регресс ГЛЖ был обусловлен как достоверным снижением толщины МЖП, ЗСЛЖ, так и КДР. ММЛЖ снизилась с 257,36 ± 65,76 г исходно до 225,51 ± 61,36 г (р = 0,002) к концу исследования. При этом динамика ИММЛЖ была следующей: с 129,35 ± 24,84 г/м2 исходно до 116,61 ± 23,34 г/м к концу наблюдения (р = 0,003), а степень ее снижения составила –9,60 ± 7,56 %. Выявленная положительная динамика ММЛЖ в основном ассоциировалась с достоверным уменьшением толщины ЗСЛЖ (р = 0,000), МЖП (р = 0,001). Прослеживалось также некоторое снижение КДР: с 5,59 ± 0,48 см до 5,46 ± 0,49 см (р = 0,011) и КСР: с 3,40 ± 0,33 см до 3,34 ± 0,34 см (р = 0,042).
Антиремоделирующие эффекты индапамида также ассоциировались с уменьшением выраженности ГЛЖ. Так, в целом по группе доля больных с ГЛЖ уменьшилась, составив 11 (33,3 %) против 21 (63,6 %) на начальном этапе, что сопровождалось незначительным приростом отношения КДО/ММЛЖ: от 0,62 ± 0,11 мл/г до 0,67 ± 0,12 мл/г (р = 0,023). ИММЛЖ на фоне 12-недельной терапии в целом уменьшился на 10,86 %.
В процессе терапии индапамидом отмечено характерное изменение типов геометрии ЛЖ с тенденцией к уменьшению выраженности концентрической гипертрофии и частоты эксцентрического типа геометрии ЛЖ, которая преобладала в целом в группе. Так, к концу курса терапии из 2 больных (исходно) с концентрической ГЛЖ у 1 пациента отмечена трансформация в изолированную гипертрофию МЖП (III тип), у 3 пациентов с изолированной гипертрофией ЗСЛЖ выявлена трансформация в нормальный тип геометрии ЛЖ. При этом отмечался значительный прирост КДО/ММЛЖ: с 0,57 ± 0,10 мл/г до 0,63 ± 0,11 мл/г (р = 0,016), что ассоциировалось с уменьшением эксцентрического характера ГЛЖ и антиремоделирующими эффектами терапии индапамидом.
Анализируя подгруппу без ГЛЖ (n = 12) при 12-недельной монотерапии индапамидом, мы отметили снижение ИММЛЖ с 105,19 ± 13,06 г/м2 до 94,39 ± 17,59 г/м2 (р = 0,007); ∆ % ИММЛЖ составило –6,93 ± 5,65 %.
Таким образом, можно заключить, что на фоне 12-недельной терапии индапамидом отмечается достоверная регрессия ГЛЖ, ассоциируемая прежде всего с уменьшением толщины ЗСЛЖ, МЖП, со степенью снижения ИММЛЖ, что характеризует антиремоделирующую эффективность препарата.
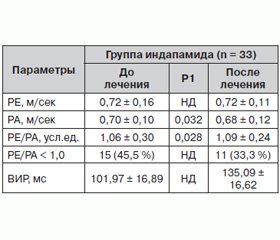
Высокая частота ГЛЖ в общей группе 63,6 % больных ассоциировалась с нарушением диастолической функции ЛЖ (ДФЛЖ), которая определялась спектром диастолического наполнения (соотношение РЕ/РА < 1,0) и замедлением активной релаксации (оцениваемой по ВИР ≥ 110 мс). Так, у обследованных больных в целом по группе соотношение РЕ/РА составило 1,06 ± 0,30, ВИР — 101,97 ± 16,89 мс. В целом количество больных, имевших нарушение ДФЛЖ, составило 15 (45,5 %). При этом имело место нарушение диастолического наполнения по гипертрофическому типу с увеличением времени релаксации. Так, РЕ/РА < 1,0 и ВИР ≥ 110 мс были отмечены у 7 (21,2 %) больных. Систолическая функция оставалась сохранной у всех больных.
В группе монотерапии индапамидом на фоне лечения незначительно изменился характер диастолического наполнения ЛЖ, оцениваемый по динамике соотношения РЕ/РА: средние значения соотношения РЕ/РА выросли с 1,06 ± 0,30 до 1,09 ± 0,24 (р = 0,028), при этом число больных с РЕ/РА < 1,0 снизилось с 15 (45,5 %) до 11 (33,3 %) (р = нд), соответственно, число больных с нарушенным диастолическим наполнением по гипертрофическому типу уменьшилось. Однако активная релаксация, изучаемая по состоянию ВИР, возросла: с 101,97 ± 16,89 мс до 135,09 ± 16,62 мс (р = нд) (табл. 3).
/48/48.jpg)
Частота развития ГЛЖ у больных АГ варьирует в весьма широких пределах, зависит от длительности АГ и, по разным данным и методикам, составляет от 46 до 63 % [5]. Результаты нашего исследования показали наличие ГЛЖ у 63,6 % больных АГ I–II степени с преобладанием эксцентрической гипертрофии без дилатации ЛЖ (VI тип). Частота обнаружения ГЛЖ у больных АГ в значительной мере зависит от эффективности антигипертензивной терапии. Среди леченых пациентов с АГ ГЛЖ обнаруживалась у 23 % больных с неконтролируемой АГ и лишь у 19 % больных с контролируемой АГ [5]. Клинически доказано, что для успешного снижения массы миокарда имеет значение контроль АД с достижением целевых значений АД. Антигипертензивная эффективность индапамида доказана во многих клинических исследованиях. Так, по данным метаанализа 80 исследований (1973–2007 гг.) с включением 10 818 пациентов с АГ, наиболее выраженное снижение АД зафиксировано на фоне лечения индапамидом по сравнению с другими антигипертензивными препаратами. Механизм антигипертензивного действия диуретиков связан, с одной стороны, с уменьшением реабсорбции натрия, что приводит к большему выведению натрия из организма и, соответственно, жидкости. С другой стороны, уменьшается содержание натрия в клетках сосудов: стенка сосудов становится менее отечной и меньше реагирует на сосудосуживающие стимулы, ПСС и уровень АД [1]. По данным многочисленных экспериментальных исследований, практически любой препарат, который не вызывает активации симпатической нервной системы или ренин-ангиотензин-альдостероновой системы, может предотвращать или вызывать регресс ГЛЖ [8]. Гипотензивное действие диуретиков дополняется способностью уменьшать реакцию артерий на воздействие естественных вазопрессоров — адреналина и ангиотензина II [4].
Как показали наши результаты, на фоне монотерапии индапамидом больных с мягкой и умеренной АГ в 71,6 % случаев были достигнуты целевые значения САД и ДАД, что доказывало высокую антигипертензивную эффективность препарата. В то же время отмечено снижение частоты выявления ГЛЖ на фоне терапии с 63 до 33 % при снижении ИММЛЖ на 10,86 %. В нашем случае, возможно, короткий период наблюдения за больными (12 недель) стал причиной сохранения ГЛЖ у 1/3 больных АГ.
Результаты многочисленных рандомизированных клинических исследований показали превосходство ингибиторов ангиотензинпревращающего фермента и антагонистов кальция в уменьшении ГЛЖ. Однако результаты двойных слепых рандомизированных исследований с включением в одну из групп терапии диуретиков показали иные результаты, в частности в сравнении с иАПФ и антагонистами кальция. Так, при сравнении гидрохлортиазида и исрадипина по способности снижать ММЛЖ у больных АГ гидрохлортиазид оказался более эффективным [8]. В исследовании LIVE показано, что индапамид снижает выраженность ГЛЖ в большей степени, чем эналаприл. Эффект особо выражен у пациентов с концентрической формой гипертрофии за счет уменьшения ТМЖП и ТЗСЛЖ, а также объема левого желудочка. В экспериментах показано, что индапамид снижает объем кардиомиоцитов и содержание белков коллагенового матрикса [16].
Методически неправильно говорить о регрессии ГЛЖ у конкретного больного под влиянием терапии, если ММЛЖ уменьшилась менее чем на 10 % или 10 гпо сравнению с исходным значением. R. Devereux и соавторы считают прогностическим уменьшение ИММЛЖ у больных ЭГ под влиянием терапии не менее чем на 10 г/м2. Значимыми являются изменения ММЛЖ на 10–15 %, а в идеале — на 18 % по сравнению с исходными значениями [20]. Снижение показателя ИММЛЖ в динамике на фоне монотерапии индапамидом на 10 % в нашем исследовании характеризовало эффективную кардиопротекцию, т.к. за целевой уровень снижения ИММЛЖ мы приняли показатель > 8,5 % по рекомендациям Грачева и соавт. [2].
При ГЛЖ нарушается диастолическая функция ЛЖ. По мере развития ГЛЖ при АГ удельный вес релаксации, участвующей в диастолическом наполнении ЛЖ, снижается. В нашем исследовании у 45,5 % больных было выявлено наличие диастолической дисфункции. Хотя показатели диастолической функции ЛЖ имели тенденцию к улучшению без достоверности, у 1 пациента с эксцентрической ГЛЖ с дилатацией на фоне терапии улучшился тип геометрии сердца, перейдя в более благоприятный вариант ГЛЖ без дилатации.
Таким образом, результаты нашего исследования показали высокую антигипертензивную эффективность 12-недельной монотерапии индапамидом у больных ЭГ с АГ I–II степени, которая характеризовалась также кардиопротективным эффектом, что позволяет рекомендовать препарат для длительного лечения больных ЭГ.
Выводы
1. У больных ЭГ с АГ I–II степени в 63,6 % случаев выявлена ГЛЖ. По данным ЭхоКГ, у больных с ГЛЖ преобладал VI тип эхогеометрии сердца, в 76,2 % случаев выявлена эксцентрическая ГЛЖ без дилатации полости ЛЖ, тогда как у больных без ГЛЖ преобладал нормальный тип эхогеометрии сердца (41,7 %) и изолированная гипертрофия МЖП (58,3 %).
2. 12-недельная монотерапия больных ЭГ с АГ I–II степени характеризуется высокой антигипертензивной эффективностью с достижением целевого уровня САД и ДАД у 75,8 % больных при снижении среднего АД на 17,76 %.
3. Наряду с эффективным контролем АД, индапамид обладает достоверным антиремоделирующим действием, характеризующимся улучшением эхогеометрии сердца, достоверным увеличением функциональной активности миокарда по отношению КДО/ММЛЖ, достоверным регрессом ГЛЖ у 52 % больных.
4. Индапамид рекомендуется больным ЭГ с АГ I–II степени в режиме монотерапии в качестве антигипертензивного препарата, обладающего кардиопротективной и антиремоделирующей эффективностью.
1. Глезер М.Г. Соль и диуретики на арене лечения артериальной гипертензии. — М.: Медиком, 2013. — 16 с.
2. Грачев А.В. Центральные и периферические механизмы адаптации сердечно-сосудистой системы у больных артериальной гипертонией (патогенетические и терапевтические аспекты): Дис... д-ра мед. наук. — Ташкент, 2001. — 364.
3. Грачев А.В., Аляви А.Л., Мостовщиков С.Б. и др. К вопросу о гемодинамической норме в кардиологических исследованиях // Мед. журнал Узбекистана. — 2001. — № 3 (2). — С. 43–48.
4. Мычка В.Б., Чазова И.Е. Российская доказательная медицина — программа МИНОТАВР: преимущества ретардной формы индапамида при лечении метаболического синдрома // Consilium medicum. — 2006. — 8 (5). — 46–50.
5. Преображенский Д.В., Сидоренко Б.А., Алехин М.Н. и др. Гипертрофия левого желудочка при гипертонической болезни. Часть I. Критерии диагностики гипертрофии левого желудочка и ее распространенность // Кардиология. — 2003. — 10. — 99–104.
6. Рациональная фармакотерапия сердечно-сосудистых заболеваний: Руководство для практикующих врачей / Е.И. Чазов, Ю.Н. Беленков, Е.О. Борисова и др. — М.: Литтерра, 2004. — 972 с.
7. Шляхто Е.В., Конради А.О. Структурно-функциональные изменения миокарда у больных гипертонической болезнью // Кардиология. — 1999. — № 6. — С. 78–82.
8. Шляхто Е.В., Конради А.О. Зачем и как лечить гипертрофию левого желудочка? // Артериальная гипертензия. — 2002. — Т. 8, № 2.
9. Amouyel P. The concept of individual cardiovascular risk management // Eur. Heart J. — 2000. — № 2. — P. D2–D4.
10. Canau A., Devereux R.B., Roman M.J. et al. Patterns of left ventricular hypertrophy and geometric remodeling in essential hypertension // J. Am. Coll. Cardiol. — 1992. — V. 19. — P. 1550–1558.
11. Curri C., Robinson H., Brown R. et al. Regression of left ventricular hypertrophy in patients with essential hypertension. Results of 6 month treatment with indapamide // Amer. J. Hypertension. — 1996. — Vol. 9. — P. 828–832.
12. Devereux R.B., Reichek N. Echocardiographic determination of left ventricular mass in man: anatomic validation of the method // Circulation. — 1977. — V. 55. — P. 613–618.
13. Devereux R., Pini R., Aurigeunna G., Roman M. Measurement of left ventricular mass: methodology and expertise // J. Hypertens. — 1997. — V. 15. — Р. 801–809.
14. 2003 European Society of Hypertension — European Society Cardiology. Guidelines for the management of arterial Hypertension. Guidelines Committee // J. Hypertens. — 2003. — № 21. — Р. 1011–1053.
15. ESH–ESC Guidelines Committee. 2007 guidelines for the management of arterial hypertension // J. Hypertension. — 2007. — V. 25. — Р. 1105–1187.
16. Gosse P., Sheridan D.J., Zannad F. Regression of the left ventricular hypertrophy in hypertensive patients treated with indapamide SR 1.5 mg vs enalapril 20 mg: the LIVE study // J. Hypertension. — 2000. — 18 (10). — 1465–75.
17. Kannel W.B. Left ventricular hypertrophy as a risk factor in arterial hypertension // Eur. Heart. J. — 1996. — № 13, Suppl. D. — 82–88.
18. Mancia G., De Backer G., Dominiczak A. et al. Task force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). 2007 guidelines for the management of arterial hypertension // Eur. Heart J. — 2007. — V. 28. — Р. 1462–1536.
19. Owens G.K., Schwartz S.M. Alterations in vascular smooth muscle mass in the spontaneously hypertensive rat. Role of cellular hypertrophy, hyperpliody and hyperplasia // Circ. Res. — 1982. — № 51. — Р. 280–289.
20. Savage D.D., Drayer J.I.M., Henry W.L. et al. Echocardiographic assessment of cardiac anatomy and function in hypertensive patients // Circulation. — 1979. — V. 59. — P. 623–636.
21. Sahn D.J., Demaria A., Kisslo J. et al. Recommendation regarding quantitation in M-mode echocardiography. Results of a survey of echocardiographic measurements // Circulation. — 1987. — V. 58. — Р. 1072–1082.
22. Sharabi Y., Grossman E., Nussinovitch N. et al. Indapamide – a substitute diuretic for hypertensives with hyperglycemia and dyslipidemia // Harefuah. — 1996. — Vol. 131. — P. 233–236.
23. Teichholtz L.E., Kruelen T., Herman M.V., Gorlin R. Problems in echocardiographic volume determination // Am. J. Cardiol. — 1976. — V. 37. — Р. 7–11.
24. Verdecchia P., Porcellati C., Zampi I. Asymmetric left ventricular remodeling due to isolated septal thickening in patients with systemic hypertension and normal left ventricular masses // Am. J. Cardiol. — 1994. — № 73. — Р. 247–252.

/46/46.jpg)
/47/47.jpg)