Журнал «Здоровье ребенка» Том 20, №4, 2025
Вернуться к номеру
Вплив харчових продуктів для спеціальних медичних цілей на рівень інтерлейкіну-10, співвідношення маси тіла й віку та довжини тіла й віку в дітей віком 1–5 років із недостатньою масою тіла, затримкою росту і туберкульозною інфекцією
Авторы: Azizah Hamida, Nur Aisiyah Widjaja, Retno Asih Setyoningrum
Faculty of Medicine, Universitas Airlangga, Surabaya, Indonesia
Dr. Soetomo General Academic Hospital, Surabaya, Indonesia
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
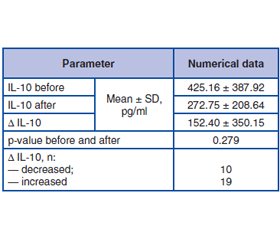
Актуальність. Недоїдання і туберкульоз (ТБ) у дітей створюють порочне коло, що впливає на глобальне здоров’я. Дефіцит поживних речовин знижує імунітет та підвищує сприйнятливість до ТБ, тоді як сам ТБ посилює недоїдання через метаболічні потреби, що зростають. Мета: оцінити вплив харчових продуктів для спеціальних медичних цілей (ХПСМЦ) на рівень інтерлейкіну-10 (ІЛ-10) у сироватці крові та показники росту в дітей із недостатньою масою тіла, затримкою росту і ТБ. Матеріали та методи. У цьому квазіекспериментальному дослідженні 29 дітей віком 1–5 років (у середньому 25,40 ± 11,30 місяця) із ТБ та порушеним нутритивним статусом отримували 400 мл ХПСМЦ (1 ккал/мл) щодня протягом 90 днів. Були оцінені антропометричні параметри, рівень ІЛ-10 у сироватці крові й дотримання режиму харчування. Результати. Після 90 днів споживання ХПСМЦ спостерігалося значне поліпшення показників росту. Середня маса тіла збільшилася на 0,75 ± 0,25 кг, а зріст — на 2,75 ± 0,80 см (p < 0,001 для обох). Усі стандартизовані показники росту (WAZ, LAZ та WLZ) статистично вірогідно поліпшилися (p < 0,001 для кожного). Рівень ІЛ-10 у сироватці крові знизився з 425,16 ± 387,92 пг/мл до 272,75 ± 208,64 пг/мл (на 35,8 %), однак це не було статистично значущим (p = 0,441). Дотримання прийому ХПСМЦ поступово поліпшувалося: 69,0 % (дні 1–30), 82,8 % (дні 31–60) та 100 % (дні 61–90), що було статистично вірогідно (p = 0,007). Ця закономірність свідчить про зростання сприйняття призначеного режиму, що, ймовірно, обумовило спостережувані антропометричні зміни. Висновки. Застосування ХПСМЦ сприяло поліпшенню показників росту та дотримання режиму харчування з часом, але суттєво не знизило рівень ІЛ-10. Необхідні подальші дослідження для вивчення його імунологічних ефектів.
Background. Childhood malnutrition and tuberculosis (TB) form a detrimental cycle affecting global health. Nutritional deficiencies compromise immunity and increase TB susceptibility, while TB exacerbates malnutrition through increased metabolic demands. This study evaluated the impact of food for special medical purposes (FSMP) on serum interleukin-10 (IL-10) levels and growth parameters in children with underweight, stunting, and TB. Materials and methods. In this quasi-experimental study, 29 children aged 1–5 years (mean 25.40 ± 11.30 months) with TB and poor nutritional status received 400 ml of FSMP (1 kcal/ml) daily for 90 days. Anthropometric measurements, serum IL-10 levels, and FSMP compliance were assessed. Results. After 90 days of FSMP supplementation, significant improvements were observed in growth parameters. Mean weight increased by 0.75 ± 0.25 kg and height by 2.75 ± 0.80 cm (both p < 0.001). All standardized growth indicators (WAZ, LAZ, and WLZ) showed statistically significant improvement (p < 0.001 for each). Serum IL-10 levels decreased from 425.16 ± 387.92 pg/ml to 272.75 ± 208.64 pg/ml, representing a 35.8 % reduction, though not statistically significant (p = 0.441). FSMP compliance progressively increased throughout the study: 69.0 % (days 1–30), 82.8 % (days 31–60), and 100 % (days 61–90), demonstrating significant improvement (p = 0.007). This pattern suggests increasing acceptance of the supplementation regimen, which likely contributed to the observed anthropometric changes. Conclusions. FSMP supplementation improved growth outcomes and increased compliance over time but did not significantly reduce IL-10 levels. Further research is needed to explore its immunological effects.
недостатня маса тіла; затримка росту; туберкульоз; ХПСМЦ; інтерлейкін-10
underweight; stunting; tuberculosis; FSMP; interleukin-10
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Rytter MJH, Kolte L, Briend A, Friis H, Christensen VB. The immune system in children with malnutrition — A systematic review. PLoS One. 2014;9(8):e105017. doi: 10.1371/journal.pone.0105017.
- World Health Organization. Global TB Report 2024. WHO; 2024. Available from: https://www.who.int/teams/global-TB-programme/tb-reports/global-TB-report-2024.
- Ibrahim MK, Zambruni M, Melby CL, Melby PC. Impact of childhood malnutrition on host defense and infection. Clin Microbiol Rev. 2017;30(4):919-971. doi: 10.1128/CMR.00119-16.
- Bourke CD, Jones KDJ, Prendergast AJ. Current understanding of innate immune cell dysfunction in childhood undernutrition. Front Immunol. 2019;10:1728. doi: 10.3389/fimmu.2019.01728.
- Prendergast AJ, Humphrey JH. The stunting syndrome in developing countries. Paediatr Int Child Health. 2019;39(2):93-110. doi: 10.1080/20469047.2018.1476023.
- Wahyudi T, Puryatni A, Hernowati TE. Relationship between cysteine, interleukin (IL)-2, and interleukin (IL)-10 in children with marasmus-type malnutrition. J Trop Life Sci. 2016;6(1):53-58. doi: 10.11594/jtls.06.01.10.
- Moreira-Teixeira L, Redford PS, Stavropoulos E, Ghilardi N, Maynard CL, Weaver CT, et al. T cell-derived IL-10 impairs host resistance to Mycobacterium TB infection. J Immunol. 2017;199(2):613-623. doi: 10.4049/jimmunol.1601340.
- Murphy K, Weaver C. The adaptive immune response. In: Janeway’s Immunobiology. 10th ed. New York: Garland Science, Taylor & Francis Group; 2022. 345-350.
- Sjarif DR, Yuliarti K, Iskandar WJ. Daily consumption of gro–wing-up milk is associated with less stunting among Indonesian toddlers. Med J Indones. 2019;28(1):70-76. doi: 10.13181/mji.v28i1.2607.
- Pham DT, Hoang TN, Ngo NT, Nguyen LH, Tran TQ, Pham HM, et al. Effect of oral nutritional supplementation on growth in Vietnamese children with stunting. Open Nutr J. 2019;13(1):43-52. doi: 10.2174/1874288201913010043.
- Zhang Z, Li F, Hannon BA, Hustead DS, Aw MM, Liu Z, et al. Effect of oral nutritional supplementation on growth in children with undernutrition: A systematic review and meta-analysis. Nutrients. 2021;13(9):3036. doi: 10.3390/nu13093036.
- Munteanu C, Schwartz B. The relationship between nutrition and the immune system. Front Nutr. 2022;9:1082500. doi: 10.3389/fnut.2022.1082500.
- Anwar F, Yalawar M, Suryawanshi P, Ghosh A, Jog P, Kha–dilkar AV, et al. Effect of oral nutritional supplementation on adequacy of nutrient intake among picky-eating children at nutritional risk in India: A randomized double-masked clinical trial. Nutrients. 2023;15(11):2528. doi: 10.3390/nu15112528.
- Cawood A, Smith C, Kinnear F, Upton L, Trace S, O’Connor G, et al. Effect of oral nutritional supplements on outcomes in children presenting with, or at risk of, faltering growth in clinical settings: A systematic review and meta-analysis. J Child Health Care. 2023;29(1):222-244. doi: 10.1177/13674935231185181.
- Fatima S, Malkova D, Wright C, Gerasimidis K. Impact of therapeutic food compared to oral nutritional supplements on nutritional outcomes in mildly underweight healthy children in a low-medium income society. Clin Nutr. 2018;37(3):858-863. doi: 10.1016/j.clnu.2017.03.006.
- Mehta NM, Skillman HE, Irving SY, Coss-Bu JA, Vermilyea S, Farrington EA, et al. Guidelines for the provision and assessment of nutrition support therapy in the pediatric critically ill patient: Society of Critical Care Medicine and American Society for Parenteral and Enteral Nutrition. JPEN J Parenter Enteral Nutr. 2017;41(5):706-742. doi: 10.1177/0148607117711387.
- Ayelign B, Negash M, Genetu M, Wondmagegn T, Shibabaw T. Immunological impacts of diabetes on the susceptibility of Mycobacterium TB. J Immunol Res. 2019;2019:6196532. doi: 10.1155/2019/6196532.
- Ferreira CM, Barbosa AM, Barreira-Silva P, Silvestre R, Cunha C, Carvalho A, et al. Early IL-10 promotes vasculature-associated CD4+ T cells unable to control Mycobacterium TB infection. JCI Insight. 2021;6(21):e150060. doi: 10.1172/jci.insight.150060.
- Hossain M, Nahar B, Haque MA, Mondal D, Mahfuz M, Naila NN, et al. Serum adipokines, growth factors, and cytokines are independently associated with stunting in Bangladeshi children. Nutrients. 2019;11(8):1827. doi: 10.3390/nu11081827.
- Gao F, Zhang Q, Liu Y, Wang L, Xue H, Yang J, et al. Interleukin-10 and metabolic syndrome: A Mendelian randomization study. Front Genet. 2022;13:835. doi: 10.3389/fgene.2022.826144.
- Mishra M, Raghav A, Tripathi P, Rao YK, Singh DD. Evaluation of micronutrients and proinflammatory cytokines levels in nutritio–nally deprived children — A tertiary care hospital-based study. Nutrients. 2023;15(23):4865. doi: 10.3390/nu15234865.
- Takele Y, Adem E, Getahun M, Tajebe F, Kiflie A, Hailu A, et al. Malnutrition in healthy individuals results in increased mixed cytokine profiles, altered neutrophil subsets, and function. PLoS One. 2016;11(8):e0157919. doi: 10.1371/journal.pone.0157919.
- Abdel-Razik A, ElMahdy Y, Hanafy EE, Elhelaly R, Elzehery R, Tawfik AM, et al. The role of systemic inflammatory markers in the assessment of chronic hepatitis C patients with or without type 2 diabetes mellitus. Gastroenterol Hepatol. 2020;43(7):394-404. doi: 10.1016/j.gastrohep.2019.09.004.
- M’Bondoukwé NP, Moutongo R, Gbédandé K, Ndong Ngomo JM, Hountohotegbé T, Adamou R, et al. Circulating IL-6, IL-10, and TNF-alpha and IL-10/IL-6 and IL-10/TNF-alpha ratio profiles of polyparasitized individuals in rural and urban areas of Gabon. PLoS Negl Trop Dis. 2022;16(4):e0010308. doi: 10.1371/journal.pntd.0010308.