Вступ
Серцево-судинні захворювання, переважно ішемічна хвороба серця та інсульт, є основними причинами смертності й одними з основних факторів інвалідності в усьому світі. Таким чином, пацієнти з ішемічною хворобою серця та інсультом в анамнезі становлять випадки ризику в стоматологічній практиці. Відвідування стоматолога для всіх без винятку пацієнтів — досить сильний психологічний та больовий стресорний фактор, що нерідко провокує ускладнення з боку серцево-судинної системи. Так, лікар-стоматолог рано чи пізно зіткнеться з такими проблемами, коли, крім професійного виконання стоматологічних маніпуляцій, йому доведеться вдатися до заходів з надання екстреної та невідкладної допомоги.
Артеріальна гіпертензія
Артеріальна гіпертензія — це захворювання, при якому відмічається підвищення систолічного артеріального тиску > 140 мм рт.ст. або діастолічного > 90 мм рт.ст. [2].
Особливості стоматологічної допомоги
1. Якщо артеріальна гіпертензія контрольована, то додаткових ризиків немає.
2. Антигіпертензивну терапію пацієнт має приймати постійно, зокрема в день відвідування стоматолога. Перед стоматологічними маніпуляціями потрібно визначити артеріальний тиск [3, 4].
3. Слід надавати перевагу коротким ранковим візитам. Надмірно тривожним пацієнтам можна призначити анксіолітики (5–10 мг діазепаму напередодні та за 1–2 год до лікування зубів).
4. При екстреному відвідуванні стоматолога лікування має бути консервативним, із застосуванням анальгетиків та антибіотиків. Тривалість використання нестероїдних протизапальних препаратів не повинна перевищувати 5 днів [4, 5].
5. Пацієнти із серцево-судинною патологією мають більший ризик вивільнення ендогенного адреналіну внаслідок недостатньої місцевої анестезії, ніж при введенні анестетиків із вазоконстрикторами. Однак застосовувати вазоконстриктори слід обмежено, не більше ніж 0,04 мг адреналіну [6].
Серцева недостатність
Серцева недостатність — це комплексний клінічний синдром, який виникає, коли зі структурних чи функціональних причин серце не може забезпечити достатню подачу кисню до тканин [7].
Особливості стоматологічної допомоги
1. Лікування зубів має бути обмежено пацієнтами, які перебувають у стабільному стані.
2. Рекомендується лікування у напівлежачому положенні та повільна зміна положення тіла, щоб запобігти ортостатичній гіпотензії.
3. У пацієнтів, які застосовують препарати наперстянки (дигоксин, метилдигоксин), доза судино-звужувального засобу повинна бути обмежена двома анестезуючими карпулами, оскільки ця комбінація препаратів може сприяти появі аритмій.
4. Аспірин (ацетилсаліцилова кислота) може призвести до затримки натрію та рідини, тому його не слід призначати пацієнтам із серцевою недостатністю.
5. У разі екстреної ситуації: положення пацієнта — сидячи з опущеними ногами, киснева підтримка 4–6 л/хв, нітрогліцерин сублінгвально (0,4–0,8 мг) з повторним прийомом (за потреби) через 5–10 хв [7, 8].
Порушення серцевого ритму і провідності
Серцева аритмія може бути описана як порушення частоти, регулярності або місця походження серцевого імпульсу [9].
Особливості стоматологічної допомоги
1. Анксіолітики можна використовувати для зменшення стресу та тривоги [9, 10].
2. Незважаючи на те, що сучасні кардіостимулятори є більш стійкими до електромагнітних перешкод, необхідна обережність при використанні електричних пристроїв [11].
Якщо аритмія виникла під час стоматологічного лікування, слід призупинити маніпуляції, забезпечити кисневу підтримку. При появі ознак гіпотензії — перевести пацієнта в положення Тренделенбурга. За наявності загрудинного болю — нітрогліцерин сублінгвально. За потреби — вагусні проби (масаж каротидного синуса праворуч протягом 5 с).
Інфекційний ендокардит
Ендокардит є небезпечним для життя захворюванням, хоча зустрічається відносно рідко. Ендокардит зазвичай розвивається в осіб із структурними дефектами серця, у яких виникає бактеріємія. Деякі хірургічні та стоматологічні процедури, інструментальні пошкодження слизових оболонок спричиняють транзиторну бактеріємію, яка рідко триває більше ніж 15 хвилин (табл. 1).
Бактерії, що переносяться кров’ю, можуть оселитися на пошкоджених або аномальних клапанах серця або на ендокарді чи ендотелії поблизу від анатомічних дефектів, що призводить до бактеріального ендокардиту [12, 13]. Streptococcus viridans (α-гемолітичні стрептококи) є найбільш поширеною причиною ендокардиту після стоматологічних процедур.
Особливості стоматологічної допомоги
1. Особи, які мають ризик розвитку бактеріального ендокардиту, повинні створити та підтримувати найкращий можливий стан ротової порожнини, щоб зменшити потенційні джерела бактеріальної інфекції.
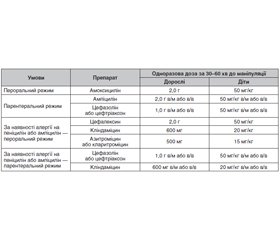
2. Загалом антимікробна профілактика рекомендована при процедурах, пов’язаних із значною кровотечею з твердих або м’яких тканин, при пародонтологічних хірургічних операціях, скейлінгу та професійній гігієні порожнини рота [14] (табл. 2).
Антибіотики призначають групам ризику щодо інфекційного ендокардиту: хворим із механічними/біологічними клапанами серця, інфекційним ендокардитом в анамнезі, вродженими вадами серця.
Неспецифічні профілактичні заходи у хворих груп високого та помірного ризику — ретельна гігієна порожнини рота та шкіри. Профілактичні огляди у стоматолога 2 рази на рік хворих високого ризику та щорічно в інших групах.
Ішемічна хвороба серця
Ішемічна хвороба серця — це патологічний процес, який супроводжується формуванням обструктивного або необструктивного атеросклерозу вінцевих артерій. У 90 % усіх випадків це відбувається після утворення тромбу внаслідок розриву атероматозної бляшки, яка закупорює просвіт артерії, хоча інші фактори, такі як холод, фізичні навантаження або стрес, можуть спровокувати подію [15]. Основою нападу стенокардії є минуща ішемія міокарда — стан, що виникає при збільшенні роботи серця. Він проявляється невідповідністю між потребою міокарда у кисні і його доставкою звуженими коронарними артеріями. У свою чергу, раптова смерть також може настати, як правило, унаслідок аритмії [7].
Особливості стоматологічної допомоги
1. У пацієнтів із гострим або хронічним коронарним синдромом після ендоваскулярних втручань хірургічні операції в ротовій порожнині можна робити не раніше ніж через 6 місяців. Після закінчення цього періоду безпеки рішення про лікування має прийматися на основі ситуації та стану здоров’я кожного окремого пацієнта [7, 17, 18]. Якщо пацієнт приймає нітрати, то він має приносити їх із собою під час кожного відвідування стоматологічної клініки та приймати їх у разі виникнення стенокардії [11].
2. У разі сильного занепокоєння пацієнтам можна провести премедикацію для зменшення тривоги та стресу (5–10 мг діазепаму напередодні та за 1–2 години до лікування).
3. Пацієнт повинен бути розміщений у найбільш зручному для нього положенні (напівлежачи) і обережно вставати, щоб уникати ортостатичної гіпотензії. У деяких пацієнтів може бути необхідним моніторинг артеріального тиску та пульсоксиметричний контроль до і під час лікування зубів.
4. Якщо пацієнт отримує антикоагулянти, слід визначити міжнародне нормалізоване співвідношення (МНС) на день лікування та проводити стоматологічну операцію, якщо рівень МНС < 3,5. Якщо пацієнт отримує антитромбоцитарні препарати, необхідно конт-ролювати надмірну місцеву кровоточивість.
5. Місцеві гемостатичні заходи, які можна використовувати, включають кістковий віск, шви, желатин тваринного походження, регенеровану окиснену целюлозу, колаген, тромбоконцентрат, тромбін, фібринові герметики, електричні або лазерні скальпелі, антифібринолітичні засоби, такі як транексамова кислота [18].
Водії ритму та імплантовані кардіовертери-дефібрилятори
Автоматичні імплантовані кардіовертери-дефібрилятори, інакше відомі як імплантовані кардіовертери-дефібрилятори, використовуються вже більше ніж 30 років. Кардіовертер-дефібрилятор — це невеликий генератор електричних імпульсів з акумулятором, що імплантують пацієнтам, яким загрожує раптова серцева смерть через фібриляцію шлуночків або шлуночкову тахікардію. На практиці найчастіше проблеми виникають при використанні електрохірургічного обладнання. Діатермії краще уникати пацієнтам з кардіостимуляторами. Якщо необхідно використовувати діатермію, перевага надається біполярній діатермії. Якщо необхідно використовувати уніполярну діатермію, заземлювальну площадку слід розташувати так, щоб кардіостимулятор або його відведення не лежали в електричному полі (між заземлювачем та інструментом). Таким чином, зазвичай рекомендується, щоб у разі використання діатермії пристрої ICD були запрограмовані безпосередньо перед операцією і знову ввімкнені після операції [10, 11].
Особливості стоматологічної допомоги
1. Усі пацієнти, які мають будь-який тип імплантованих серцевих пристроїв, повинні повідомити в стоматологічну клініку дані ідентифікаційної картки виробника, наприклад: виробник пристрою, номер моделі, серійний номер, дата імплантації та режим роботи [11–13].
2. Перед будь-якою терапевтичною процедурою стоматолог повинен проконсультуватися із кардіологом пацієнта та за необхідності повідомити кардіологу про виконані стоматологічні процедури.
3. Для профілактичного догляду за ротовою порожниною стоматолог повинен розглянути можливість використання ручних скейлерів, хоча п’єзоелектричні скейлери також задокументовані як безпечні.
4. Слід бути обережним, щоб не накладати електричні шнури на грудну клітку пацієнта.
5. Неекрановані кардіостимулятори слід прикрити свинцевим фартухом.
6. Стоматологи повинні знати про симптоми несправності кардіостимулятора, наприклад утруднення дихання, запаморочення, зміну частоти пульсу, тривалу гикавку, набряк грудної клітки та рук, біль у грудях. У таких випадках необхідно звернутися до кардіолога негайно.
Пацієнти на антикоагулянтній терапії
Антикоагулянтне лікування дуже часто застосовується у кардіологічних хворих. Для здорової людини без антикоагулянтного лікування міжнародне нормалізоване співвідношення = 1. Цільові рівні МНС у пацієнтів на антикоагулянтному лікуванні зазвичай у ме-жах 2,0–3,0. У певних ситуаціях, коли ризик тромбозу високий (наприклад, механічний протез мітрального або тристулкового клапана), цільові рівні МНС вищі, а саме 2,5–3,5–4,0 [15–18].
Особливості стоматологічної допомоги
Варфарин може взаємодіяти з багатьма препаратами, які можуть викликати порушення антикоагулянтної ланки. Нижче наведені основні рекомендації при стоматологічній допомозі [18].
1. Ризик значної кровотечі у пацієнтів, які прий-мають пероральні антикоагулянти, із стабільним МНС в терапевтичному діапазоні 2,0–4,0 (тобто < 4,0) дуже малий, а при тимчасовому припиненні прийому різко підвищується ризик тромбоутворення. У більшості випадків прийом антикоагулянтів не слід припиняти пацієнтам, які потребують амбулаторної стоматологічної хірургії, включаючи видалення зубів.
2. Для зменшення ймовірності кровотеч при застосуванні антикоагулянтів:
— використовувати окиснену регенеровану целюлозу (Surgicel) або колагенові губки/шви;
— призначати 5% розчин транексамової кислоти для полоскання порожнини рота 4 рази на добу протягом 2 днів.
3. Пацієнтам, які приймають варфарин, не слід призначати неселективні нестероїдні протизапальні засоби та інгібітори ЦОГ-2 з метою знеболювання після операції.
Пацієнт з гострим порушенням мозкового кровообігу
Інсульт (геморагічний або ішемічний) є серйозною раптовою неврологічною подією, часто смертельною, унаслідок раптового порушення кровопостачання мозку [9, 10].
Особливості стоматологічної допомоги
1. Ретельний контроль артеріального тиску і ступеня аналгезії під час стоматологічної процедури [11, 12].
2. Якщо пацієнту, який системно отримує гепарин, необхідна стоматологічна допомога, то для уникнення підвищеної кровоточивості під час стоматологічних втручань гепарин слід припинити приймати щонайменше на 6–12 годин перед лікуванням. Системну гепаринотерапію можна відновити не раніше ніж через 6 годин після зупинення кровотечі, коли з’являються згустки крові [13].
3. Необхідно вводити мінімальну кількість розчинів анестетиків, концентрація доданого адреналіну повинна бути дуже низькою (1 : 100 000 або 1 : 200 000) [14].
4. Якщо у пацієнта з’являються симптоми інсульту, йому слід негайно забезпечити кисневу підтримку та екстрено направити до спеціалізованого лікувального закладу [15–17].
Висновки
Ретельно зібраний анамнез, правильний вибір методу та засобів анестезії, у низці випадків — залучення консультативної допомоги кардіолога та анестезіолога дозволять запобігти розвитку на стоматологічному прийомі багатьох невідкладних серцево-судинних станів. Знання клінічних проявів та заходів невідкладної допомоги дає можливість уникнути несприятливих наслідків цих станів.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 26.01.2022
Рецензовано/Revised 04.02.2022
Прийнято до друку/Accepted 09.02.2022
Список литературы
1. Brouwers S., Sudano I., Kokubo Y., Sulaica E. Arterial hypertension. X. Epub 2021 May 18. PMID: 34019821.
2. Bryan W., Giuseppe M., Wilko S., Enrico A., Michel A. et al. Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH). European Heart Journal. 01 September 2018. Vol. 39. P. 3021-3104. https://doi.org/10.1093/eurheartj/ehy339.
3. Bodnar D.C., Varlan C.M., Varlan V., Vaideanu T., Brandusa M. Dental Management in Stroke Patients. TMJ. 2008. 58. (3–4). 228.
4. Buhlin K., Gustafsson A., Pockley A.G. et al. Risk factors for cardiovascular disease in patients with periodontitis. Eur. Heart J. 2003. 24. 2099-107.
5. Mozaffarian D., Benjamin E.J., Go A.S., Arnett D.K., Blaha M.J., Cushman M. et al.; on behalf of the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics — 2016 update: a report from the American Heart Association. Circulation. 2016. 133. 000-000.
6. Popescu M., Scrieciu M., Mercut V., Tuculina M., Dascalu I. Hypertensive Patients and Their Management in Dentistry. ISRN Hypertension. 2013. Vol. 2013. Article ID 410740, 8 pages. doi: 10.5402/2013/410740.
7. Gómez-Moreno G., Guardia J., Cutando A., Calvo-guirado J. Pharmacological interactions of anti-inflammatory-analgesics in odontology. Med. Oral Patol. Oral Cir. Bucal. 2009. 14(2). 81-9.
8. Salort-llorca C., Mínguez-Serra M.P., Silvestre-Donat F.J. Interactions between ibuprofen and antihypertensive drugs: Incidence and clinical relevance in dental practice. Med. Oral Patol. Oral Cir. Bucal. 2008. 13(11). E717-21.
9. Margaix-Muñoz M., Jiménez-Soriano Y., Poveda-Roda R., Sarrión G. Cardiovascular diseases in dental practice. Practical considerations. Med. Oral Patol. Oral Cir. Bucal. 2008. 13(5). 296-302.
10. Cruz-Pamplona M., Jimenez-Soriano Y., Sarrión-Pérez M.G. Dental considerations in patients with heart disease. J. Clin. Exp. Dent. 2011. 3(2). e97-105.
11. Friedlander A.H., Yoshikawa T.T., Chang D.S., Feliciano Z., Scully C. Atrial fibrillation:pathogenesis, medical-surgical management and dental implications. J. Am. Dent. Assoc. 2009. 140(2). 167-77.
12. Rose L.F., Mealey B., Minsk L., Cohen D.W. Oral care for patients with cardiovascular disease and stroke. J. Am. Dent. Assoc. 2002. 133. 37-44.
13. Gilbert H., Patrizio L., Manuel J., Maria G. et al. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC) Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). European Heart Journal. 21 November 2015. Vol. 36. Iss. 44. P. 3075-3128. https://doi.org/10.1093/eurheartj/ehv319
14. Silvestre F.J., Miralles-Jorda L., Tamarit C., Gascon R. Dental management of the patient with ischemic heart disease: an update. Med. Oral. 2002. 7. 222-30.
15. Friedlander A.H., Yoshikawa T.T., Chang D.S., Feliciano Z., Scully C. Atrial fibrillation:pathogenesis, medical-surgical management and dental implications. J. Am. Dent. Assoc. 2009. 140(2). 167-77.
16. Elad S., Zadik Y., Kaufman E., Leker R., Finfter O., Findler M. A new management approach for dental treatment after a cerebrovascular event: a comparative retrospective study. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod. 2010. 110(2). 145-50.
17. Roedig J.J., Shah J., Elayi C.S., Miller C.S. Interference of cardiac pacemaker and implantable cardioverter-defibrillator activity during electronic dental device use. J. Am. Dent. Assoc. 2010. 141(5). 521-6.
18. Shah A.H., Khalil H.S., Kola M.Z. Dental management of a patient fitted with subcutaneous Implantable Cardioverter Defibrillator device and concomitant warfarin treatment. Saudi Dent. J. 2015. 27(3). 165-70.

/17.jpg)
/18.jpg)