Резюме
Актуальність. Одними з ускладнень алопластики є порушення процесів консолідації кістки реципієнта та алоімплантата. На це ускладнення впливає низка факторів: якість алоімплантата, спосіб його стерилізації, методика фіксації у кістці реципієнта та алгоритм поліхіміотерапії після втручання. Мета: дослідити зміни щільності кісткової тканини у разі застосування сегментарної кісткової алопластики за різних умов у пацієнтів з пухлинами довгих кісток. Матеріали та методи. Проаналізовано рентгенограми 13 пацієнтів після алопластики дефектів довгих кісток з фіксацією пластинами або блокуючими інтрамедулярними стрижнями із застосуванням кісткових автотрансплантатів. Дослідження проводили: одразу після операції (І), через 1 міс. (ІІ) та через 1 рік (ІІІ). Досліджували оптичну щільність кортикального шару у 4 точках: 1 — кістка реципієнта на 10 см від зони остеотомії, 2 — кістка реципієнта на 2 см від зони остеотомії, 3 — зона контакту кісткового алоімплантата та кістки реципієнта, 4 — кортикальний шар алоімплантата. Результати. На І терміні виявлено, що у хворих з відсутністю зрощення оптична щільність зони контакту була значущо (р = 0,044) меншою, ніж у хворих з нормальною консолідацією. На ІІ та ІІІ термінах оптична щільність зони 3 у хворих із зрощенням залишалася практично незмінною, при незрощенні ця зона поступово набирає щільність від 99 ± 18 од. до 172 ± 7 од. Оптична щільність кортикального шару кістки у точці 1 у пацієнтів з відсутністю консолідації зони контакту зменшується з 171 ± 11 од. до 163 ± 14 од. (р = 0,042). У пацієнтів із нормальним зрощенням щільність у цій зоні залишається однаковою — у межах 200 од. Оптична щільність кісткової тканини алоімплантата у пацієнтів обох підгруп з часом зростає, але у пацієнтів із зрощенням цей процес відбувається більш стрімкими темпами. На І термін у пацієнтів, яким виконували фіксацію алоімплантата стрижнем, оптична щільність кортикального шару кістки у точці 1 (164 ± 15 од.) та у точці 4 (148 ± 23 од.) була меншою, ніж у тих, кому виконували фіксацію пластиною (250 ± 67 од. та 176 ± 17 од. відповідно). У хворих, яким застосовувалася фіксація алоімплантата пластиною, на ІІ та ІІІ термінах спостерігали зменшення щільності кортикального шару кістки у точці 1 до 202 ± 40 од. та збільшення оптичної щільності у точці 4 до 205 ± 59 од. Під час дослідження в точці 2 оптична щільність кісткової тканини при фіксації пластиною з часом збільшується з 184 ± 19 од. до 211 ± 48 од., у пацієнтів з фіксацією стрижнем оптична щільність у точці 2 за весь час спостереження залишається без змін. Оптична щільність у точці 3 після операції з фіксацією пластиною була меншою (98 ± 46 од.), ніж при фіксації стрижнем (121 ± 44 од.). Оптична щільність у точці 3 при фіксації пластиною через рік збільшилась удвічі, а при фіксації стрижнем збільшення було менш значним. Висновки. Відсутність консолідації алоімплантата та кістки реципієнта спостерігалася виключно при застосуванні методики фіксації пластинами. Знижену оптичну щільність у зоні контакту можна пояснити нещільним контактом між кісткою та алоімплантатом; хоча з часом зона контакту зміцнюється, міцність новоутвореного кісткового регенерату не забезпечує достатню стабільність у даній групі пацієнтів. При застосуванні інтрамедулярного блокуючого стрижня ознак порушення процесу консолідації не було відмічено, а кісткова тканина у цілому набувала більшої щільності.
Background. One of the complications of alloplasty is a violation of the processes of consolidation of the bone of the recipient and the aloimplant. This complication is affected by a number of factors: the quality of the aloimplant, the method of its sterilization, the methods of fixation in the bone of the recipient, and the algorithm of polychemotherapy after the intervention. The purpose was to study changes in bone density when using segmental bone alloplasty under different conditions in patients with tumors of long bones. Materials and methods. The radiographs of 13 patients after alloplasty of long bone defects with fixation with plates or blocking intramedullary rods using bone autografts were analyzed. The study was carried out immediately after the operation (I), after 1 month (II) and after 1 year (III). The optical density of the cortical layer was studied at 4 points: 1 — the recipient’s bone at 10 cm from the osteotomy zone, 2 — the recipient’s bone at 2 cm from the osteotomy zone, 3 — the contact zone of the bone aloimplant and the recipient’s bone, 4 — cortical. Results. At the І term, it was found that in patients with no fusion, the optical density of the contact zone was significantly (p = 0.044) less than in patients with normal consolidation. At the ІІ and ІІІ terms, the optical density of zone 3 in patients with fusion remained practically unchanged; with nonunion, this zone gradually gains density from 99 ± 18 units up to 172 ± 7 units. The optical density of the cortical layer of the bone at point 1 in patients with no consolidation of the contact zone decreases from 171 ± 11 units up to 163 ± 14 units (p = 0.042). In patients with normal union, the density in this zone remains the same within 200 units. The change in the optical density of the allograft bone tissue in patients of both subgroups increases with time, but in patients with fusion, this process occurs more rapidly. At term I, in patients who underwent fixation of the aloimplant with a rod, the optical density of the cortical layer of the bone at point 1 (164 ± 15 units) and at point 4 (148 ± 23 units) was less than in those who underwent fixation with a plate 250 ± 67 units and 176 ± 17 units, respectively. In patients who used fixation of the aloimplant with a plate at terms II and III, there was a decrease in the density of the cortical bone layer at 1 point to 202 ± 40 units, and an increase in optical density at point 4 to 205 ± 59 units. When examining at point 2, the optical density of bone tissue during fixation with a plate increases with time — from 184 ± 19 units up to 211 ± 48 units, in patients with rod fixation, the optical density at point 2 remains unchanged throughout the observation period. The optical density at point 3 after the operation during fixation with a plate was less (98 ± 46 units) than during fixation with a rod (121 ± 44 units). The optical density at point 3, when fixed with a plate, doubled in a year, and when fixed with a rod, the increase was much less. Conclusions. The absence of consolidation of the aloimplant and the bone of the recipient was observed only when using the plate fixation technique. The reduced optical density in the contact zone can be explained by the non-tight contact between the bone and the aloimplant, although the contact zone strengthens over time, the strength of the newly formed bone regenerate does not provide sufficient stability in this group of patients. With the use of an intramedullary locking nail, there were no signs of violation of the consolidation process, and the entire bone tissue acquired a greater density.
Вступ
Сегментарна кісткова алопластика великих післярезекційних дефектів довгих кісток — поширене біореконструктивне оперативне втручання у разі лікування пацієнтів з кістковими пухлинами [1, 2]. Дана методика заміщення післярезекційних дефектів кісток має низку переваг та ускладнень, характерних для цього виду хірургічних втручань. Одними з серйозних ускладнень алопластики є порушення процесів консолідації кістки реципієнта та алоімплантата, а також переломи алоімплантатів [3, 4]. На розвиток цих ускладнень впливає низка факторів — від якості алоімплантата, способу його стерилізації до методики його фіксації у кістці реципієнта та проведення поліхіміотерапії після оперативного втручання. Важливим для прогнозування розвитку порушення процесів консолідації є тип з’єднання між донорською кісткою та кісткою реципієнта. Клінічні дослідження показали, що для кращого зрощення потрібно застосовувати жорстку, стабільну фіксацію. Також для стабілізації використовують накісний та інтрамедулярний остеосинтез. Деякими авторами було відзначено, що частота переломів алотрансплантатів більша у разі їхньої фіксації пластиною, ніж інтрамедулярними фіксаторами. З іншого боку, інтрамедулярна фіксація, навіть із проксимальним та дистальним блокуванням, може не забезпечити адекватних умов для зрощення [5]. Вивчення щільності кісткової тканини кістки реципієнта та кісткового алоімплантата дозволяє виявити особливості процесу перебудови алоімплантата на різних термінах [6].
Мета: дослідити зміни щільності кісткової тканини у разі застосування сегментарної кісткової алопластики за різних умов у пацієнтів з пухлинами дов-гих кісток.
Матеріали та методи
У лабораторії біомеханіки ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка НАМН України» було проведено рентгенометричне дослідження оптичної щільності кісткової тканини у пацієнтів, яким проводилося оперативне втручання з приводу пухлин кісток. Усім хворим було виконано видалення пухлини en block та заміщення післярезекційного дефекту довгої кістки сегментарним кістковим алоімплантатом, що був фіксований різними методиками. Дослідження проводили за допомогою програмного комплексу X-rays, розробленого в Харківському національному університеті радіоелектроніки [7–9] (рис. 1).
/44.jpg)
Було проаналізовано рентгенограми 13 пацієнтів, яким виконано сегментарну кісткову алопластику післярезекційних дефектів довгих кісток з фіксацією пластинами або блокуючими інтрамедулярними стрижнями, а також додатково у зоні контакту алоімплантата та кістки реципієнта застосовувалися кісткові автотрансплантати. Розподіл пацієнтів за локалізацією вогнища та методикою фіксації сегментарного алоімплантата був такий: 6 (46,2 %) пацієнтів з локалізацією пухлинного процесу у стегновій кістці, 7 (53,8 %) пацієнтів — у великогомілковій кістці. Переважно уражалися метадіафізарні частини довгих кісток. Методика фіксації алоімплантата за допомогою інтрамедулярних блокуючих стрижнів була застосована у 6 випадках (46,2 %), а методика , що передбачала фіксацію алоімплантатів пластинами, — у 7 випадках (53,8 %) (табл. 1).
/44_2.jpg)
Пацієнтам з ураженням стегнової кістки (46,2 % випадків) було виконано фіксацію сегментарного алоімплантата за допомогою накісного остеосинтезу у 30,8 % випадків, інтрамедулярного блокуючого стрижня — в 1 випадку та алокомпозитного ендопротезування — в 1 випадку (по 7,7 %). Пацієнтам з ураженням великогомілкової кістки (53,8 % випадків) було виконано фіксацію алоімплантата пластинами у 23,1 % випадків та інтрамедулярним блокуючим стрижнем — у 30,8 % випадків. Рентгенограми всіх пацієнтів було досліджено у різні терміни після оперативних втручань — відразу після операції (І), через 1 місяць (ІІ) та у віддалені терміни — від 5 до 12 місяців (ІІІ).
Ретроспективно досліджували оптичну щільність кортикального шару у 4 точках: 1 — кістка реципієнта на 10 см від зони остеотомії, 2 — кістка реципієнта на 2 см від зони остеотомії, 3 — зона контакту кісткового алоімплантата та кістки реципієнта, 4 — кортикальний шар алоімплантата (рис. 2).
Отримані дані були оброблені статистично. Оцінку оптичної щільності у пацієнтів проводили із розрахунком середнього (М) вибірки та його стандартного відхилення (SD). Порівняння двох груп проводили за допомогою Т-тесту для незалежних вибірок, оцінку повторних вимірювань (три періоди спостережень) проводили за методом загальної лінійної моделі (ЗЛМ) для повторних спостережень (критерій Піллая (F, р) [10].
Результати та обговорення
Оцінювалося ускладнення (тип 2 за класифікацією ускладнень після біореконструктивних оперативних втручань за E. Henderson et al., 2014) — відсутність зрощення кістки реципієнта та кісткового сегментарного алоімплантата [11]. Серед досліджуваної групи пацієнтів, у яких аналізували оптичну щільність за рентгенограмами, у 3 випадках не відзначалося зрощення кістки реципієнта та алоімплантата. Переважно це були пацієнти з ураженням патологічним процесом стегнової кістки, та у цих випадках застосовувався накісний остеосинтез для фіксації алоімплантата. У пацієнтів з локалізацією пухлинного процесу у великогомілковій кістці ускладнень з порушенням консолідації не було відзначено.
Проведено порівняльний аналіз значень оптичної щільності кісткової тканини у пацієнтів з наявністю зрощення кістки та алоімплантата та пацієнтів, у яких спостерігалася відсутність консолідації даних фрагментів (табл. 2).
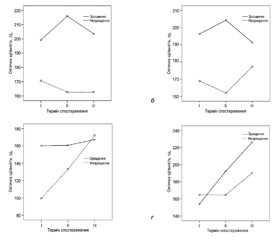
Проведений статистичний аналіз виявив деякі особливості поведінки кісткової тканини у хворих із консолідованою та неконсолідованою зоною контакту алоімплантата та кістки. На І терміні спостереження (після операції) було виявлено, що у хворих з відсутністю зрощення оптична щільність зони контакту (точка 3) була значущо (р = 0,044) меншою (99 ± 18 од.), ніж у хворих з нормальною консолідацією (160 ± 40 од.). Це свідчить про нещільний контакт між кісткою реципієнта та алоімплантатом під час оперативного втручання. Далі з часом (на ІІ та ІІІ термінах спостереження) оптична щільність зони контакту (точка 3) у хворих із зрощенням залишалася практично незмінною — від 160 ± 40 од. до 167 ± 52 од., у той же час при незрощенні ця зона поступово набирає щільність від 99 ± 18 од. до 172 ± 7 од. Цей процес ілюстровано на рис. 3в. За даними ЗЛМ, різниці у динаміці щільності зони контакту немає (F = 1,985; p = 0,232), через 1 рік після операції оптична щільність в обох групах наближається до близьких рівнів.
У разі аналізу оптичної щільності кортикального шару кістки реципієнта у точці 1 (на 10 см від зони остеотомії) у пацієнтів, у яких була відсутня консолідація кістки та алоімплантата, спостерігається поступове зменшення щільності з 171 ± 11 од. до 163 ± 14 од. (р = 0,042 та р = 0,05 відповідно) за весь період спостереження. У пацієнтів із нормальним зрощенням кістки та алоімплантата щільність у цій зоні залишається практично однаковою — у межах 200 од. Динаміку оптичної щільності кортикального шару кістки реципієнта у точці 1 (на 10 см від зони остеотомії) наведено на рис. 3а. Як можна судити за діаграмою, тільки на ІІ етапі спостереження (6 місяців після операції) відмічається суттєва різниця в оптичній щільності кортикального шару, хоча зміни не сягають статистичної значущості (F = 6,639; p = 0,062), усе ж різниця в динаміці помітна.
/47.jpg)
Зміна оптичної щільності кісткової тканини у точці 2 (кістка реципієнта на 2 см від зони остеотомії) у хворих обох підгруп за весь період спостереження залишається практично однаковою (F = 2,736; p = 0,173), динаміка її наведена на рис. 3б.
Оптична щільність кісткової тканини алоімплантата (точка 4) у пацієнтів обох підгруп з часом зростає, однак у пацієнтів із зрощенням цей процес відбувається більш стрімкими темпами (рис. 3г), але має однакову спрямованість розвитку, що і обумовило відсутність різниці в динаміці (F = 0,462; p = 0,534). Це свідчить про кращу перебудову кісткового алоімплантата у разі наявності консолідації алоімплантата та кістки реципієнта.
Проаналізуємо зміну оптичної щільності кісткової тканини у разі застосування різних методик фіксації кісткового алоімплантата з кісткою реципієнта: за допомогою інтрамедулярного стрижня та за допомогою пластини (табл. 3).
За даними статистичного аналізу, на І терміні спостереження (відразу після оперативного втручання) у пацієнтів, яким виконували фіксацію алоімплантата інтрамедулярним блокуючим стрижнем, оптична щільність кортикального шару кістки у точці 1 (на 10 см від зони остеотомії) (164 ± 15 од.) та кортикального шару алоімплантата (точка 4) була менша (148 ± 23 од.), ніж у тих, кому виконували фіксацію пластиною (250 ± 67 од. та 176 ± 17 од. відповідно) (рис. 4г). Було визначено, що у хворих, яким застосовувалася фіксація алоімплантата пластиною, упродовж спостереження (ІІ та ІІІ терміни) відбувалося поступове зменшення щільності кортикального шару кістки у точці 1 (на 10 см від зони остеотомії) до 202 ± 40 од. та збільшення оптичної щільності у точці 4 (кортикальний шар алоімплантата) до 205 ± 59 од. На рентгенограмах пацієнтів, яким виконували фіксацію алоімплантата стрижнем, з часом (ІІ та ІІІ терміни) спостерігали збільшення оптичної щільності у точці 1 (кортикальний шар кістки реципієнта на 10 см від зони остеотомії) (173 ± 34 од.; рис. 4а) та у точці 4 (кортикальний шар алоімплантата) (177 ± 38 од.). Хоча динаміка щільності кортикального шару в обох підгрупах не набула статистичної значущості (р = 0,097), різниця між підгрупами явно простежується.
Під час дослідження точки 2 (кістка реципієнта на 2 см від зони остеотомії) оптична щільність кісткової тканини у випадках, коли була застосована фіксація алоімплантата пластиною, з часом (ІІ та ІІІ терміни спостереження) збільшується — з 184 ± 19 од. до 211 ± 48 од. У пацієнтів, яким була виконана фіксація алоімплантата інтрамедулярним блокуючим стрижнем, оптична щільність у точці 2 за весь час спостереження залишається практично у тих самих межах — від 163 ± 28 од. до 167 ± 31 од. Різниця між динамікою щільності у разі застосування різних методик фіксації сегментарного алоімплантата незначуща (р = 0,053), хоч і наближається до неї (рис. 4б).
Аналіз зміни оптичної щільності зони контакту алоімплантата та кістки реципієнта (точка 3) показав, що первинно, після операції її щільність у разі застосування пластини для фіксації алоімплантата була меншою (98 ± 46 од.) порівняно з даними рентгенограм пацієнтів, яким було виконано фіксацію інтрамедулярним блокуючим стрижнем (121 ± 44 од.). Оптична щільність у досліджуваній точці (точка 3) у разі фіксації пластиною через рік збільшилась вдвічі — до 188 ± 35 од., тоді як у разі фіксації інтрамедулярним стрижнем збільшилась усього до 135 ± 29 од., та практично збільшення щільності відбувалося в перші 6 місяців (136 ± 38 од.). Динаміка зростання оптичної щільності має однакову спрямованість, тому статистично не відрізняється (р = 0,407) (рис. 4в).
Висновки
У результаті аналізу рентгенограм пацієнтів з пухлинами довгих кісток, яким проводилися оперативні втручання (видалення пухлини en block, заміщення післярезекційного дефекту кістки сегментарним кістковим алоімплантатом), було виявлено ускладнення, пов’язане з порушенням консолідації алоімплантата та кістки реципієнта. Проведене дослідження оптичної щільності кісткової тканини у системі «алоімплантат — кістка реципієнта» на різних рівнях залежно від термінів спостереження. Відсутність консолідації алоімплантата та кістки реципієнта спостерігалася виключно у разі застосування методики фіксації алоімплантата пластинами. У цих випадках відмічалася знижена оптична щільність у зоні контакту алоімплантата та кістки реципієнта відразу після операції, що можна пояснити нещільним контактом між кісткою та сегментарним алоімплантатом. Незважаючи на те, що з часом зона контакту зміцнюється, міцність новоутвореного кісткового регенерату не забезпечує достатню стабільність в даній групі пацієнтів. Крім того, у хворих з відсутністю консолідації спостерігали також знижену оптичну щільність кортикального шару кістки.
У разі застосування інтрамедулярного блокуючого стрижня для фіксації кісткового алоімплантата ознак порушення процесу консолідації не було відмічено, а кісткова тканина у цілому (кістка реципієнта та алоімплантат) с плином часу набувала більшої щільності.
Таким чином, у разі застосування сегментарних кісткових алоімплантатів для заміщення післярезекційних дефектів довгих кісток виконання фіксації алоімплантата за допомогою інтрамедулярного блокуючого стрижня зменшує кількість ускладнень, пов’язаних з порушенням процесу консолідації алоімплантата та кістки реципієнта.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 24.01.2022
Рецензовано/Revised 08.02.2022
Прийнято до друку/Accepted 14.02.2022
Список литературы
1. Gautam D., Arora N., Gupta S., George J., Malhotra R. Megaprosthesis Versus allograft prosthesis composite for the management of massive skeletal defects: a meta-analysis of comparative studies. Current reviews in Musculoskeletal Medicine. 2021. Vol. 14(3). P. 255-270. DOI: https://doi.org/10.1007/s12178-021-09707-6.
2. Baldwin P., Li D.J., Auston D.A., Mir H.S., Yoon R.S., Koval K.J. Autograft, allograft, and bone graft substitutes: clinical evidence and indications for use in the setting of orthopaedic trauma surgery. Journal of Orthopaedic Trauma. 2019. Vol. 33. № 4. P. 203-213. DOI: https://doi.org/10.1097/BOT.0000000000001420.
3. Gharedaghi M., Peivandi M.T., Mazloomi M., Shoorin H.R., Hasani M., Seyf P., Khazaee F. Evaluation of clinical results and complications of structural allograft reconstruction after bone tumor surgery. Arch Bone Joint Surgery. 2016. Vol. 4(3). P. 236-242. Retrieved from https://pubmed.ncbi.nlm.nih.gov/27517069/.
4. Hornicek F.J., Gebhardt M.C., Tomford W.W. et al. Factors affecting nonution of the allograft-host junction. Clin. Orthop. Relat. Res. 2001. Vol. 382. P. 87-98.
5. Donati D., Capanna R., Campanacci D., Del Ben M., Ercolani C., Masetti C., Taminiau A., Exner G.U., Dubousset J.F., Paitout D. The use of massive bone allografts for intercalary reconstruction and arthrodeses after tumor resection. A multicentric European study. La Chirurgia Degli Organi di Movimento. 1993 Apr 01. Vol. 78(2). Р. 81-94. PMID: 8344079.
6. Вирва О.Є., Головіна Я.О., Малик Р.В., Карпінська О.Д., Карпінський М.Ю. Рентгенометричне дослідження щільності кісток у разі алокомпозитного ендопротезування (експеримент in vivo). Ортопедія, травматологія і протезування. 2020. № 4. С. 18-24.
7. Авер’янова Л.О., Шармазанов С.А. Спеціалізовані програмні засоби для моніторингового дослідження стану кісткової системи населення. Радіотехніка: Всеукр. міжвід. наук.-техн. зб. 2001. Вип. 120. С. 206-209.
8. Тимошенко О.П., Карпинский М.Ю., Верецун А.Г. Исследование диагностических возможностей программного комплекса «Х-rays». Медицина и… 2001. № 1. С. 62-64.
9. Голка Г.Г., Белостоцкий А.И., Карпинский М.Ю., Карпинская Е.Д. Исследование плотности костной ткани в зоне несращения рентгенометрическим методом. Науково-практ. конф. «Сучасні дослідження в ортопедії та травматології (перші наукові читання, присвячені пам’яті академіка О.О. Коржа)», 6–7 жовтня 2011: Тези доповідей. Х., 2011. С. 71-72.
10. Наследов А. SPSS 19: профессиональный статистический анализ данных. СПб.: Питер, 2011. 400 с.
11. Henderson E.R., O’Connor M.I., Ruggieri P., Windhager R., Funovics P.T., Gibbons C.L., Guo W., Hornicek F.J., Temple H.T., Letson G.D. Classification of failure of limb salvage after reconstructive surgery for bone tumours: A modified system Including biological and expandable reconstructions. The Bone & Joint Journal. 2014. Vol. 96-B(11). Р. 1436-1440. https://doi.org/10.1302/0301-620X.96B11.34747.
/44.jpg)
/45.jpg)

/44_2.jpg)
/47.jpg)
/46.jpg)
/48.jpg)