На слизистой оболочке полости рта и красной кайме губ в большинстве (85–90 %) случаев развивается ороговевающий, реже (до 13 %) — неороговевающий плоскоклеточный рак. Это почти всегда спиноцеллюлярный рак, который возникает из клеток шиповатого слоя, и очень редко (до 2 %) — базальноклеточный (красная кайма нижней губы), который развивается из клеток базального слоя эпителия.
Клиническая картина. Средний возраст больных — 50 лет. Более 40 % всех раков челюстно-лицевой области составляет рак дна полости рта и боковых поверхностей языка, но первое место среди рака полости рта занимает рак нижней губы. Клинические проявления рака слизистой оболочки полости рта зависят от вида предшествующих предраковых заболеваний, характера роста, стадии болезни. Важно отметить, что рак слизистой рта длительное время протекает бессимптомно или имеет незначительную симптоматику, что приводит к запоздалому обращению больных за медицинской помощью. Плоскоклеточный ороговевающий рак протекает более медленно по сравнению с неороговевающим, который довольно быстро изъязвляется, инфильтрирует окружающие ткани и метастазирует вследствие роста кровеносных сосудов внутри опухоли и пролиферации лимфатических сосудов. Наиболее агрессивное течение имеет недифференцированный рак.
Клинически различают папиллярную, инфильтративную и язвенную формы рака.
Папиллярная форма рака развивается на фоне одного из предраковых заболеваний, например кератоакантомы, папилломы, эрозивной формы лейкоплакии или красного плоского лишая. Она представляет собой ограниченное образование в виде бородавчатого выроста, обычно на широкой основе. Его поверхность покрыта сосочковыми разрастаниями (нередко с ороговением их верхушек) или роговыми массами с «потрескавшейся», словно поделенной на дольки поверхностью. При пальпации ощущается неглубокое уплотнение в основании и вокруг него. Опухоль растет в ширину и глубину, довольно быстро распадается в центре и переходит в язвенную форму рака. При этом она некоторое время сохраняет клинические признаки того предракового заболевания, из которого она произошла.
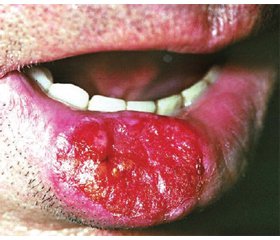
Инфильтративная форма рака начинается с возникновения небольшого инфильтрата, который располагается под слизистой оболочкой, быстро растет и распадается в центре с образованием раковой язвы (рис. 1).
Язвенная форма. Встречается чаще всего, поскольку в большинстве случаев опухоли распадаются, что приводит к образованию язвы. В начале инвазивного роста для рака характерно уплотнение вокруг язвы (в виде валика) и в ее основании, которое выявляют пальпаторно. С ростом опухоли уплотнение увеличивается, достигая иногда хрящевидной плотности. На поздних стадиях отличие форм рака не определяется, преобладает картина язвенно-инфильтративной формы рака с массивным опухолевым инфильтратом без четких границ, болезненностью, иногда просто невыносимой, нередко с иррадиацией боли, повышенной саливацией и зловонным запахом распадающейся ткани.
Раковая язва имеет неровные «изъеденные» контуры, немного приподнятые плотные края и неровное бугристое дно. На слизистой оболочке полости рта она покрыта сероватым некротическим налетом, на красной кайме губы язва покрывается серым налетом, подсыхающим в серые корки, а при кровоточивости — кровянисто-серыми корками, причем инфильтрация тканей опережает деструкцию (рис. 2).
При язвенной и язвенно-инфильтративной формах рака нижней губы за короткий срок в процесс вовлекаются кожа, мышцы губы, затем кость челюсти, рано появляются метастазы. Распространение опухоли на угол рта и слизистую оболочку щеки часто является признаком неблагоприятного прогноза.
Предшествующие предопухолевые заболевания в основном определяют клинические проявления начальных форм рака нижней губы. Наиболее часто на фоне предракового поражения появляется шероховатый выступ в виде бляшки, который, постепенно увеличиваясь, превращается в дискообразное уплотнение, покрытое коркой. После снятия корки обнажается розово-красная сосочкового вида поверхность, которая слегка кровоточит. В дальнейшем опухолевый инфильтрат уплотняется, края его слегка утолщаются и образуют по периферии валикообразный венчик уплотнения. Затем развивается инфильтрация окружающих тканей, опухоль распадается в центре, и образуется язва с выраженными воспалительными явлениями или без них. Лимфатические узлы увеличиваются, уплотняются до твердой плотности и со временем спаиваются с прилежащими тканями.
Рак нижней губы обычно локализуется на боковой поверхности красной каймы и представлен язвой неправильных очертаний, которая длительное время не заживает, обычно безболезненная или малоболезненная, с возвышающейся бугристой поверхностью, покрыта серовато-коричневатой корочкой, расположена на плотном инфильтрате (рис. 3).
Для рака нижней губы характерно лимфогенное регионарное метастазирование в подбородочные, поднижнечелюстные и глубокие шейные регионарные лимфатические узлы, которые при пальпации твердые и безболезненные. Отдаленные метастазы наблюдаются чрезвычайно редко. В 10–15 % случаев метастазы двусторонние.
Рак дна полости рта развивается из эпителия слизистой оболочки дна полости рта или малых слюнных желез. Образуется язва обычно щелевидной формы с приподнятыми плотными краями, неровным бугристым дном, малоболезненная при пальпации. При локализации язвы в дистальных отделах дна полости рта и осложнении вторичной инфекцией больных беспокоит боль при глотании, нередко с иррадиацией в ухо, горло.
Рак языка наиболее часто локализуется на его боковой поверхности, имеет вид неправильной формы язвы с валикообразными приподнятыми краями (рис. 4). Она болезненна при пальпации, хряще-образной консистенции, расположена на фоне инфильтрата окружающих тканей. На дне язвы могут быть сосочкообразные разрастания разной плотности. Опухоль может распространяться и поражать другие участки слизистой, наиболее часто — дно полости рта. Сравнительно быстро появляются метастазы в регионарных лимфатических узлах, которые становятся твердыми и безболезненными.
Для рака слизистой оболочки мягкого неба характерны быстрое образование из инфильтрата язвы и ее распространение на cлизистую оболочку альвеолярного отростка и твердого неба.
Диагностика рака слизистой оболочки полости рта и красной каймы губ облегчается тем, что он относится к ракам визуальной локализации. Это значит, что первостепенное значение в диагностике рака слизистой оболочки полости рта имеет знание клиники различных его форм, а осмотр и пальпацию очага поражения можно провести без специальной аппаратуры. Клинический диагноз необходимо подтвердить патогистологическим исследованием.
Раннюю диагностику онкозаболеваний челюстно-лицевой области облегчают компьютерная томография, магнитно-резонансная томография, онкомаркеры (биохимическое обследование), иммунологические методы (тест Говалло В.И.).
Критериями для определения злокачественности в клеточном материале являются структурные особенности в клетке, ее ядре и цитоплазме, а также взаимоотношения между клетками.
Основными признаками раковой клетки являются:
1) анизоцитоз — злокачественные клетки больше нормальных клеток этого органа и могут достигать гигантских размеров;
2) полиморфизм — клетки имеют разную форму и величину (часто неправильную);
3) нарушение ядерно-цитоплазматического индекса, т.е. соотношения между цитоплазмой и ядром в пользу ядра;
4) полинуклеоз — клетки имеют несколько ядер измененной, часто уродливой формы;
5) выраженная митотическая активность — встречаются атипичные митозы;
6) увеличение количества ядрышек;
7) неустойчивость цитоплазмы и наличие «голых» ядер;
8) аутофагия — одна клетка поглощает другую того же типа.
Патогистологически отмечается резкая гиперплазия эпителия с глубоким прорастанием его в подлежащую соединительную ткань (акантоз), часто с обособлением эпителиальных тяжей, прорыв базальной мембраны. Атипичные эпителиальные клетки имеют разные размеры и форму, ядра их гиперхромны. Наблюдается образование «роговых жемчужин».
Дифференциальная диагностика. Раковую язву слизистой оболочки полости рта необходимо дифференцировать от травматических и трофических язв, эрозивно-язвенной формы лейкоплакии, красного плоского лишая и красной волчанки, язвенно-некротического стоматита Венсана, специфических язвенных поражений слизистой рта при туберкулезе, сифилисе.
Травматическая язва. Длительно протекающие и ставшие малоболезненными или безболезненными язвы слизистой оболочки рта с неровными краями, уплотнением краев и дна, обусловленные хронической механической травмой, имеют значительное сходство с раковой язвой (рис. 5).
Однако раковая язва слизистой рта отличается от язвы, обусловленной хронической механической травмой, следующим:
— отсутствие видимых травмирующих факторов в области раковой язвы;
— вывороченные края, хрящевидная плотность краев и дна язвы;
— часто — различная глубина дна;
— нередко — щелевидная форма, наличие папилломатозных разрастаний разной высоты на дне язвы;
— наличие твердых и безболезненных (а не мягких и «чувствительных») регионарных лимфоузлов;
— устранение предполагаемого травматического фактора и применение кератопластических средств не приводят к улучшению клинической ситуации;
— биопсия и гистологическое исследование выявляют резкую гиперплазию эпителия, акантоз, часто с обособлением эпителиальных тяжей, прорыв базальной мембраны. Отмечается клеточный полиморфизм. Выявляются атипичные эпителиальные клетки разных размеров и формы с гиперхромными ядрами. В шиповатом слое — «роговые жемчужины».
Трофическая (декубитальная) язва. Наличие постоянного механического давления, длительное течение, отсутствие тенденции к заживлению, слабая реактивная воспалительная реакция тканей — сходные клинические признаки раковой и трофической язвы (рис. 6).
Однако раковая язва слизистой рта отличается от декубитальной язвы вследствие травмы следующим: трофические язвы развиваются быстро (как инфаркт) в пределах участка нарушения трофики на фоне сниженной резистентности тканей, обусловленной диабетом, сердечно-сосудистой недостаточностью, атеросклерозом и др. Клинически это проявляется отсутствием выраженной гиперемии и лейкоцитарного инфильтрата вокруг язвы и, как правило, отсутствием реакции регионарного лимфатического узла, а если и отмечается лимфаденит, то лимфоузел мягкий, иногда чувствителен.
Лейкоплакия, эрозивно-язвенная форма. Возникает на беловатого цвета поверхности кератоза слизистой оболочки (бляшки). Язва неправильной формы, с наличием ороговения, увеличением регионарного лимфатического узла (рис. 7). Часто возникает на фоне имеющихся вредных привычек (курение, алкоголь, острая пища и др.) или влияния профессиональных факторов.
Признаки раковой язвы и эрозивно-язвенной формы лейкоплакии схожи, однако раковую язву отличает следующее:
— раковая язва не располагается на фоне сплошной бляшки кератоза, а может иметь лишь наличие островков ороговения вокруг ее основания и на верхушках папилломатозных разрастаний ее дна;
— наличие плотного инфильтрата у основания и вокруг язвы, что возвышает ее над уровнем слизистой оболочки. Эрозия или язва на фоне лейкоплакии не имеют инфильтрата в основании;
— различная глубина раковой язвы, а при эрозивно-язвенной лейкоплакии глубина дефекта примерно одинаковая по всей поверхности;
— наличие вывороченных, хрящевидной плотности краев раковой язвы; при эрозивно-язвенной лейкоплакии их края и дно мягкие;
— наличие плотного безболезненного регионарного лимфатического узла. При эрозивно-язвенной форме лейкоплакии возможны увеличение, чувствительность или легкая болезненность регионарных лимфатических узлов, но не их каменистая твердость;
— патогистологически при раковой язве обнаруживают клеточный полиморфизм, атипизм и инвазивный рост.
Красный плоский лишай, эрозивно-язвенная форма. Для нее характерно наличие долго незаживающего изъязвления слизистой оболочки рта, наличие дефекта слизистой неправильных очертаний с наличием кератоза по его периферии (рис. 8).
Отмечается отсутствие положительного эффекта от традиционных методов лечения. Это сходные признаки раковой язвы и эрозивно-язвенной формы красного плоского лишая, однако раковую язву отличает следующее:
— раковая язва — одиночное и поэтому одностороннее поражение. При красном плоском лишае поражение симметричное. Даже если эрозия или язва будут односторонними, то все равно они локализуются на фоне симметрично расположенного (прежде всего в ретромолярных участках слизистой щеки) высыпания ороговевших полигональных папул, которые образуют сетчатый, кружевной или паутинообразный рисунок. При раковой же язве возможны лишь вкрапления кератоза по краю язвы и на верхушках папилломатозных разрастаний ее дна;
— раковая язва длительное время безболезненная или малоболезненная, тогда как язва при красном плоском лишае болезненная с самого начала и боль усиливается при приеме пищи;
— раковая язва более глубокая, имеет неравномерную глубину, часто — щелевидной формы. Ее края вывороченные, хрящевидной консистенции, тогда как язва при красном плоском лишае мягкая, неглубокая, без уплотнения краев и дна;
— раковую язву сопровождают каменистой плотности безболезненные регионарные лимфатические узлы. При эрозивно-язвенной форме красного плоского лишая регионарные лимфоузлы чувствительные (болезненные при пальпации) либо безболезненные, но мягкой консистенции;
— раковую язву не сопровождают высыпания красных плоских папул на коже.
Язвенно-некротический стоматит Венсана. При распаде злокачественных новообразований слизистой оболочки рта образуются язвы (рис. 9).
Они инфицируются вторичной инфекцией, покрываются некротическим налетом, становятся болезненными, сопровождаются увеличением регионарных лимфатических узлов, нередко — повышением температуры. Это сходная клиническая картина раковой язвы и язвенно-некротического стоматита Венсана, однако раковая язва отличается:
— отсутствием острого начала, резкой болезненности, легкой ранимости и кровоточивости изъязвления, а также общих нарушений, свойственных язвенно-некротическому стоматиту Венсана как инфекционному заболеванию;
— более старшим возрастом больных: стоматит Венсана наиболее часто возникает у лиц 18–23 лет;
— отсутствием яркой воспалительной реакции тканей вокруг язвы;
— медленным прогрессирующим течением изъязвления без тенденции к заживлению. Стоматит Венсана при правильном лечении довольно быстро заживает;
— отсутствием легко провоцируемой кровоточивости;
— отсутствием сопутствующего язвенно-некротического гингивита, тогда как стоматит Венсана обычно начинается и сопровождается язвенно-некротическим гингивитом;
— наличием хрящевидной плотности краев и дна (при стоматите Венсана язва мягкая);
— наличием плотных папилломатозных разрастаний на ее дне (при стоматите Венсана дно бахромчатое, покрыто некротизированными тканями серого цвета);
— твердостью и безболезненностью регионарных лимфатических узлов (при стоматите Венсана они увеличены и болезненные);
— отсутствием эффекта от лечения по протоколу лечения язвенно-некротического стоматита Венсана;
— патогистологически выявляют клеточный полиморфизм, атипизм и инвазивный рост.
Гангренозный стоматит. На III–IV стадии развития раковая язва достигает больших размеров, с некротическим распадом тканей и резким некротическим запахом. Это сопровождается интоксикацией, болезненностью, повышением температуры, увеличением регионарных лимфатических узлов. Данные признаки сходные с признаками раковой язвы и гангренозного стоматита, однако раковую язву отличает следующее:
— давность появления язвы и постепенное ухудшение симптоматики. Гангренозный стоматит развивается остро и сразу с выраженными общими нарушениями: интоксикацией и септическими проявлениями;
— относительная ограниченность изъязвления, тогда как гангренозному стоматиту присущи большая площадь и глубина пораженных тканей;
— обычно более старший возраст больных;
— отсутствие мощного пласта гангренозных тканей серого цвета на поверхности язвы;
— отсутствие сопутствующего гангренозного гингивита;
— наличие твердых малоподвижных регионарных лимфатических узлов;
— при цитологическом исследовании возможно обнаружение атипичных клеток и фузоспириллярной инфекции. Однако В. pеrfringens, которая свойственна гангренозному стоматиту, отсутствует.
Нома. На IV стадии рака угла рта раковая язва достигает больших размеров, захватывает слизистую оболочку и кожу, сопровождается болезненностью, некротическим запахом, повышением температуры, увеличением регионарных лимфатических узлов. Это сходные признаки раковой язвы и номы, однако раковую язву отличает следующее:
— отсутствие такого стремительного (1–3 суток) и объемного, как при номе, некроза тканей с вовлечением всех тканей щеки;
— отсутствие выраженного отека окружающих язву тканей лица;
— отсутствие озноба и высокой септической температуры;
— отсутствие тяжелой интоксикации;
— отсутствие в распадающихся тканях В. pеrfringens;
— раковая язва не начинается с гангренозного гингивита или стоматита;
— отсутствие разрушенных корней гангренозных зубов;
— позднее развитие болевого синдрома;
— как правило, отсутствие тяжелых фоновых общесоматических заболеваний;
— наличие твердых малоподвижных регионарных лимфатических узлов;
— наличие атипичных клеток при морфологических исследованиях.
Туберкулезная язва. Длительное существование; медленный, ползущий характер изъязвления; болезненность, неровные, изъеденные края, бугристое дно — это сходные признаки раковой и туберкулезной язв (рис. 10).
От язвы при туберкулезной волчанке раковая язва отличается:
— глубоким изъязвлением, вывороченными краями, тогда как туберкулезная язва неглубокая, с подрытыми краями;
— плотными краями (туберкулезная язва мягкая);
— наличием папилломатозных образований на дне. При туберкулезе отмечаются вялые грануляции и бугорки с желтоватыми точками на их верхушках;
— серым некротическим налетом (у туберкулезной язвы налет желтоватый);
— отсутствием люпом;
— отсутствием рубцевания;
— отсутствием феномена «яблочного желе» и симптома проваливания зонда;
— наличием атипичных клеток и отсутствием клеток Пирогова — Лангханса.
От язв слизистой рта при милиарно-язвенном туберкулезе раковая язва отличается следующим:
— отсутствием клинических признаков туберкулезной инфекции: кашля, длительной субфебрильной температуры в вечернее время, ночной потливости, общей слабости, исхудания и др.
— глубоким или одновременно различной глубины язвенным безболезненным или малоболезненным поражением слизистой рта с плотными вывернутыми краями. При милиарно-язвенном туберкулезе язва неглубокая, с подрытыми мягкими краями, очень болезненная;
— хрящевидной плотностью дна и краев язвы с наличием папилломатозных разрастаний или распада тканей на дне. Дно и края туберкулезной язвы имеют зернистый вид вследствие наличия бугорков и грануляций. Язва покрыта желто-серым налетом, а ткани в окружности язвы отечны. По периферии язвенной поверхности можно выявить мелкие абсцессы, так называемые тельца Треля;
— увеличенными и твердыми регионарными лимфатическими узлами, тогда как при туберкулезе они мягкие, тестообразной консистенции, спаяны в пакеты;
— обнаружением атипичных клеток при цитологическом исследовании, тогда как при милиарно-язвенном туберкулезе выявляют эпителиоидные, лимфоидные, гигантские клетки Пирогова — Лангханса и палочку Коха.
Первичная сифилома. Безболезненность, плотность дна и краев язвы, наличие инфильтрата, наличие на стороне поражения плотного безболезненного регионарного лимфоузла — очень сходные признаки раковой язвы и первичной сифиломы (рис. 11).
Однако раковая язва от первичной сифиломы отличается:
— неправильными очертаниями — изъеденные и вывороченные края (у первичной сифиломы очертания правильные, круглой или овальной формы, края ровные);
— хрящевидной консистенцией краев и дна, тогда как первичная сифилома имеет плотно-эластическую консистенцию;
— отсутствием мощного упругого специфического инфильтрата;
— неравномерностью глубины язвы (первичная сифилома имеет ровное дно);
— отсутствием «сального» налета и мясо-красного цвета дна язвы;
— папилломатозной бугристостью дна (тогда как у шанкра дно гладкое);
— болезненностью (на поздних стадиях при осложнении вторичной инфекцией), тогда как твердый шанкр безболезненный;
— отсутствием бледной трепонемы в отделяемом язвы;
— отсутствием заживления на протяжении нескольких месяцев, тогда как твердый шанкр заживает в течение 6–8 недель;
— обнаружением атипичных клеток при морфологическом исследовании;
— отрицательными реакциями на сифилис.
Гумма. От гуммозной язвы раковая язва отличается:
— отсутствием в анамнезе данных о том, что на месте имеющейся язвы был (предшествовал) узел размером с горошину, фасоль или орех;
— частотой локализации — губа, язык, дно полости рта, тогда как гуммозная язва преимущественно локализуется на небе, языке, реже — щеках;
— неправильной формой, вывороченными краями, различной глубиной (гуммозная язва — круглая, кратерообразная);
— медленным, «ползучим» характером течения, тогда как гуммозная язва не увеличивается и сохраняет стабильность до рубцевания;
— отсутствием в анамнезе данных о проявлениях первичного и вторичного сифилиса на слизистой рта и на коже;
— обнаружением атипичных клеток при морфологическом исследовании;
— отрицательными реакциями на сифилис.
Красная волчанка, эрозивно-язвенная форма. От эрозивно-язвенной формы красной волчанки раковая язва отличается:
— рак слизистой оболочки полости рта и красной каймы губ наблюдается преимущественно у мужчин старшего возраста, а красная волчанка — преимущественно у женщин примерно 30-летнего возраста;
— отсутствием симметричности поражения: раковая язва единичная;
— отсутствием телеангиоэктазий на поверхности язвы;
— отсутствием рубцовой атрофии;
— раковая язва не размещается на фоне ярко-красной и отечной слизистой рта;
— хрящевидной плотностью краев и дна;
— клеточным полиморфизмом и наличием атипичных клеток;
— отсутствием LЕ-клеток.
Приведенные особенности наиболее частых клинических проявлений рака слизистой оболочки полости рта и губ различных локализаций и их отличие от подобных язвенных поражений слизистой оболочки полости рта другой природы облегчают диагностику, позволяют избежать диагностической ошибки и выбрать правильную тактику лечения.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.
Получено/Received 12.01.2021
Рецензировано/Revised 25.01.2021
Принято в печать/Accepted 02.02.2021
/57.jpg)

/52.jpg)
/53.jpg)
/54.jpg)
/55.jpg)
/56.jpg)