Газета «Новости медицины и фармации» №9 (727), 2020
Вернуться к номеру
Глобальні практичні рекомендації з гіпертензії Міжнародного товариства гіпертензії 2020 року* (Розділ 8. Лікування артеріальної гіпертензії)
Авторы: Thomas Ungera, Claudio Borghi b, Fadi Charchar c, d, e, Nadia A. Khan f, g, Neil R. Poulter h, Dorairaj Prabhakaran i, j, k, Agustin Ramirez l, Markus Schlaich m, n, George S. Stergiou o, Maciej Tomaszewski p, q, Richard D. Wainford r, s, t, Bryan Williams u, Aletta E. Schutte v, w
a CARIM — School for Cardiovascular Diseases, Maastricht University, Maastricht, The Netherlands
b Department of Medical and Surgical Sciences, University of Bologna, Bologna, Italy
c Federation University Australia, School of Health and Life Sciences, Ballarat
d Department of Physiology, University of Melbourne, Melbourne, Australia
e Department of Cardiovascular Sciences, University of Leicester, Leicester, UK
f University of British Columbia
g Center for Health Evaluation and Outcomes Sciences, Vancouver, Canada
h Imperial Clinical Trials Unit, Imperial College London, UK
i Public Health Foundation of India
j Centre for Chronic Disease Control, New Delhi, India
k London School of Hygiene and Tropical Medicine, UK
l Hypertension and Metabolic Unit, University Hospital, Favaloro Foundation, Buenos Aires, Argentina
m Dobney Hypertension Centre, School of Medicine, Royal Perth Hospital Unit, University of Western Australia, Perth
n Neurovascular Hypertension & Kidney Disease Laboratory, Baker Heart and Diabetes Institute, Melbourne, Victoria, Australia
o Hypertension Center STRIDE-7, School of Medicine, Third Department of Medicine, Sotiria Hospital, National and Kapodistrian University of Athens, Athens, Greece
p Division of Cardiovascular Sciences, Faculty of Medicine, Biology and Health, University of Manchester
q Division of Medicine and Manchester Academic Health Science Centre, Manchester University NHS Foundation Trust Manchester, Manchester, UK
r Department of Pharmacology and Experimental Therapeutics, Boston University School of Medicine, Boston
s The Whitaker Cardiovascular Institute, Boston University
t Department of Health Sciences, Boston University Sargent College, Boston, Massachusetts, USA
u University College London, NHR University College London, Hospitals Biomedical Research Centre, London, UK
v Faculty of Medicine, University of New South Wales, The George Institute for Global Health, Sydney, Australia
w Hypertension in Africa Research Team, South African MRC Unit for Hypertension and Cardiovascular Disease, North-West University, Potchefstroom, South Africa
Рубрики: Кардиология
Разделы: Справочник специалиста
Версия для печати
Список скорочень
ESC — Європейське кардіологічне товариство
ESH — Європейське товариство гіпертензії
HELLP — синдром гемолізу, підвищення ферментів печінки й низького вмісту тромбоцитів при тяжкій формі гестозу
ISH — Міжнародне товариство гіпертензії
АКС — співвідношення альбуміну й креатиніну в сечі
АМАТ — амбулаторний моніторинг артеріального тиску
АПФ — ангіотензинперетворюючий фермент
АТ — артеріальний тиск
БКК — блокатор кальцієвих каналів
БРА — блокатор рецепторів ангіотензину АТ-1
ВІЛ — вірус імунодефіциту людини
ГЛШ — гіпертрофія лівого шлуночка
ДАТ — діастолічний артеріальний тиск
ДГП-БКК — дигідропіридиновий блокатор кальцієвих каналів
ДМАТ — моніторування артеріального тиску в домашніх умовах (домашнє)
ЕКГ — електрокардіограма
ЗРЗ — запальні ревматичні захворювання
ІАРН — інгібітори ангіотензинового рецептора й неприлізину
ІЗЗС — інгібітори зворотного захвату серотоніну
ІМТ — індекс маси тіла
ІХС — ішемічна хвороба серця
ІTВI — інтервал тренувань високої інтенсивності
КПІ — кісточково-плечовий індекс
КВРД — країни з високим рівнем доходу
КНРД — країни з низьким і середнім рівнем доходу
ЛДГ — лактатдегідрогеназа
ЛПВЩ — ліпопротеїди високої щільності
ЛПНЩ — ліпопротеїди низької щільності
ЛШ — лівий шлуночок
МРТ — магнітно-резонансна томографія
МС — метаболічний синдром
НПЗЗ — нестероїдні протизапальні засоби
ПІР — прямий інгібітор реніну
РААС — ренін-ангіотензин-альдостеронова система
РАС — ренін-ангіотензинова система
РКД — рандомізовані клінічні дослідження
сАТ — середній артеріальний тиск
САТ — систолічний артеріальний тиск
СІЗЗС — селективні інгібітори зворотного захвату серотоніну
СІЗНС — селективні інгібітори зворотного захвату норадреналіну й серотоніну
СН — серцева недостатність
СНзбФВ — серцева недостатність зі збереженою фракцією викиду
СНзнФВ — серцева недостатність зі зниженою фракцією викиду
ССЗ — серцево-судинні захворювання
ССК — вміст сечової кислоти в сироватці
Т4 — тироксин 4
ТІА — транзиторна ішемічна атака
ТІМ — товщина комплексу інтима-медіа артерій
ТМА — тромботична мікроангіопатія
ТТГ — тиреотропний гормон
ТТЕ — двовимірна трансторакальна ехокардіограма
УОМОГ — ураження органів-мішеней, обумовлене гіпертензією
ФКОД — фіксована комбінація в одній таблетці
ХОЗЛ — хронічне обструктивне захворювання легень
ХС — холестерин
ХХН — хронічна хвороба нирок
ЦД — цукровий діабет
ШКФ — швидкість клубочкової фільтрації
ШППХ — швидкість поширення пульсової хвилі
8.1. Модифікація способу життя
Вибір здорового способу життя може запобігти виникненню високого АТ або відстрочити його та може зменшити кардіоваскулярний ризик [46]. Модифікація способу життя є також першою лінією антигіпертензивної терапії. Вона також може покращити ефективність антигіпертензивних препаратів. Модифікація способу життя має включати заходи, указані в табл. 8 [47–64].
Сезонні коливання артеріального тиску
Для рівня АТ властиві сезонні коливання з найменшим рівнем при високих температурах і більш високим рівнем при низьких температурах. Подібні зміни зустрічаються в людей, які подорожують з місць холодної температури до місць високої або навпаки. Метааналіз показав, що середнє зниження АТ влітку становить 5/3 мм рт.ст. (систолічний/діастолічний). Зміни АТ є більшими в пацієнтів, які приймають терапію, і повинні обговорюватися, коли з’являються симптоми «переліковування» на фоні високих температур або коли АТ підвищується в холодну пору року. Коли АТ нижче від рекомендованого цільового рівня, може обговорюватися зниження дози, особливо за наявності симптомів «переліковування».
8.2. Фармакологічне лікування
Сучасні дані з понад 100 країн [66, 67] говорять, що в середньому менше ніж 50 % дорослих з АГ отримують антигіпертензивну терапію. У деяких країнах краща ситуація, у деяких — гірша. І це відбувається, незважаючи на те, що зниження АТ на 20/10 мм рт.ст. асоціюється з 50% зменшенням кардіоваскулярного ризику [68].
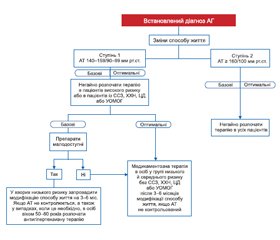
Стратегія фармакологічного лікування, рекомендована нами (рис. 2–4), дуже подібна до тієї, що прийнята нещодавно американськими і європейськими настановами [1, 8].
8.3. Прихильність до антигіпертензивної терапії
Передумови
Прихильність визначається як те, наскільки поведінка пацієнта (прийом медикаментів, дотримання дієти й здорового способу життя) відповідає рекомендаціям, що надавалися представником охорони здоров’я [74]. Неприхильними до антигіпертензивного лікування є 10–80 % пацієнтів з АГ, і це є ключовим фактором субоптимального контролю АТ [75–77]. Низька прихильність до антигіпертензивної терапії корелює із величиною підвищення АТ та є індикатором поганого прогнозу в пацієнтів з АГ [78–81]. Причин неприхильності до антигіпертензивного лікування багато, і вони можуть бути пов’язані із системою охорони здоров’я, фармакологічною терапією, захворюваннями, пацієнтом і його соціально-економічним статусом [74].
Рекомендації: прихильність до антигіпертензивної терапії
Базові/оптимальні
- Оцініть прихильність до антигіпертензивної терапії на кожному відвідуванні та до ескалації антигіпертензивного лікування відповідно.
- Розгляньте такі стратегії для покращання прихильності до препаратів [82–87]:
a) зменшення поліфармації — використання комбінацій в одній таблетці;
b) прийом один раз на добу більш доречний, ніж прийом декілька разів на дозу;
c) пов’язати поведінкові моделі прихильності до терапії з щоденними звичками;
d) забезпечення зворотного зв’язку пацієнтів;
e) домашнє моніторування АТ;
f) нагадування на упаковках препаратів;
g) консультування для розширення можливостей для самоконтролю;
h) електронні засоби контролю прихильності, такі як мобільні телефони або послуги коротких повідомлень;
і) мультидисциплінарний підхід у галузі охорони здоров’я (тобто із залученням фармацевтів) для покращання моніторингу прихильності.
Оптимальні заходи
- Об’єктивні непрямі (тобто огляд аптечних записів, підрахунок таблеток, пристрої електронного моніторування) і прямі (тобто свідомий прийом ліків, біохімічне виявлення препаратів у сечі чи крові) методи діагностики неприхильності до антигіпертензивної терапії загалом більш ефективні, ніж суб’єктивні [80, 85].
- Найефективніші методи впливу на низьку прихильність вимагають використовувати складні методи, що поєднують консультування, самоконтроль, заохочення й нагляд.
Список литературы
Список літератури доступний за посиланням https://www.ahajournals.org/doi/10.1161/HYPERTENSIONAHA.120.15026

/8_u.jpg)
/8_u4.jpg)
/8_u2.jpg)
/8_u3.jpg)