Газета «Новости медицины и фармации» №8 (726), 2020
Вернуться к номеру
Нові напрямки в регуляції впливу на кашльовий синдром в амбулаторній практиці
Авторы: Матюха Л.Ф., д.м.н., професор, завідуюча кафедрою сімейної медицини та амбулаторно-поліклінічної допомоги, НМАПО імені П.Л. Шупика, м. Київ, Україна
Разделы: Справочник специалиста
Версия для печати
Кашель — поширений симптом захворювань дихальної системи в амбулаторно-поліклінічній практиці. За даними Європейського респіраторного товариства, до 30 % звернень до лікарів загальної практики так чи інакше пов’язані з розвитком кашлю [1]. Згідно зі статистикою лікарів Великобританії, кашель, що супроводжує перебіг гострих респіраторних захворювань, спостерігається у 45–48 млн хворих, при цьому близько 12 млн звертаються за медичною допомогою [2]. Епідеміологічні дослідження, проведені в інших країнах, свідчать, що скарги на кашель пред’являє до 18 % населення США, 11,9 % — Італії та 11 % — Швеції [3–6].
У нормі кашель виконує захисну функцію, сприяючи виведенню з дихальних шляхів секрету, сторонніх предметів і подразнювальних речовин. Однак кашель — це і симптом широкого спектра захворювань, найчастіше гострих респіраторних вірусних та бактеріальних інфекцій, бронхіту, пневмонії, бронхіальної астми, риносинуситів, алергічних та кардіо–логічних захворювань, гастроезофагеальної рефлюксної хвороби [1].
Кашель істотно знижує якість життя пацієнтів, порушуючи сон, фізичну та інтелектуальну активність, провокуючи дисфонію, нудоту, головний біль, нетримання сечі й калу [7, 8]. Він може призводити до синкопальних станів, пневмотораксу, розриву стінки трахеї, бронхів, стравоходу, крововиливу в мозок, формування гриж передньої черевної стінки й міжреберних легеневих гриж [7].
Саме тому лікування кашлю є акту–альною проблемою медицини, для розв’язання якої використовуються засоби патогенетичної терапії, що впливають на ключові ланки патогенезу кашльового синдрому, серед яких важливе місце займає препарат Ренгалін.
Патофізіологія кашлю. Роль медіаторів у розвитку кашлю
Кашель — складна багатокомпонентна рефлекторна захисно-пристосувальна реакція організму, спрямована на виведення з дихальних шляхів сторонніх предметів і/або патологічного трахеобронхіального секрету і, отже, на збереження ефективного проведення повітряного струменя по дихальному тракту [1]. Кашель починається з глибокого вдиху, після якого відбувається закриття голосової щілини і скорочення дихальних м’язів. За рахунок синхронного напруження дихальних та допоміжних м’язів при закритій голосовій щілині наростає внутрішньогрудний тиск, звужуються трахея і бронхи. При відкритті голосової щілини виникає різкий перепад тиску, що створює у звужених дихальних шляхах стрімкий потік повітря, який захоплює з собою слиз і сторонні частинки [11].
Дуга кашльового рефлексу складається з п’яти компонентів: кашльових рецепторів, аферентних нервів, кашльового центру, еферентних нервів і дихальних м’язів. Кашльовий рефлекс зазвичай ініціюється стимуляцією чутливих нервових закінчень ротової порожнини, придаткових пазух носа, гортані, голосових зв’язок, глотки, зовнішнього слухового проходу, євстахієвої труби, трахеї та її біфуркації, місць розподілу бронхів, плеври, перикарда, діафрагми, дистальної частини стравоходу і шлунка.
Кашльові рецептори, що локалізуються в дихальних шляхах, представлені двома типами нервових закінчень [12]:
► іритантними швидкоадаптуючимися А-d-рецепторами, що реагують на механічні, термічні й хімічні подразники й розташовані в проксимальних відділах респіраторного тракту;
► С-волокнами, що прямо або опосередковано можуть бути активовані різними стимулами, включаючи простагландини, гістамін, брадикінін [13, 14].
С-волокна функціонально розділені на два типи: бронхіальні й легеневі. Активація бронхіальних С-волокон, що іннервують верхні дихальні шляхи, легко ініціює кашльовий рефлекс. Активація легеневих С-волокон, що іннервують нижні дихальні шляхи, навпаки, пригнічує кашель і викликає апное [15]. Вплив провокуючих чинників — етіологічного агента (вірусів, бактерій) і медіаторів запалення, наприклад брадикініну, гістаміну, призводить до синергізму цих рецепторів у регуляції кашлю й розвитку їх гіперчутливості.
Далі нервовий імпульс кашльового рефлексу поширюється по аферентних нервах до нодозного і яремного вузлів блукаючого нерва. Потім передається в кашльовий центр, розташований у довгастому мозку, де за участю полісинаптичних зв’язків ретикулярної формації розвивається складнокоординована реакція м’язів бронхів, гортані, грудної клітки, живота, діафрагми — кашель [13].
Доведено, що найважливішу роль у розвитку кашлю відіграють медіатори, перш за все брадикінін — пептид, що впливає на тонус і проникність судин, а також розвиток больових відчуттів і кашлю. Відомі 2 типи рецепторів до брадикініну — В1 і В2, розташовані в артеріолах, венах, бронхіолах, фібробластах, поліморфноядерних лейкоцитах і лімфоцитах. Рецептори В2 представлені в капілярах, забезпечуючи регуляцію їх проникності, і сенсорних нервах, що впливають на формування болю.
Доведено, що прокашльова дія брадикініну як медіатора запалення реалізується за допомогою В2-рецепторів, що активують С-волокна аферентних шляхів дуги кашльового рефлексу, розташованих у слизовій і підслизовій оболонці, через ганглії блукаючого нерва. Брадикінін за допомогою впливу на В2-рецептори, простагландин Е2, гістамін, тромбоксан А2, лейкотрієни С4 і D4, впливає на А-d- і С-волокна з подальшою генерацією кашлю по його рефлекторній дузі [16].
Іншою ключовою ланкою в пато–генезі кашлю є гістамін. Він здатний викликати кашель як медіатор запалення, подразнюючи чутливі С-волокна, і діяти як бронхоконстриктор, викликаючи бронхоспазм, який, у свою чергу, сприяє виникненню кашлю [16]. З 4 існуючих типів гістамінових рецепторів велику роль у діяльності дихальної системи відіграють Н1-рецептори, розташовані переважно в ендотелії, гладких м’язах бронхів, нервовій системі. Їх активація супроводжується підвищенням кашльового рефлексу, бронхоспазмом, спазмом м’язів трахеї, розширенням судин, підвищенням судинної проникності і закладенням носа [17].
Крім того, важливу роль у патогенезі кашлю відіграють опіатні рецептори, що відносяться до родини G-білків [14]. На сьогодні розрізняють чотири основні групи опіатних рецепторів: μ- (мю), d- (дельта), k- (каппа) і ноцицептинові рецептори. Вони зв’язуються як з ендогенними, так і з екзогенними опіоїдними лігандами (енкефалінами, динорфінами, ендорфінами, неоендорфінами, ендоморфінами). Висока концентрація опіатних рецепторів зосереджена в кашльовому центрі, розташованому в довгастому мозку. Їх активація пов’язана з розвитком кашлю, а також больовим синдромом, що часто супроводжує кашель [18].
Види кашлю та аспекти його діагностики
Традиційно кашель класифікують залежно від його продуктивності та тривалості [10].
Сухий кашель (непродуктивний) нерідко зустрічається при інфекційних і алергічних захворюваннях верхніх дихальних шляхів, бронхіальній астмі, інтер–стиціальних захворюваннях легенів (фіброзуючі альвеоліти, пневмоконіози, саркоїдоз), ГЕРХ, лівошлуночковій недостатності [14].
Продуктивний (вологий) кашель обумовлений накопиченням секрету при ураженні бронхіального дерева, що супроводжується розвитком запалення й гіперсекрецією слизу, а також при потраплянні в бронхи продуктів запалення або некрозу. Є симптомом гострого і хронічного бронхіту, хронічної обструктивної хвороби легень, бронхоектатичної хвороби, пневмонії, туберкульозу легенів, хронічного легеневого абсцесу та інших бронхолегеневих захворювань [1, 10].
Залежно від тривалості виділяють три варіанти кашлю: гострий кашель (тривалістю до 3 тижнів), підгострий (3–8 тижнів) і хронічний (зберігається понад 8 тижнів) [19].
Гострий кашель, як правило, пов’язаний із гострими вірусними інфекціями верхніх і нижніх дихальних шляхів, а також є провідним симптомом при пневмонії, у дебюті і при загостренні бронхіальної астми, хронічному обструктивному захворюванні легень. Підгострий кашель зазвичай починається з інфекції верхніх дихальних шляхів, найчастіше будучи «постінфекційним», або є проявом бактеріального синуситу або астми [11]. Основною причиною хронічного кашлю є куріння, що чинить пряму подразнювальну дію на кашльові рецептори дихальних шляхів, а також викликає подразнення й запальну реакцію в слизовій оболонці трахеобронхіального дерева. До інших причин відноситься синдром постназального затікання слизу в глотку внаслідок риніту або синуситу, кашльова бронхіальна астма, гастроезофагеальна рефлюксна хвороба [11, 19].
За тривалістю розрізняють постійний кашель, що спостерігається при хронічних захворюваннях глотки, гортані, трахеї, бронхів, при венозному застої в малому колі кровообігу, і нападоподібний кашель, що відзначається у хворих на хронічний бронхіт, бронхіальну астму, хронічне обструктивне захворювання легень, туберкульоз і рак легенів [19].
При проведенні диференціальної діагностики кашлю необхідний ретельний аналіз особливостей симптому. Слід звернути увагу на характер кашлю: гавкаючий характерний для набряку слизової гортані, непродуктивний бітональний — для експіраторного стенозу трахеї, нападоподібний — для бронхіальної астми, малопродуктивний ранковий — для хронічного бронхіту курців, сухий рефлекторний кашель — для захворювань зовнішнього слухового проходу тощо. Також важливі анамнестичні вказівки на тривалість кашлю, взаємозв’язок із перенесеною інфекцією, початком прийому лікарських препаратів, наявність шкідливих звичок (куріння) [1, 9].
Крім того, уточнити причину виникнення кашлю дозволяють лабораторні дослідження (загальний аналіз крові та мокротиння) й інструментальні дослідження — рентгенографія органів грудної клітки, дослідження функції зовнішнього дихання, при необхідності — комп’ютерна томографія органів грудної клітки, трахеобронхоскопія, езофагогастродуодено–скопія, ехокардіографія, рентгенологічні дослідження пазух носа [1].
Ренгалін — новий підхід у регуляції кашльового синдрому
Лікування кашлю розглядається як актуальна загальнотерапевтична проблема, для вирішення якої використовуються засоби патогенетичної терапії, що впливають на ключові ланки патогенезу кашльового синдрому. Серед них новим напрямком у регуляції кашльового синдрому є застосування препарату Ренгалін, що містить антитіла до брадикініну, гістаміну й морфіну. Препарат призначений для лікування сухого та вологого кашлю за рахунок регуляції рефлекторних і запальних механізмів його виникнення, зокрема, чинить регулюючий вплив на брадикінінові, гістамінові й опіатні рецептори, які безпосередньо залучені до центральних і периферичних ланок формування кашлю, тим самим забезпечує протикашльову, протизапальну і бронхолітичну дію, а також має антиалергічний та анальгезуючий ефекти [20].
► Ренгалін чинить регулюючий вплив на центральні і пери–феричні ланки кашльового рефлексу завдяки комплексній дії: протикашльовій, проти–запальній, бронхолітичній.
Завдяки модулюванню реакції ліганд-рецепторної взаємодії брадикініну з брадикініновими рецепторами обох типів Ренгалін впливає на запальний процес і формування кашльового рефлексу шляхом пригнічення синтезу й вивільнення брадикініну й розслаблення гладкої мускулатури органів дихання. Антитіла до гістаміну впливають на гістамін-залежну активацію гістамінових рецепторів 1-го типу, зменшують судинну проникність, гіперпродукцію слизу і знижують набряк слизової оболонки. Завдяки цьому Ренгалін реалізує протикашльову, протизапальну, протинабрякову і бронхолітичну дію. За рахунок модулюючої дії на реакції ліганд-рецепторної взаємодії ендогенних опіатів з опіатними рецепторами Ренгалін вибірково зменшує збудливість кашльового центру в довгастому мозку і знижує поріг збудження іритантних рецепторів дихальних шляхів, тим самим чинить пригнічуючу дію на больовий центр і периферичну больову імпульсацію, забезпечуючи знеболювальний ефект.
Експериментально доведено, що компоненти у складі Ренгаліну чинять регулюючий вплив на конкретні рецептори, що призводить до посилення проти–кашльового ефекту при їх спільному застосуванні [21].
Особливості механізму дії Ренгаліну дозволяють йому переважно впливати на різні фармакологічні мішені в різні фази респіраторних захворювань. Так, у першій фазі при переважанні сухого запалення з високою збудливістю кашльових рецепторів і клінічними проявами у вигляді частого, надсадного кашлю на перший план виходить регулюючий вплив на опіатні рецептори для забезпечення протикашльової й анальгезуючої дії. Терапевтична дія препарату на даному етапі проявляється зменшенням кашлю і больових відчуттів, що його супроводжують. Варто зазначити, що при наявності кодеїноподібної дії в Ренгаліну відсутній ризик розвитку властивих препаратам центральної дії побічних ефектів у вигляді пригнічення дихання, сно–дійної дії. Також препарат не викликає медикаментозної залежності [22].
Надалі в реалізації патогенезу респіраторних захворювань починає переважати ексудативно-катаральне запалення й більш значущим стає вплив Ренгаліну на рецептори до брадикініну й гістаміну для забезпечення протизапальної, бронхолітичної, антигістамінної дії, що сприяє швидкому пригніченню кашлю та інфекційно-запального процесу в дихальних шляхах [9, 22].
► Ренгалін — препарат із комбінованою дією для лікування сухого та вологого кашлю.
Усе вищезазначене обумовлює можливість застосування Ренгаліну для вирішення різних терапевтичних завдань в управлінні як сухим, так і вологим кашлем упродовж перебігу респіраторних захворювань. Ренгалін застосовується при гострих і хронічних захворюваннях дихальних шляхів, що супроводжуються кашлем, у тому числі і з бронхоспазмом, продуктивному і непродуктивному кашлі при гострих респіраторних вірусних інфекціях, гострому фарингіті, ларингіті, трахеїті, бронхіті, хронічному бронхіті та інших інфекційно-запальних і алергічних захворюваннях верхніх і нижніх дихальних шляхів [29].
Ренгалін — доведена ефективність і безпека в управлінні кашлем
Клінічними дослідженнями доведена ефективність і безпека Ренгаліну для лікування як сухого (непродуктивного), так і вологого (продуктивного) кашлю з мокротинням.
У неінтервенційній ретроспективній спостережній програмі вивчення прийому Ренгаліну в амбулаторному лікуванні кашлю взяли участь 34 920 пацієнтів із діагнозом ГРВІ, із них 44 % дорослих.
Захворювання супроводжувалося кашлем тривалістю не більше від 3 діб до моменту звернення за медичною допомогою. Усім пацієнтам був призначений препарат Ренгалін у вигляді монотерапії або у складі комплексної терапії, обсяг і тривалість якої визначалися лікарем.
Дані щодо частоти й тяжкості побічних ефектів були проаналізовані на всій популя–ції дослідження (n = 34 920), у той час як оцінка ефективності проводилася на підставі результатів, отриманих в рамках аналізу 779 індивідуальних реєстраційних карт, відібраних випадковим чином, із них 43,6 % — дорослих пацієнтів.
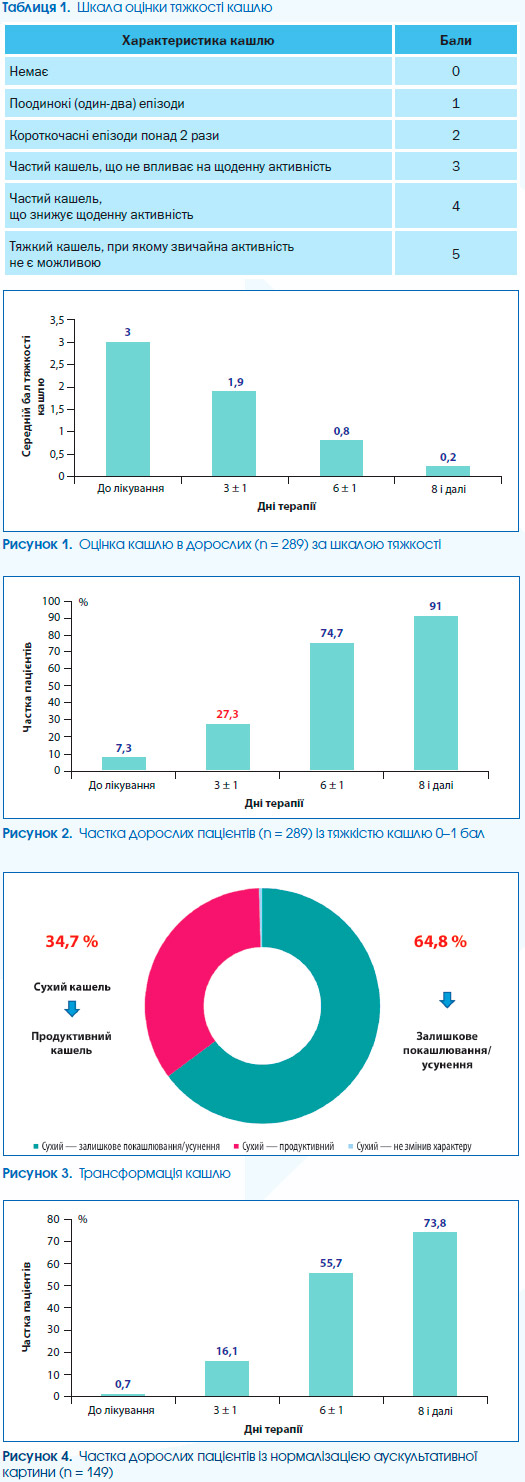
Результати дослідження показали, що застосування препарату Ренгалін забезпечує стійку позитивну динаміку тяжкості кашлю та аускультативних ознак залучення респіраторного тракту. Якщо до лікування середній бал тяжкості кашлю, що оцінювався за шкалою тяжкості, становив 3,0, то вже на 3 ± 1 день лікування пацієнтів відмічалося його зниження до 1,9, на 6 ± 1 день — до 0,8, і на 8-й і далі — 0,2 (рис. 1). Динаміка тяжкості кашлю оцінювалася на підставі заповненої лікарем шкали тяжкості кашлю, адаптованої з Hsu і співавт. (табл. 1).
Аускультативні ознаки патології дихальних шляхів реєструвалися під час фізикального обстеження за їх вираженістю за умовно прийнятою шкалою в балах, де 0 балів — везикулярне дихання, 1 — жорстке дихання, 2 — поодинокі сухі хрипи, 3 — дифузні сухі або вологі хрипи. Характер кашлю оцінювався лікарями на підставі прийнятої клінічної практики як сухий, вологий або залишковий. Залишковим вважався кашель, оцінений не більше ніж 1 балом за шкалою тяжкості, що не порушує денну активність і сон, зберігається після усунення інших симптомів ГРІ.
Отже, Ренгалін сприяє зниженню тяжкості кашлю на 37 % уже на 3-й день лікування.
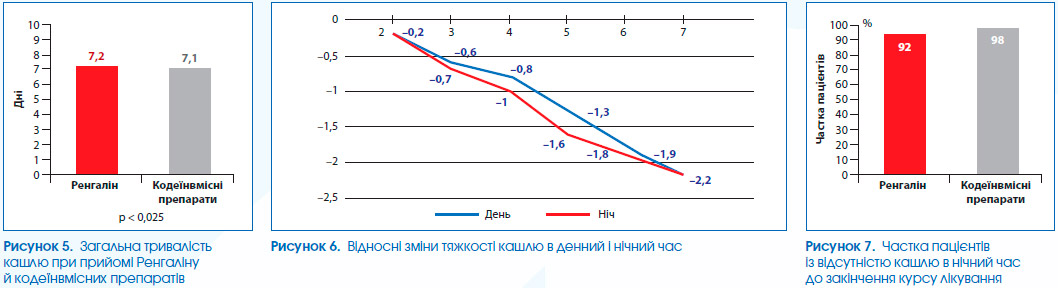
При аналізі накопичувального відсотка пацієнтів із певним балом тяжкості кашлю по днях терапії проводилася оцінка відсотка пацієнтів із балами 0–1 за шкалою тяжкості (відсутність кашлю або поодинокі покашлювання). Якщо до лікування у 21 (7,3 %) пацієнта була відзначена тяжкість кашлю 1 бал, то надалі тяжкість кашлю 0–1 бал у дні терапії в умовно прийняті візити (дні 3 ± 1, 6 ± 1, 8 і далі) реєструвалась вже у 79 (27,3 %), 216 (74,7 %) і 263 (91,0 %) пацієнтів відповідно (рис. 2). Тобто Ренгалін сприяє –усуненню кашлю у 27 % пацієнтів вже на 3-й день лікування.
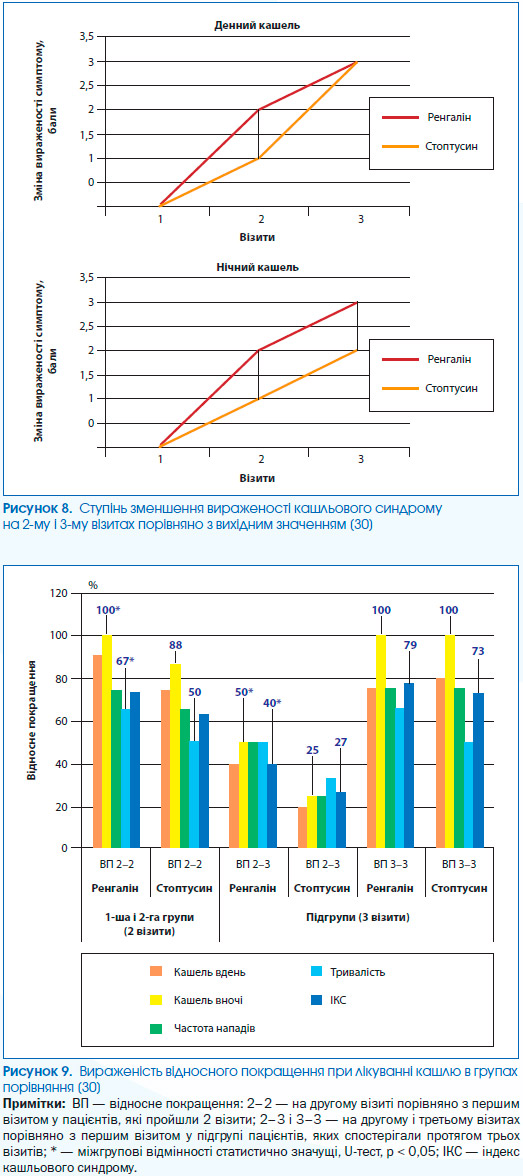
Для аналізу характеру кашлю були доступні дані 289 дорослих пацієнтів. У дорослих на 1-му візиті сухий кашель відзначався в 219 (75,8%) випадках, вологий — у 70 (24,2 %). Із 219 дорослих пацієнтів, які спочатку мали сухий кашель, у 76 (34,7 %) осіб відзначалася трансформація кашлю у вологий, у 97 (44,3 %) — у залишковий, в 1 (0,5 %) хворого кашель не міняв характеру, зберігаючись до кінця лікування, і в 45 (20,5 %) сухий кашель зникав на тлі терапії без зміни характеру. Отже, можна відзначити, що Ренгалін у 64,8 % пацієнтів сприяє трансформації сухого кашлю в залишковий (або усуває його) без розвитку продуктивного (рис. 3).
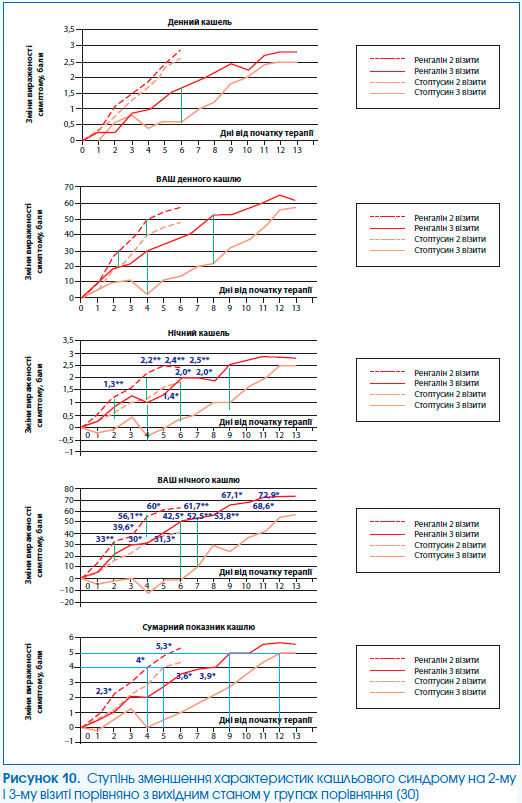
Зміни при аускультації на першому візиті виявлялися в 148 (99,3 %), везикулярне дихання реєструвалося лише в 1 (0,7 %) випадку. На 3 ± 1 день лікування частка пацієнтів із нормальною аускультативною картиною становила 16,1 %, на 6 ± 1 день — 55,7 %, на 8-й день і далі — 73,8 % (рис. 4).
Ренгалін сприяє нормалізації аускультативної картини в 16 % пацієнтів вже на 3-й день лікування.
При цьому була відзначена добра переносимість та низька частота розвитку будь-яких побічних ефектів у пацієнтів, які приймали Ренгалін (0,3 %).
Оцінка ефективності та безпеки Ренгаліну в лікуванні кашлю, викликаного гострими респіраторними інфекціями (ГРІ), порівняно з комплексними кодеїнвмісними препаратами проводилася під час багатоцентрового рандомізованого клінічного дослідження за участю 143 пацієнтів [24]. У всіх учасників дослідження був сухий/непродуктивний кашель на тлі ГРІ (фарингіту, ларингіту, ларинготрахеїту, трахеїту, трахеобронхіту, бронхіту) тривалістю не менше від 12 годин і не більше від 7 днів. Ренгалін був призначений 73 хворим по 2 таблетки 3 рази на добу в перші три дні, у половинній дозі — наступні 4 дні; кодеїнвмісні препарати — 70 пацієнтам по 1 таблетці 3 рази на день протягом усіх 7 днів. Первинними критеріями ефективності були термін пригнічення кашлю і ступінь зниження його інтенсивності, який оцінювали в балах за шкалою тяжкості кашлю. Результати дослідження показали, що антитусивний ефект Ренгаліну був порівнянний з активністю кодеїнвмісних препаратів; терміни повного одужання від кашлю (денного й нічного) становили 7,2 проти 7,1 доби в групі кодеїн–вмісних препаратів (рис. 5).
Зниження тяжкості денного кашлю на тлі лікування Ренгаліном відзначалося з першої доби. Середній бал за шкалою тяжкості 2,8 ± 0,6 на третій день терапії свідчив про короткочасний, рідкісний, що не впливає на денну активність кашель. Починаючи з шостого дня спостереження середній бал тяжкості денного кашлю зменшувався до 1,5 ± 0,8; це означало, що частину пацієнтів турбував лише одноразовий короткочасний, іншу частину — короткочасний, не частіше 2–3 епізодів на день, кашель. До закінчення терапії інтенсивність кашлю в 0,2 ± 0,5 бала свідчила про його відсутність або про наявність залишкового кашлю. Через сім днів терапії тяжкість кашлю зменшилася на 3,1 ± 0,9 бала. Динаміка інтенсивності денного кашлю в групі кодеїнвмісних препаратів була подібною, а сумарне зниження становило 3,1 ± 1,0 бала (рис. 6).
Підсумкова частка пацієнтів, у яких на фоні терапії відзначалося повне купірування кашлю і в денний, і в нічний час доби, в групі Ренгаліну — 76 %, в групі кодеїнвмісних препаратів — 89 %. Частка пацієнтів, у яких кашель повністю був відсутній у нічний час, але ще зберігався вдень, — 92 і 98 % в групах Ренгаліну й кодеїнвмісних препаратів відповідно (рис. 7).
Ренгалін зменшує тяжкість кашлю з першого дня терапії за рахунок регуляції рефлекторних і запальних механізмів.
Позитивні зміни стану пацієнтів за тиждень підтверджувалися підсумковою динамікою сумарних оцінок якості життя, включаючи фізичний і психологічний компоненти здоров’я (опитувальник SF-36), і якості сну, які на тлі лікування Ренгаліном можна було порівняти з результатами прийому кодеїнвмісних препаратів. Після закінчення курсу лікування лікарі-дослідники оцінили ефект Ренгаліну як «виражений». Підсумковий індекс клінічної ефективності (CGI-EI) в групах Ренгаліну і кодеїнвмісних препаратів був порівнянний — 3,7 ± 0,5 бала.
Відсутність небажаних явищ, що мають вірогідний зв’язок із досліджуваною терапією, дані моніторингу лабораторних показників підтвердили високий рівень безпеки Ренгаліну. Він добре переносився пацієнтами і був сумісний з іншими лікарськими засобами для лікування ГРІ [24].
Отже, отримані в дослідженні результати свідчать про те, що протикашльову дію Ренгаліну можна порівняти з такою кодеїнвмісних препаратів. При цьому Ренгалін не викликає пригнічення дихання, не має наркогенного або снодійного ефектів.
У роботі М.В. Вершиніної і співавт. порівнювалася ефективність лікування Ренгаліном і Стоптусином (таблетки для прийому всередину, 1 таблетка містить 4 мг бутамірату цитрату і 100 мг гвайфенезину) у 60 дорослих пацієнтів з інфекційним і постінфекційним кашлем при гострих респіраторних інфекціях. Пацієнти були розподілені на дві рівні групи, перша з яких отримувала Ренгалін по 2 таблетки 3 рази на добу протягом 3 днів, починаючи з 4-ї доби — по 1 таблетці 3 рази на добу; друга група приймала Стоптусин по 0,5–1,5 таблетки 3–4 рази на добу.
Результати дослідження продемонстрували зменшення кашлю до 2-го візиту (7-й день лікування) в обох групах. Його вираженість як у денний, так і в нічний час знизилася на 3,0–3,5 бала, а кількість нападів скоротилася до 2–4 на добу. При цьому вплив Ренгаліну на вираженість денного й нічного кашлю, а також на тривалість нападів в цілому виявлявся більшою мірою, ніж у препарату порівняння (рис. 8).
Тижневий курс Ренгаліну забезпе–чував полегшення симптомів кашлю на 70–100 %, у групі порівняння кашльо-
вий синдром зменшився на 50–88 %. У пацієнтів із більш тяжким станом обидва препарати після 7 днів терапії забезпечували помірне поліпшення показників: на 40–50 % — у 1-й групі і менше ніж на 30 % — у 2-й групі (рис. 9). Таким чином, лікувальний ефект Ренгаліну, незалежно від вираженості кашльового синдрому, проявлявся більше і розвивався в більш короткі терміни.
Аналіз щоденникових записів дозволив оцінити щоденну динаміку кашльового синдрому (рис. 10). У групі Ренгаліну порівняно з 2-ю групою упродовж лікування відзначалося більш виражене зменшення всіх показників кашлю (в 1,5–5,0 раза), відповідні ефекти розвивалися з випередженням на 1 добу при 7-денному лікуванні і на 2–4 доби — при 14-денному лікуванні.
Середня оцінка ефективності та без–пеки, дана лікарями — дослідниками дії Ренгаліну, становила 3,7 бала, при цьому в 77 % випадків ефект Ренгаліну оцінений максимально — 4 бали, і тільки в 7 % випадків дана оцінка 2 бали. У групі порівняння максимальна оцінка ефективності була тільки в 47 % випадків, у 23 % ефективність терапії оцінювалася в 1,5–2,0 бала.
Також була відзначена добра переносимість терапії Ренгаліном у 96,7 % пацієнтів, тоді як у групі порівняння цей показник був 63 %, що свідчить про кращий профіль безпеки Ренгаліну.
На підставі результатів дослідження автори дійшли висновку, що Ренгалін ефективний і безпечний незалежно від стадії інфекційного процесу, характеру кашлю й поєднання тих чи інших патологічних чинників, що лежать в його основі.
Особливості застосування препарату Ренгалін
Ренгалін випускається в таблетках для розсмоктування. Дорослим рекомендовано застосовувати по 1–2 таблетки на прийом сублінгвально 3 рази на день, поза прийомом їжі, до одужання.
При частому кашлі, який порушує звичну денну активність пацієнта і його сон, — по 2 таблетки 3 рази на добу. Якщо ж кашель тяжкий, виснажливий і турбує пацієнта і вдень, і вночі, у перші 3 дні можна збільшити число прийомів Ренга–ліну до 6 — по 2 таблетки на прийом із наступним переходом на таку схему: 2 таб–летки 3 рази на добу. Мінімальна тривалість курсу лікування становить 3 дні. І якщо кашель купірувався, прийом препарату можна завершити. У разі збереження кашлю прийом препарату продов–жують до моменту припинення кашлю.
Висновки
1. Кашель — складна багатокомпонентна рефлекторна захисна пристосувальна реакція організму, спрямована на виведення з дихальних шляхів сторонніх предметів і/або патологічного трахеобронхіального секрету і, отже, на збереження ефективного проведення повітряного струменя по дихальному тракту.
2. Дуга кашльового рефлексу складається з п’яти компонентів — кашльових рецепторів, аферентних нервів, кашльового центру, еферентних нервів і дихальних м’язів. Важливе місце в патогенезі кашлю займають медіатори — брадикінін і гістамін, а також опіатні рецептори.
3. Ренгалін — комбінований препарат, призначений для комплексного лікування будь-якого виду кашлю за рахунок регуляції рефлекторних і запальних механізмів його виникнення. Він чинить регулюючий вплив на брадикінінові, гістамінові й опіатні рецептори, які безпосередньо залучені до центральних і пери–феричних ланок формування кашлю.
4. Аналіз наведених досліджень продемонстрував, що Ренгалін регулює активність кашльового центру, контролює запалення в респіраторному тракті і чинить комплексну протизапальну, бронхо–літичну, протинабрякову і аналгетичну дію. Поєднаний вплив його компонентів на різні патогенетичні механізми кашльового синдрому ефективний у лікуванні як сухого, так і вологого кашлю, що разом із високою безпекою дозволяє рекомендувати його для широкого застосування в клінічній практиці.