Международный эндокринологический журнал Том 15, №7, 2019
Вернуться к номеру
Супутня ендокринна патологія у хворих на цукровий діабет 2-го типу та її вплив на ефективність лікування
Авторы: Крушинська З.Г.
Український науково-практичний центр ендокринної хірургії, трансплантації ендокринних органів
і тканин МОЗ України, м. Київ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
Актуальність. Проблема поширеності коморбідної патології серед пацієнтів набуває нині все більшої актуальності. За умов коморбідності певні захворювання мають атиповий перебіг, підвищується ризик ускладнень, посилюється проблема поліпрагмазії, знижується прихильність пацієнтів до лікування. Мета: дослідити структуру та частоту супутньої ендокринної патології у хворих на цукровий діабет (ЦД) 2-го типу та її вплив на ефективність лікування. Матеріали та методи. У дослідженні взяли участь 2264 хворих на ЦД 2-го типу (1186 чоловіків та 1078 жінок), які протягом останніх п’яти років отримували медичну допомогу в умовах Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин. Досліджено частоту та структуру супутньої ендокринної патології у хворих на ЦД 2-го типу залежно від місця їх проживання, тривалості ЦД 2-го типу, індексу маси тіла (ІМТ), рівня глікованого гемоглобіну (HbА1с), медикаментозної тактики, наявності у хворого на ЦД 2-го типу інфаркту міокарда (ІМ), інсульту та синдрому діабетичної стопи (СДС). Результати. На частоту іншої ендокринної патології у хворих на ЦД 2-го типу не мають вірогідного впливу рівень HbА1с в осіб обох статей, наявність ІМ та інсульту у чоловіків, але мають суттєвий вплив територія проживання хворого, ІМТ та СДС у пацієнтів обох статей, помірний вплив — тривалість ЦД 2-го типу у хворих обох статей, ІМ та інсульт у жінок, на що слід зважати при веденні хворих на ЦД 2-го типу. Частота іншої ендокринної патології зростає при збільшенні ІМТ: у чоловіків — в 1,4 раза, у жінок — в 1,3 раза. Наявність у хворого на ЦД 2-го типу іншої ендокринної патології не справляє суттєвого впливу на ефективність лікування ЦД. Висновки. Потребує подальших наукових досліджень вивчення механізмів, які лежать в основі суттєво меншої частоти іншої ендокринної патології у хворих із СДС, суттєво більшої частоти іншої ендокринної патології у жінок, відсутності випадків дифузного зоба у жінок з ІМ та інсультом, поодинокі випадки — у чоловіків з ІМ та інсультом, а також більшої частоти первинного гіперпаратиреозу у хворих на ЦД 2-го типу з інфарктом міокарда.
Актуальность. Проблема распространенности коморбидной патологии среди пациентов приобретает в настоящее время все большую актуальность. В условиях коморбидности определенные заболевания имеют атипичное течение, повышается риск осложнений, усиливается проблема полипрагмазии, снижается приверженность пациентов к лечению. Цель: исследовать структуру и частоту сопутствующей эндокринной патологии у больных сахарным диабетом (СД) 2-го типа и ее влияние на эффективность лечения. Материалы и методы. В исследовании приняли участие 2264 больных СД 2-го типа (1186 мужчин и 1078 женщин), которые в течение последних пяти лет получали медицинскую помощь в условиях Украинского научно-практического центра эндокринной хирургии, трансплантации эндокринных органов и тканей. Исследованы частота и структура сопутствующей эндокринной патологии у больных СД 2-го типа в зависимости от их места проживания, продолжительности СД 2-го типа, индекса массы тела (ИМТ), уровня гликированного гемоглобина (HbА1с), медикаментозной тактики, наличия у больного СД 2-го типа инфаркта миокарда (ИМ), инсульта и синдрома диабетической стопы (СДС). Результаты. На частоту другой эндокринной патологии у больных СД 2-го типа существенно не влияют уровень HbА1с у лиц обоих полов, наличие ИМ и инсульта у мужчин, но имеют существенное влияние территория проживания больного, ИМТ и СДС у пациентов обоих полов, умеренное влияние — продолжительность СД 2-го типа у больных обоих полов, ИМ и инсульт у женщин, что требует внимания при ведении больных СД 2-го типа. Частота другой эндокринной патологии возрастает при увеличении ИМТ: у мужчин — в 1,4 раза, у женщин — в 1,3 раза. Наличие у больного СД 2-го типа другой эндокринной патологии не оказывает существенного влияния на эффективность лечения СД. Выводы. Необходимы дальнейшие научные исследования механизмов, лежащих в основе существенно меньшей частоты другой эндокринной патологии у больных с СДС, существенно большей частоты другой эндокринной патологии у женщин, отсутствия случаев диффузного зоба у женщин с ИМ и инсультом, единичные случаи — у мужчин с ИМ и инсультом, а также повышенной частоты первичного гиперпаратиреоза у больных СД 2-го типа с инфарктом миокарда.
Background. The problem of the prevalence of comorbid pathology among patients is becoming increasingly relevant. In comorbidity, certain diseases become atypical with increased risk of complications and the problem of polypragmasia, and patients’ adherence to treatment decreases. The purpose was to study the structure and frequency of concomitant endocrine pathology in patients with type 2 diabetes mellitus (DM) and its impact on treatment effectiveness. Materials and methods. The study involved 2,264 patients with type 2 DM (1,186 men and 1,078 women) who have received medical care at the Ukrainian Research and Practical Center of Endocrine Surgery, Transplantation of Endocrine Organs and Tissues for the last 5 years. We have studied the frequency and structure of concomitant endocrine pathology in patients with type 2 DM, depending on the place of their residence, duration of type 2 DM, body mass index, the level of glycated hemoglobin (HbA1c), medical approaches, the presence of myocardial infarction (MI), stroke and diabetic foot syndrome. Results. HbA1c level in patients of both sexes, MI and stroke in men do not have a significant effect on the frequency of other endocrine pathology in patients with type 2 DM; on the contrary, area of residence, body mass index and diabetic foot syndrome in patients of both sexes have a significant effect, and duration of type 2 DM in patients of both sexes, MI and stroke in women have a moderate influence, which requires consideration when managing patients with type 2 DM. The incidence of other endocrine pathology grows with increasing BMI: in men — by 1.4 times, in women — by 1.3 times. The presence of another endocrine pathology in type 2 DM patients does not have a significant impact on the effectiveness of DM treatment. Conclusions. Further researches are needed to study the mechanisms underlying the significantly lower incidence of other endocrine pathology in patients with diabetic foot syndrome, the significantly higher incidence of other endocrine pathology in women, the absence of diffuse goiter in women with MI and stroke, isolated cases in men with MI and stroke, as well as a higher incidence of primary hyperparathyroidism in patients with type 2 DM and MI.
цукровий діабет 2-го типу; коморбідність; вузловий зоб; гіперпаратиреоз; гіпотиреоз; автоімунний тиреоїдит; соціальні фактори
сахарный диабет 2-го типа; коморбидность; узловой зоб; гиперпаратиреоз; гипотиреоз; аутоиммунный тиреоидит; социальные факторы
type 2 diabetes mellitus; comorbidity; nodular goiter; hyperparathyroidism; hypothyroidism; autoimmune thyroiditis; social factors
Вступ
Явище коморбідності розглядається як одночасна наявність у людини двох і більше захворювань, взаємопов’язаних за механізмами патогенезу, що мають перебіг у той же момент або є ускладненням перебігу основного захворювання чи його лікування [1]. Проблема поширеності коморбідної патології серед пацієнтів набуває нині все більшої актуальності. За умов коморбідності певні захворювання мають атиповий перебіг, підвищується ризик ускладнень, посилюється проблема поліпрагмазії, знижується прихильність пацієнтів до лікування. В кінцевому підсумку це призводить до виникнення складнощів у процесі встановлення діагнозу і надання допомоги таким пацієнтам. Особливої значимості ця проблема набуває в первинній ланці охорони здоров’я через переважання пацієнтів похилого віку. У таких людей, зазвичай, відзначається особливо високий рівень коморбідності [2, 3].
В рамках коморбідності цукровий діабет (ЦД) 2-го типу залишається одним з найважливіших неінфекційних захворювань, зважаючи на різноманітність супутньої патології у таких пацієнтів, а також неухильне зростання числа хворих [4]. Згідно з прогнозом Міжнародної діабетичної федерації, при збереженні нинішніх темпів приросту захворюваності число людей з ЦД до 2040 року перевищить 642 мільйони [5], що пов’язують зі збільшенням віку населення, процесами урбанізації, гіподинамією, неправильним харчуванням та іншими факторами ризику. Наявність інсулінорезистентності значно перевищує поширеність ЦД [6], що призводить до виражених порушень метаболізму з можливим подальшим розвитком ЦД 2-го типу, артеріальної гіпертензії (АГ), атеросклерозу й інших захворювань [7].
Вивчення структури супутньої патології у пацієнтів з ЦД 2-го типу має велике значення. Відомості про поширеність у людей різної статі і віку патології певної системи й окремих нозологічних форм можуть сприяти вдосконаленню постановки діагнозу та раціональному вибору терапії.
Мета: дослідити структуру та частоту супутньої ендокринної патології у хворих на цукровий діабет 2-го типу та її вплив на ефективність лікування.
Матеріали та методи
У дослідженні взяли участь 2264 хворих на ЦД 2-го типу (1186 чоловіків та 1078 жінок), які протягом останніх п’яти років отримували медичну допомогу в умовах Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин Міністерства охорони здоров’я України. Досліджено частоту та структуру супутньої ендокринної патології у хворих на ЦД 2-го типу залежно від території (Центральна, Північна, Південна, Західна, Східна Україна, місто Київ, території військового конфлікту) та місця проживання хворих (сільська місцевість, місто), тривалості ЦД 2-го типу, індексу маси тіла (ІМТ), рівня глікованого гемоглобіну (HbА1с), медикаментозної тактики, наявності у хворого на ЦД 2-го типу інфаркту міокарда (ІМ), інсульту та синдрому діабетичної стопи (СДС). Медичні та соціальні фактори вивчалися з використанням порівняльного аналізу отриманих даних.
Дослідження проведене в рамках планової НДР і затверджене комісією з етики Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України (протокол № 2 від 14.03.2019 р.). Статистична обробка отриманих даних здійснювалась із застосуванням програми Statistika 10.0 (StatSoft).
Результати
Встановлено, що частота супутньої ендокринної патології (табл. 1) однакова у хворих на ЦД 2-го типу з ІМ та інсультом (44,57 і 45,45 % відповідно) та без цих ускладнень (45,42 і 45,3 % відповідно), а у хворих з СДС в 1,6 раза менша, ніж у хворих без СДС (31,91 проти 51,25 % відповідно).
При цьому частота супутньої ендокринної патології (табл. 2) у хворих при поєднанні ІМ та інсульту (40,0 %) менше, ніж у всіх хворих на ІМ та інсульт (44,57 та 45,45 % відповідно); у хворих при поєднанні ІМ та СДС (33,85 %) — в 1,3 раза менше, ніж у всіх хворих на ІМ, та помірно більше, ніж в усіх хворих із СДС (31,91 %), а цей показник у хворих при поєднанні інсульту та СДС (30,23 %) — в 1,5 раза менше, ніж в усіх хворих на інсульт, та помірно менше, ніж в усіх хворих із СДС.
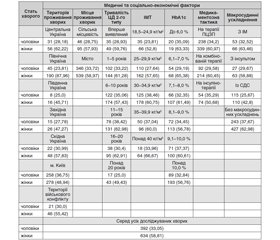
Встановлено суттєву різницю в частоті іншої ендокринної патології у чоловіків та жінок залежно від медичних та соціально-економічних факторів (табл. 3). Так, частота супутньої ендокринної патології у чоловіків (33,05 % серед усіх досліджуваних чоловіків) однакова серед хворих із міст (33,72 %), із тривалістю ЦД 2-го типу 1–5 років (33,22 %), ІМТ понад 40 кг/м2 (33,96 %), HbА1с — 7,1–8,0; 8,1–9,0 та понад 10,0 % (32,35; 34,45 та 32,84 % відповідно), ІМ (32,52 %), на терапії пероральними цукрознижувальними препаратами (ПЦЗП) (34,2 %), більше у хворих із м. Київ (36,75 %), із тривалістю ЦД 2-го типу 6–10 і 11–15 років (35,06 та 38,42 % відповідно), ІМТ 30–34,9 кг/м2 та 35–39,9 кг/м2 (38,46 та 37,04 % відповідно), HbА1с до 6,0 та 9,1–10,0 % (35,09 та 37,37 % відповідно), без макросудинних ускладнень (37,675), на інсулінотерапії (35,29 % відповідно), але менше у хворих із Центральної, Північної, Південної, Західної та Східної України, територій військового конфлікту (28,18; 23,81; 25,0; 27,78; 30,99 та 30,0 % відповідно), сільської місцевості (28,75 %), із вперше виявленим ЦД 2-го типу (28,93 %), тривалістю ЦД 2-го типу 16–20 та понад 20 років (30,4 та 25,0 % відповідно), ІМТ 18,5–24,9 кг/м2 та 25–29,9 кг/м2 (23,81 та 27,64 % відповідно), HbА1с 6,1–7,0 % (29,19 %), інсультом та СДС (29,67 та 25,67 % відповідно), на комбінованій терапії (29,58 %).
Водночас частота супутньої ендокринної патології у жінок (58,81 % серед усіх досліджуваних жінок) була однаковою у хворих зі Східної України (57,83 %), міст та сільської місцевості (58,97 та 57,93 % відповідно), із вперше виявленим ЦД 2-го типу та тривалістю ЦД 2-го типу 6–10 років (59,76 та 57,43 % відповідно), ІМТ 25–24,9 кг/м2, 30–34,9 кг/м2 та 35–39,9 кг/м2 (57,65; 60,75 та 60,0 % відповідно), HbА1с 7,1–8,0; 8,1–9,0 та понад 10,0 % (61,49; 56,78 та 56,76 % відповідно), інсультом (58,88 %), на терапії пероральними гіпоглікемічними препаратами та комбінованій терапії (60,97 та 60,45 % відповідно), більше у хворих із Центральної та Північної України (62,22 та 87,96 % відповідно), із тривалістю ЦД 2-го типу 1–5, 11–15 та 16–20 років (61,28; 62,98 та 62,91 % відповідно), HbА1с до 6,0 та 6,1–7,0 % (63,33 та 65,38 % відповідно), ІМ та без макросудинних ускладнень (63,46 та 62,98 % відповідно), але менше у хворих із Південної та Західної України, м. Київ та територій військового конфлікту (45,71; 47,27; 48,94 та 55,42 % відповідно), із тривалістю ЦД 2-го типу понад 20 років (49,43 %), ІМТ 18,5–24,9 кг/м2 (52,8 %), СДС (42,8 %), на інсулінотерапії (50,68 %).
При цьому частка жінок із супутньою ендокринною патологією за всіма досліджуваними категоріями хворих перевищує показник у чоловіків (в 1,8 раза серед усіх досліджуваних хворих) з більшою різницею у хворих із Північної України (в 3,7 раза), Центральної України, з ІМТ 18,5–24,9 кг/м2, HbА1с 6,1–7,0 % (в 2,2 раза), вперше виявленим ЦД 2-го типу та ІМТ 25–29,9 кг/м2 (в 2,1 раза), сільської місцевості, із тривалістю ЦД 2-го типу понад 20 років, ІМТ понад 40 кг/м2, на комбінованій терапії та з інсультом (удвічі).
У хворих на ЦД 2-го типу у структурі супутньої ендокринної патології (табл. 4) на перший план виступає вузловий зоб з однаковими показниками у хворих на ІМ (60,98 %), інсульт (59,29 %) та без макросудинних ускладнень (без ІМ — 60,89 %, без інсульту — 61,06 %, без СДС — 59,32 %), з більшим показником у хворих із СДС (67,32 %). Друге місце посідає гіпотиреоз з майже однаковою частотою у хворих із макросудинними ускладненнями (з ІМ — 13,01 %, інсультом — 14,16 %, СДС — 14,01 %) та помірно більшими за них однаковими показниками без цих ускладнень (без ІМ — 15,2 %, без інсульту — 15,02 %, без СДС — 15,4 %).
При однаковій частоті автоімунного тиреоїдиту (АІТ) у хворих без макросудинних ускладнень (без ІМ — 8,34 %, без інсульту — 8,72 %, без СДС — 8,44 %) відзначаються помірно менші показники у хворих з ІМ та СДС (7,53 та 6,23 % відповідно) та в 2,5 раза менше, ніж у хворих без інсульту, показник у хворих з інсультом (3,54 %). Однакова частота захворювань щитоподібної залози (ЩЗ) у хворих на ІМ та інсульт (83,56 і 83,19 % відповідно) менше від однакових показників у хворих без цих ускладнень (без ІМ — 89,71 %, без інсульту — 89,57 %), а у хворих із СДС, навпаки, вище, ніж у хворих без СДС (92,61 проти 87,74 % відповідно). Частота первинного гіперпаратиреозу у хворих з інсультом та СДС (3,54 і 4,28 % відповідно) помірно менше від однакових показників у хворих без інсульту та СДС (4,77 та 4,84 % відповідно), а частота такої патології у хворих із ІМ в 2,3 раза більше, ніж у хворих без ІМ (8,9 та 3,89 % відповідно).
Водночас у структурі супутньої ендокринної патології (табл. 5) у чоловіків на перший план виступає вузловий зоб з більшими показниками у хворих з інсультом та СДС та меншим показником у хворих без макросудинних ускладнень (з ІМ — 65,63 %, інсультом — 74,19 %, із СДС — 72,0 %, без макросудинних ускладнень — 59,36 %). Друге місце посідає гіпотиреоз, однакова частка якого у хворих із СДС та без макросудинних ускладнень (12,0 та 12,01 % відповідно) перевищує однакові показники у хворих на ІМ та інсульт (9,38 та 9,68 % відповідно).
Частка первинного гіперпаратиреозу у хворих на ІМ та без макросудинних ускладнень (10,94 та 7,77 % відповідно) суттєво перевищує показники у хворих з інсультом та СДС (3,23 та 2,4 % відповідно), а частка дифузного зоба у хворих із СДС та без макросудинних ускладнень (6,4 та 7,77 % відповідно) — показники у хворих на ІМ та інсульт (1,56 та 3,23 % відповідно).
Зареєстровано однакову частку АІТ у структурі ендокринної патології у хворих з ІМ, СДС та без макросудинних ускладнень (4,69; 4,0 та 4,95 % відповідно) на фоні жодного випадку захворювання у хворих на інсульт. Захворювання ЩЗ діагностовано у понад 80 % досліджуваних хворих з більшим показником у хворих із СДС (з ІМ — 84,38 %, інсультом — 93,55 %, СДС — 96,0 %, без макросудинних ускладнень — 80,57 %).
У структурі супутньої ендокринної патології у жінок на перший план виступає вузловий зоб з більшими та однаковими показниками у хворих з ІМ та СДС (62,82 та 62,88 % відповідно) на фоні меншого показника у хворих на інсульт (53,66 %). Друге місце посідає гіпотиреоз з однаковою частотою захворювання по усіх групах (з ІМ — 15,85 %, інсультом — 15,85 %, СДС — 15,91 %, без макросудинних ускладнень — 16,79 %). Однакова та більша частка АІТ у хворих на ІМ та без макросудинних ускладнень (9,76 та 10,07 % відповідно) вдвічі перевищує показник у хворих на інсульт (4,88 %) та помірно вище від показника у хворих із СДС (8,33 %). Зареєстровано поодинокі випадки дифузного зоба у хворих із СДС та без макросудинних ускладнень (1,52 та 0,7 % відповідно) на відміну від жодного випадку у хворих на ІМ та інсульт. Захворювання ЩЗ діагностовано у понад 80 % досліджуваних хворих з більшими та однаковими показниками у хворих з СДС та без макросудинних ускладнень (з ІМ — 82,93 %, інсультом — 81,25 %, СДС — 89,4 %, без макросудинних ускладнень — 89,55 %). Частка первинного гіперпаратиреозу у хворих з ІМ та СДС (7,32 та 6,06 % відповідно) вдвічі вище, ніж у хворих на інсульт та без макросудинних ускладнень (3,66 та 3,2 % відповідно).
Обговорення
Згідно з проведеним дослідженням, діагностування у хворого на ЦД 2-го типу супутньої ендокринної патології не вплинуло на ефективність лікування ЦД 2-го типу. Про це свідчить відсутність вірогідних відмінностей HbА1с, за винятком більшого HbА1с у хворих без інсульту (9,09 ± 2,06 % проти 9,05 ± 2,06 % загалом у хворих без інсульту), у всіх досліджуваних жінок (9,21 ± 2,05 % проти 8,87 ± 1,99 % у всіх досліджуваних чоловіків), у чоловіків на комбінованій терапії (9,54 ± 1,91 % проти 8,87 ± 1,99 % у всіх досліджуваних чоловіків та 8,58 ± 2,0 % у чоловіків на комбінованій терапії). У той же час спостерігався менший показник HbА1с у жінок на терапії ПЦЗП (8,8 ± 1,94 % проти 9,21 ± 2,05 % в усіх досліджуваних жінок, 9,83 ± 1,97 % у жінок на комбінованій терапії та 9,95 ± 2,03 % у жінок на інсулінотерапії), у всіх досліджуваних жінок (9,21 ± 2,05 % проти вірогідно однакових показників у жінок на комбінованій терапії та інсулінотерапії — 9,83 ± 1,97 % та 9,95 ± 2,03 % відповідно).
Відомо, що в загальній структурі коморбідності у пацієнтів із ЦД 2-го типу переважають захворювання центральної і периферичної нервової системи, серцево-судинної та сечостатевої системи, в структурі коморбідної патології у чоловіків переважає патологія серцево-судинної системи; у жінок — патологія нервової системи, а також велика частка патології ендокринної системи, виявленої у чоловіків [8]; з віком у чоловіків і жінок зберігається загальна структура коморбідних патологій, причому у чоловіків старше 60 років на перший план також виходить патологія нервової системи [9].
Зі збільшенням тривалості життя людини змінилася і структура сучасної патології, коли лікарям все частіше доводиться займатися питаннями лікування не одного, а відразу декількох захворювань, і термін «коморбідність» увійшов у медичну практику [10–12]. Проблема діагностики та лікування коморбідної патології визначена Всесвітньою організацією охорони здоров’я як один із пріоритетних наукових напрямів другого десятиліття XXI століття [13].
З огляду на системність ураження і множинність залучення різних органів у патологічний процес, слід розглядати ЦД як коморбідне захворювання [14]. Серед причин збільшення коморбідності виділяють модифіковані (сформовані стереотипи харчування і поведінки, шкідливі звички, недотримання рекомендацій лікарів, неправильна мотивація пацієнтів) і немодифіковані (накопичення генетичних дефектів, старіння населення, техногенний характер цивілізації, екологічні та соціальні чинники) [15]. Загальноприйнятої класифікації коморбідних захворювань немає, однак більшість фахівців, які проводять дослідження в цій галузі, виділяють такі види коморбідності: причинну (викликану паралельним ураженням різних органів і систем, що обумовлено єдиним патологічним агентом), ускладнену (наслідок основного захворювання і його дестабілізації, проявляється у вигляді ураження органів-мішеней), неуточнену (наявність єдиних патогенетичних механізмів розвитку захворювань, що становлять цю комбінацію, але потребують проведення низки досліджень для підтвердження гіпотези), ятрогенну [16]. Тому вивчення структури супутньої патології у пацієнтів з ЦД 2-го типу має велике значення, адже відомості про поширеність патології певної системи й окремих нозологічних форм можуть сприяти вдосконаленню постановки діагнозу та раціональному лікуванню.
Висновки
1. Частота іншої ендокринної патології у хворих на цукровий діабет 2-го типу має суттєві відмінності залежно від статі хворого, території та місця проживання хворого, тривалості ЦД 2-го типу, ІМТ, HbА1с, макросудинних ускладнень та медикаментозної тактики.
2. На частоту іншої ендокринної патології у хворих на ЦД 2-го типу не мають вірогідного впливу місце проживання та рівень HbА1с у хворих обох статей, наявність ІМ та інсульту у чоловіків. Істотний вплив справляють: територія проживання хворого, ІМТ та СДС у хворих обох статей, помірний вплив — тривалість ЦД 2-го типу у хворих обох статей, ІМ та інсульт у жінок, на що слід зважати при веденні хворих на ЦД 2-го типу.
3. Частота іншої ендокринної патології зростає при збільшенні ІМТ: у чоловіків — в 1,4 раза, у жінок — в 1,3 раза.
4. Діагностування у хворого на ЦД 2-го типу іншої ендокринної патології не має суттєвого впливу на ефективність лікування ЦД.
5. Потребує подальших наукових досліджень вивчення механізмів, які лежать в основі суттєво меншої частоти іншої ендокринної патології у хворих із СДС, суттєво більшої частоти іншої ендокринної патології у жінок, відсутності випадків дифузного зоба у жінок з ІМ та інсультом, поодинокі випадки — у чоловіків з ІМ та інсультом, а також більшої частоти первинного гіперпаратиреозу у хворих на ЦД 2-го типу з інфарктом міокарда.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.

/549-1.jpg)
/550-1.jpg)
/551-1.jpg)
/552-1.jpg)