Журнал «Актуальная инфектология» Том 7, №5-6, 2019
Вернуться к номеру
Порівняльний аналіз показників системи імунітету у хворих на інфекційні хвороби системи дихання
Авторы: Ракша-Слюсарева О.А. (1), Трихліб В.І. (2), Слюсарев О.А. (1), Тарасова І.А. (3), Алєксєєнко В.В. (3)
1 - Донецький національний медичний університет МОЗ України, м. Лиман, Україна
2 - Українська військово-медична академія, м. Київ, Україна
3 - ДУ «Інститут епідеміології та інфекційних хвороб ім. Л.В. Громашевського НАМН України», м. Київ, Україна
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
У статті наведені дані про актуальність гострих респіраторних захворювань, пневмоній у військовослужбовців. Подані результати вивчення стану імунної системи у військовослужбовців під час проведення АТО, пацієнтів із гострими респіраторними захворюваннями й атиповою пневмонією. Дослідження показали, що в пацієнтів з атиповою пневмонією порівняно з пацієнтами з гострими респіраторними захворюваннями в перші дні захворювання реєструється більш значний вміст лейкоцитів за рахунок нейтрофілоцитів, серед яких збільшується вміст молодих клітин (метамієлоцити та стрижнево-ядерні нейтрофілоцити). У 100 % пацієнтів спостерігається збій імунної системи за вмістом молодих та атипових лімфоцитів. Отримані результати можуть бути використані як додатковий критерій диференціальної діагностики гострих респіраторних захворювань та атипової пневмонії в перші дні захворювання.
В статье приведены данные об актуальности острых респираторных заболеваний, пневмоний у военнослужащих. Представлены результаты изучения состояния иммунной системы у военнослужащих при проведении АТО, пациентов с острыми респираторными заболеваниями и атипичной пневмонией. Исследования показали, что у пациентов с атипичной пневмонией по сравнению с пациентами с острыми респираторными заболеваниями в первые дни заболевания регистрируется более значительное содержание лейкоцитов за счет нейтрофилоцитов, среди которых увеличивается содержание молодых клеток (метамиелоциты и стержнево-ядерные нейтрофилоциты). У 100 % пациентов наблюдается сбой иммунной системы по содержанию молодых и атипичных лимфоцитов. Полученные результаты могут быть использованы как дополнительный критерий дифференциальной диагностики острых респираторных заболеваний и атипичной пневмонии в первые дни заболевания.
The article provides data on the relevance of acute respiratory diseases and pneumonia among militaries. The purpose of this work was to study the status of the immune system in military personnel during anti-terrorist operation, patients with acute respiratory diseases and atypical pneumonia. Studies have shown that in the first days of the disease, patients with atypical pneumonia compared to those with acute respiratory diseases have higher content of leukocytes due to neutrophil granulocytes, among which the frequency of detection and content of young cells (metamyelocytes and band neutrophils) is increasing. In 100 % of patients, there is a failure of the immune system in terms of the content of young and atypical lymphocytes. The obtained results can be used as an additional criterion for the differential diagnosis of acute respiratory diseases and atypical pneumonia in the first days of the disease.
гострі респіраторні захворювання; пневмонія; військовослужбовці; імунна система
острые респираторные заболевания; пневмония; военнослужащие; иммунная система
acute respiratory diseases; pneumonia; militaries; immune system
Вступ
Гострі респіраторні захворювання (ГРЗ) та грип належать до найбільш поширених інфекційних захворювань як серед цивільного населення, так і військовослужбовців [1, 2]. Показники захворюваності серед дітей вищі, ніж серед дорослих, у 2–3,5 раза. У середньому дорослі хворіють на ГРЗ 2–3 рази на рік, а діти — до 6–10 разів на рік. Діти з організованих колективів можуть формувати одну з основних груп ризику в певній місцевості, населеному пункті [3, 4].
У військовослужбовців рівні захворюваності на ГРЗ щорічно перевищують всю іншу інфекційну захворюваність, а їх частка в загальній структурі інфекційної захворюваності сягає 90–95 % [5–8]. Під час епідемічних спалахів грипу та інших ГРЗ хворіє до 30 % і більше військовослужбовців від числа особового складу у військовій частині. Актуальність грипу та інших гострих респіраторних захворювань для військовослужбовців обумовлена не тільки рівнем захворюваності, а й можливістю тяжкого перебігу хвороби, розвитком різноманітних ускладнень (пневмонія, синусити, міокардити, менінгіти та ін.), розвитком летальних випадків від них, відсутністю чи недостатньою ефективністю засобів етіотропної терапії, імуно- й екстреної профілактики.
Відомо, що після перенесених респіраторних захворювань можуть розвиватись вторинні імунодефіцити. Повторні випадки захворювання на респіраторні інфекції сприяють затяжному, рецидивуючому і хронічному перебігу цих захворювань, і вони є причиною хронічної бронхолегеневої патології, хронічних тонзилітів, гайморитів, отитів, а також сприяють виникненню інфекційно-алергічної патології, захворювань нирок, пов’язаних із патологією респіраторного тракту (гломерулонефрит) і серцево-судинної системи (ревматизм тощо) [9, 10]. Цьому також може сприяти і герпетична інфекція, що активується на тлі перенесеного ГРЗ або сама може стати етіологічним фактором проявів ГРЗ [11]. Вторинні імунодефіцити в дітей (переважно в ранньому віці) зустрічаються частіше, ніж первинні (від 10 до 20 % у дітей до 3 років), і маніфестують у вигляді повторних та частих ГРЗ [12].
Мета дослідження: визначити особливості та відмінності зрушень у системі імунітету військовослужбовців під час АТО, хворих на гострі респіраторні захворювання та атипову пневмонію, для встановлення додаткових критеріїв ранньої діагностики й адекватного лікування.
Матеріали та методи
Досліджено та проаналізовано лейкограми крові 149 осіб мобілізованих та військовослужбовців за контрактом під час АТО, хворих на гострі респіраторні захворювання, — 84 особи та пневмонії (ПН) — 65 осіб. Вміст лейкоцитів периферичної крові та відносний вміст елементів лейкограми периферичної крові визначали за допомогою звичайних методів [13, 14]. Отримані результати виражали в абсолютних числах (Г в 1 л) та порівнювали з даними норми для умовно здорового населення (УЗН) [13–16]. При значенні вмісту нейтрофілів нижче 1,9 Г в 1 л, а лімфоцитів — 1,6 Г в 1 л реєстрували недостатність відповідної ланки імунної системи. Аналізували цитоморфологічні зміни гемограми крові за кількістю клітинних розпадів, розпадів лімфоцитів (розпади Боткіна — Гумпрехта), вмістом гігантських тромбоцитів, як ознаки порушення процесів синтезу білка чи підвищення перекисного окислення ліпідів, вмістом окремих цитоморфологічних змін пулів лімфоцитів щодо загального вмісту лімфоцитів [13–17]. При вивченні цитоморфологічних змін клітин лімфоцитів брали до уваги вміст клітин із розривами цитоплазматичної та ядерної мембрани, кількість клітин у вигляді ручки дзеркала, молодих форм, витягнутих, веретеноподібних, ріддерівських, фестончастих, клітин із бобоподібним ядром і ядром у вигляді сухого листа. При аналізі цитоморфологічних змін лімфоцитів та клітинних розпадів і тіней Боткіна — Гумпрехта враховували їх кількість на 100 клітин. Отримані результати виражали у відсотках (%) та порівнювали з даними норми для УЗН [14–18]. Приховану недостатність системи імунітету за показниками функціонально здатних й атипових лімфоцитів визначали за методом О.А. Ракші-Слюсаревої та співавт. [19]. Отримані результати були опрацьовані за допомогою методів варіаційної статистики з використанням програми Statistics Windows, версія 1, та пакета відповідних програм вимірів.
Результати та їх обговорення
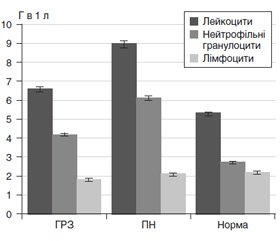
На рис. 1–3 наведені дані щодо результатів дослідження лейкограми крові у військовослужбовців під час АТО, хворих на ГРЗ, ПН.
Як видно з рис. 1, вміст лейкоцитів периферичної крові в досліджуваних групах хворих перевищував такий у групі умовно здорового населення. Вміст лейкоцитів периферичної крові військово–службовців під час АТО, хворих на ГРЗ (АТО ГРЗ), становив 6,60 ± 0,98 Г в 1 л й мав лише тенденцію до збільшення порівняно з показниками умовно здорового населення — 5,3 ± 0,1 Г в 1 л (Р > 0,05).
У військовослужбовців під час АТО, хворих на ПН (АТО ПН), вміст лейкоцитів значно перевищував показники УЗН й становив відповідно 9,00 ± 0,15 Г в 1 л при Р > 0,05. Збільшення вмісту лейкоцитів у хворих всіх груп відбувалось, як правило, за рахунок нейтрофільних гранулоцитів.
Проведені дослідження дали можливість встановити значну активацію мієлоцитарного паростка крові, особливо щодо нейтрофільних гранулоцитів, яка мала свої відмінності в різних досліджуваних групах крові, що може бути використано як додатковий показник для диференціальної діагностики захворювань у перші дні хвороби. Так, вміст суми нейтрофільних гранулоцитів у хворих значно перевищував такий в УЗН. Вміст нейтрофільних гранулоцитів у групі АТО ПН становив 6,13 ± 0,84 Г в 1 л, що значно перевищував такий у хворих АТО ГРЗ — 4,15 ± 0,92 Г в 1 л. При цьому вірогідні відмінності між цими показниками були відсутні (Р > 0,05).
Вміст сегментоядерних нейтрофілів в АТО ГРЗ збільшувався в середньому до верхньої межі УЗН (3,98 Г в 1 л) й становив 3,31 ± 0,07 Г в 1 л. В АТО ПН вміст цих клітин збільшувався значно й становив відповідно 4,470 ± 0,029 Г в 1 л, перевищуючи показники УЗН (2,62 Г в 1 л) майже у 2 рази.
На рис. 2 наведено дані щодо вмісту в периферичній крові хворих військовослужбовців під час АТО, які входили в досліджувані групи, метамієлоцитів, паличкоядерних нейтрофілів та еозинофілів.
Як видно з наведених даних на рис. 2, найбільший вміст паличкоядерних нейтрофілів реєструвався в групі хворих АТО ПН — 1,010 ± 0,067 Г в 1 л при нормі 0,12 ± 0,01 Г в 1 л й був вірогідно вищим порівняно з групою УЗН (Р < 0,05). В АТО ГРЗ вміст паличко–ядерних нейтрофілів (0,65 ± 0,14 Г в 1 л) також вірогідно переважав показники УЗН, але був значно нижчим за такі в АТО ПН (Р < 0,05). Тобто вміст нейтрофілів в АТО ПН може мати прогностичне та діагностичне значення. У третини хворих АТО ПН у периферичній крові були зареєстровані мієлоцити, вміст яких був незначним і становив 0,080 ± 0,008 Г в 1 л. Мієлоцити не реєструвались в осіб із групи УЗН, хворих АТО ГРЗ. Метамієлоцити були зареєстровані у всіх групах хворих і не виявлялись в УЗН. Частота виявлення метамієлоцитів у групах АТО ГРЗ, АТО ПН становила відповідно 27 та 50 %. Вміст метамієлоцитів серед обстежених груп був найбільшим в АТО ПН й становив 0,080 ± 0,008 Г в 1 л. Вміст метамієлоцитів у АТО ГРЗ становив 0,010 ± 0,006 Г в 1 л і був вірогідно вищим порівняно з АТО ПН (Р < 0,05).
Частота реєстрації підвищеного вмісту еозинофілів периферичної крові хворих військовослужбовців значно відрізнялась і становила: в АТО ГРЗ — 9 %, АТО ПН — 33 %. Вміст еозинофільних гранулоцитів в АТО ГРЗ становив 0,14 ± 0,06 Г в 1 л, а в АТО ПН — 0,19 ± 0,09 Г в 1 л при нормі 0,08 ± 0,01 Г в 1 л. Різниця у вмісті еозинофільних гранулоцитів між групами хворих та УЗН була невірогідною (Р > 0,05).
На рис. 3 наведено дані щодо вмісту в досліджуваних групах АТО та УЗН моноцитів й природних кілерів.
Як видно з даних, наведених на рис. 3, вміст моноцитів у всіх групах досліджуваних хворих був значно й вірогідно більшим від показники УЗН (0,15 ± 0,01 Г в 1 л). Кількість моноцитів, що перевищували показники норми в АТО ГРЗ, становила 100 %, в АТО ПН — 83 %. Вміст моноцитів в АТО ПН становив 0,80 ± 0,19 Г в 1 л, а у хворих АТО ГРЗ — 0,69 ± 0,10 Г в 1 л. Незважаючи на значні розбіжності у вмісті моноцитів в окремих групах АТО, вірогідної різниці між ними не було (P > 0,05).
Частота виявлення природних кілерів не відрізнялася в обстежених груп хворих й коливалась у межах 16–19 %. Вміст природних кілерів в АТО ГРЗ та АТО ПН у середньому становив 0,015 ± 0,010 Г в 1 л та 0,013 ± 0,010 Г в 1 л.
Вміст лімфоцитів у 20 % АТО ГРЗ був нижчим за межі норми (1,6 Г в 1 л) і становив у середньому 1,82 ± 0,02 Г в 1 л та мав тенденцію до зниження порівняно із середніми показниками норми — 2,20 ± 0,08 Г в 1 л. У 68 % АТО ПН реєстрували зниження, а в 10 % — підвищення вмісту лімфоцитів. Середні показники вмісту лімфоцитів в АТО ПН становили 2,10 ± 0,72 Г в 1 л. Використовуючи метод визначення прихованої недостатності імунітету (Ракша-Слюсарева О.А. та співавт., 2016), ми проаналізували показники стану клітинного імунітету за вмістом сукупності всіх лімфоцитів та їх вмістом, за виключенням незрілих та атипових лімфоцитів.
На рис. 4 наведено дані щодо визначення недостатності системи імунітету груп АТО ГРЗ та АТО ПН за вмістом лімфоцитів при використанні звичайного методу підрахунку вмісту лімфоцитів і способом визначення прихованої недостатності лімфоцитів (Ракша-Слюсарева О.А. та співавт., 2016).
Як видно з наведених даних, при визначенні звичайним методом частота недостатності системи імунітету в АТО ГРЗ та АТО ПН була неоднаковою. Найбільш часто вона реєструвалась в АТО ПН — 66,7 ± 7,9 %, а найменш часто — в АТО ГРЗ — 30,0 ± 4,5 %. Установлені відмінності в показниках частоти виявлення недостатності системи імунітету в АТО ГРЗ і АТО ПН (Р > 0,05).
При визначенні прихованої недостатності системи імунітету було встановлено, що в АТО ГРЗ, АТО ПН додатково існує не визначена звичайними методами недостатність вмісту лімфоцитів. Так, у 60,0 ± 4,4 % АТО ГРЗ була додатково встановлена недостатність системи імунітету, що в сумі із показниками недостатності становила 90 %. Серед АТО ПН були додатково виявлені 33,3 ± 9,4 % осіб із прихованою недостатністю системи імунітету за показниками вмісту атипових лімфоцитів, що в сумі з показниками визначення їх вмісту за звичайним методом свідчило про те, що у всіх АТО ПН в перші дні захворювання наявне порушення імунного стану за рахунок недостатності вмісту лімфоцитів.
Таким чином, установлено, що в АТО ГРЗ та АТО ПН наявні характерні зрушення в системі імунітету за показниками периферичної крові.
Проведені дослідження показали, що в АТО ПН порівняно з АТО ГРЗ у перші дні хвороби реєструється більш значний вміст лейкоцитів за рахунок нейтрофілоцитів, серед яких збільшується вміст молодих клітин — метамієлоцитів і паличкоядерних нейтрофілів, при цьому в 100 % хворих виявляється недостатність системи імунітету за показником вмісту молодих та атипових лімфоцитів.
Висновки
Отримані результати щодо особливостей імунного стану в АТО ГРЗ та АТО ПН можуть бути використаними як додатковий критерій для диференціальної діагностики гострих респіраторних захворювань й атипової пневмонії в перші дні захворювання.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
1. Zheng Jie Marc Ho, Yi Fu Jeff Hwang, Jian Ming Vernon Lee. Emerging and re-emerging infectious diseases: challenges and opportunities for militaries. Mil. Med. Res. 2014. Vol. 1. P. 21.
2. Heo J.Y., Choe K.W., Kim H.K., Shim Y.S., Kim S.J., Lee J.E. A Clinical Study on Acute Viral Lower Respiratory Tract Infection by in a Korean Military Hospital. Режим доступу: https://idsa.confex.com/idsa/2013/webprogram/Paper41771.html. Назва з екрану.
3. Ананьева О.В. Сезонные заболевания. Зима. Режим доступу: http://www.e-reading.club/bookreader.php/87035/Anan’eva_-_Sezonnye_zabolevaniya._Zima. html. — Назва з екрану.
4. Учайкин В.Ф. Диагностика, лечение и профилактика гриппа и острых респираторных заболеваний у детей: Пособие для врачей. М., 2001. 16 с.
5. Бондаренко А.Л., Тихомолова Е.Г., Савиных М.В., Савиных Н.А. и др. Особенности клинического течения гриппа в эпидемический сезон 2009–2010 гг. в Кировской области. Вятский медицинский вестник. 2012. № 4. С. 3-5.
6. Кареткина Г.Н. Острые респираторные вирусные инфекции: принципы и практика лечения и профилактики. Поликлиника. 2014. № 5(1). С. 86-90.
7. Савенкова М.С., Савенков М.Л., Афанасьева А.А., Абрамова Н.А. Возможности противовирусной и иммуномодулирующей терапии в лечении гриппа, ОРВИ, герпес-вирусных инфекций. Пульмонология. 2014. № 5. С. 83-93.
8. Сисин Е.И. Возбудители острых респираторных вирусных инфекций, гриппа. Сестринское дело. 2014. № 2. С. 45-48.
9. Гаращенко М.В. Новые технологии в медикаментозной профилактике острых респираторных заболеваний у детей школьного возраста в условиях мегаполиса: Автореф. дис... канд. мед. наук: спец. 14.00.09. Гаращенко Марина Валерьевна; Госуд. мед. универс. Федерального агентства по здравоохранению и социальному развитию. М., 2007. 76 с.
10. Шамшева О.В., Бойцов В.П. Опыт применения различных курсов препарата инозин пранобекс в терапии ОРВИ и гриппа у детей. Лечащий врач. 2013. № 8. С. 92-94.
11. Бокова А.Г. Герпетические инфекции как ведущий фактор формирования вторичных иммунодефицитов в детском возрасте. Эпидемиология и инфекционные болезни. 2007. № 6. С. 34-38.
12. Учайкин В.Ф., Таточенко В.К., Гаращенко Т.И. Детские инфекции. Детские инфекции. 2005. Т. 5. № 1. С. 65-67.
13. Руководство к практическим занятиям по клинической лабораторной диагностике. Под ред. М.А. Базарновой, В.Т. Морозовой. К.: Вища школа, 1988. 318 с.
14. Справочник по клиническим лабораторным методам исследования. Под ред. Е.А. Кост. М.: Медицина, 1975. 383 с.
15. Ракша-Слюсарева О.А., Слюсарев О.А. Екоімунологічні особливості умовно здорових мешканців Донецького регіону в динаміці моніторингу після аварії на ЧАЕС. Донецький вісник Наукового товариства ім. Шевченка. 2006. Т. 14. С. 102-112.
16. Руководство по гематологии. Под ред. А.И. Воробьева. М.: Медицина, 1985. Т. 1. С. 58.
17. Нагорная Н.В., Ракша-Слюсарева Е.А., Дмитрук В.И. Цитоморфологические показатели крови, как отражение системы детоксикации организма у детей с нейроциркуляторной дистонией. Актуальнi питання фармацевтичної та медичноi науки та профілактики: Збiрник наукових статей. Запорiжжя: Видавництво ЗДМУ, 1999. Вип. V. С. 161-164.
18. Зак К.П., Киндзельский Л.П., Бутенко А.К. Большие гранулосодержащие лимфоциты в патологии. Киев: Наукова думка, 1992. 164 с.
19. Ракша-Слюсарева O.A., Слюсарев O.A., Слюсарева М.О., Тарасова І.А., Самарін Д.В., Юхименко О.О. Спосіб виявлення прихованої недостатності системи імунітету. Патент на корисну модель. № 104446 Україна, МПК G01N33/50; Заявка U201508539 від 02.09.2015; Опубл. 25.01.2016. Бюл. № 2.

/260-1.jpg)
/261-1.jpg)