Журнал «Медицина неотложных состояний» №7(94), 2018
Вернуться к номеру
Роль недиференційованої дисплазії сполучної тканини у розвитку артеріальної гіпертензії у хворих на цукровий діабет 2-го типу
Авторы: Шерстюк Л.Л.
Харківський національний університет ім. В.Н. Каразіна, м. Харків, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
У статті наведено результати дослідження частоти та структури артеріальної гіпертензії (АГ) у хворих на цукровий діабет (ЦД) 2-го типу залежно від наявності недиференційованої дисплазії сполучної тканини (НДСТ). Встановлено, що у хворих з ознаками НДСТ спостерігається більш тяжкий перебіг ЦД з тенденцією до збільшення рівня глікованого гемоглобіну, більш частим розвитком діабетичної нефропатії з мікроальбумінурією та зі зниженням швидкості клубочкової фільтрації, а також з тенденцію до збільшення частоти діабетичної нейропатії та ретинопатії. При наявності вісцеральних та/або фенотипових ознак НДСТ АГ виявлялась вірогідно частіше, була більш вираженою та не залежала від тривалості ЦД, що свідчить про можливу патогенетичну роль НДСТ у розвитку АГ у хворих на ЦД 2-го типу.
В статье приведены результаты исследования частоты и структуры артериальной гипертензии (АГ) у больных сахарным диабетом (СД) 2-го типа в зависимости от наличия недифференцированной дисплазии соединительной ткани (НДСТ). Установлено, что у больных с признаками НДСТ наблюдается более тяжелое течение СД с тенденцией к увеличению уровня гликированного гемоглобина, более частым развитием диабетической нефропатии с микроальбуминурией и со снижением скорости клубочковой фильтрации, а также с тенденцией к увеличению частоты диабетической нейропатии и ретинопатии. При наличии висцеральных и/или фенотипических признаков НДСТ АГ выявлялась достоверно чаще, была более выраженной и не зависела от продолжительности диабета, что свидетельствует о возможной патогенетической роли НДСТ в развитии АГ у больных СД 2-го типа.
Background. Among patients who seek primary medical care and those hospitalized in a multi-profile hospital, there is an increase in the proportion of persons with comorbid pathology. One of the most common combination is the presence of arterial hypertension (AH) in patients with type 2 diabetes mellitus (DM). The aim of the study was to investigate the frequency and characteristics of AH in patients with DM type 2 combined with undifferentiated connective tissue dysplasia (UCTD). Material and methods. The study was performed at the premises of endocrinology department of Kharkiv Regional Clinical Hospital. The study included 90 patients aged 35 to 45 years who underwent treatment in 2016–2018 with a diagnosis of DM type 2, duration of which was no more than 10 years. Results. Among patients included in the study, phenotypic (visceral and/or skeletal) signs of UCTD were in detected 48 persons (group I), and 42 patients had no signs of UCTD (group II). The average age of patients in group I was significantly lower than in the second group: 36.8 ± 3.2 years and 38.8 ± 2.8 years, respectively (p = 0.003). In both groups, women prevailed, with an unreliable relative increase in their specificity in group I. The average weight and number of obese patients in group I were significantly lower. Patients with signs of UCTD had a more severe course of DM with a tendency to increase in HbA1c levels, more frequent development of diabetic nephropathy with microalbuminuria, reduced glomerular filtration rate, and with a tendency to increase in the incidence of diabetic neuropathy and retinopathy. AH in the presence of UCTD in patients with DM type 2 was found to be significantly more frequent, and in its structure, the proportion of patients with AH stage 2 and 3 increased. Conclusions. In the presence of visceral and/or phenotypic signs of UCTD, AH was significantly more likely to be detected, more severe and not dependent on the DM duration, indicating a possible pathogenetic role of UCTD in the development of AH in patients with DM type 2.
цукровий діабет 2-го типу; артеріальна гіпертензія; недиференційована дисплазія сполучної тканини
сахарный диабет 2-го типа; артериальная гипертензия; недифференцированная дисплазия соединительной ткани
type 2 diabetes mellitus; arterial hypertension; undifferentiated connective tissue dysplasia
Вступ
Останніми роками серед хворих, які звертаються за первинною медичною допомогою та госпіталізуються в багатопрофільні лікарні, зростає частка хворих з коморбідною патологією [17]. Коморбідна патологія суттєво впливає на якість життя хворих та обумовлює додаткові труднощі під час надання медичної допомоги як з точки зору діагностики, так й ефективності лікування [14, 16]. Особливе значення в структурі цієї патології мають серцево-судинні захворювання (ССЗ). Наявність коморбідної патології у хворих на ССЗ призводить до поліпрагмазії та значно збільшує фармакологічне навантаження на хворого [7, 13]. Одним із найбільш поширених ССЗ є артеріальна гіпертензія (АГ), від якої страждають більше 1,5 млрд людей у світі, причому майже 45 % із них не знають про наявність підвищеного артеріального тиску [10]. АГ є причиною тяжких серцево-судинних і ниркових ускладнень, смертності та зменшення працездатності хворих, особливо при наявності коморбідної патології [1, 3, 9].
Не менш важливою проблемою сучасної охорони здоров’я є цукровий діабет (ЦД). За оцінкою експертів Міжнародної асоціації діабету, у 2015 році від ЦД страждали 415 млн людей, що становить 11 % популяції світу, а прогнозована поширеність ЦД до 2040 року збільшиться на 55 % — до 642 млн хворих [12]. Досить часто спостерігається поєднання АГ з ЦД, що збільшує ризик тяжких серцево-судинних ускладнень [6], при цьому вважається, що поширеність АГ серед хворих на ЦД перевищує 60 % [11]. За даними W.N. Nibouche та співавт. (2016), на момент встановлення діагнозу ЦД у 66,7 % пацієнтів виявлялась АГ [15], а за даними J. Charvát та співавт. (2016), прихована АГ виявляється у 35–60 % хворих на ЦД [8].
Крім цього, досить частою патологією, що поєднується з іншими, є дисплазія сполучної тканини (ДСТ), яка об’єднує генетично обумовлені (уроджені) та набуті протягом життя захворювання при наявності генетичної схильності — диспластичні фенотипи (недиференційована (НДСТ)). Їх загальною рисою є порушення метаболізму сполучної тканини [2, 4]. Поєднання ДСТ, у тому числі у вигляді її диспластичних фенотипів також впливає на перебіг АГ і ЦД та може бути причиною їх прогресування та розвитку ускладнень. Зокрема, встановлено, що наявність ДСТ у хворих на ЦД сприяє збільшенню частоти діабетичної стопи (40,7 та 5,7 % в групі контролю), діабетичної нейропатії (95 та 18,2 % в контролі), розвитку аритмій, психоемоційних порушень та ураженню міокарда [5].
Тому вивчення ролі НДСТ в патогенезі артеріальної гіпертензії у хворих на ЦД 2-го типу є актуальною проблемою сучасної медицини.
Мета дослідження: вивчення частоти та особливостей перебігу АГ у хворих на ЦД 2-го типу у поєднанні з НДСТ.
Матеріали та методи
Дослідження виконано на базі ендокринологічного відділення Харківської обласної клінічної лікарні. У дослідження ввійшло 90 пацієнтів віком від 35 до 45 років, які знаходилися на лікуванні в період 2016–2018 рр. з діагнозом ЦД 2-го типу, тривалістю не більш 10 років.
Усім хворим виконано комплексне загальноклінічне, лабораторне та інструментальне обстеження під час надходження до стаціонару згідно з Наказом МОЗ України № 1118 від 21.12.2012 р. «Уніфікований клінічний протокол первинної та вторинної (спеціалізованої) медичної допомоги. Цукровий діабет 2 типу». Діагностику АГ здійснювали згідно з Наказом МОЗ України № 384 від 24.05.2012 року «Артеріальна гіпертензія. Оновлена та адаптована клінічна настанова, заснована на доказах». Діагностику НДСТ здійснювали шляхом комплексного обстеження та оцінки наявності внутрішніх (вісцеральних) та зовнішніх (скелетних, шкірних, суглобових) ознак згідно з Т.І. Кадуріною (2009) [2].
Отримані результати оброблялися за допомогою пакета статистичних програм PSSР (відкрита програма, що не потребує ліцензії) з урахуванням рекомендацій до медико-біологічних досліджень.
Результати та обговорення
Серед пацієнтів, які ввійшли в дослідження, фенотипові (вісцеральні та/або скелетні) ознаки НДСТ мали 48 пацієнтів (І група), у 42 пацієнтів ознак НДСТ не було (ІІ група).
В результаті аналізу встановлено, середній вік хворих І групи був вірогідно меншим, ніж в ІІ групі: 36,8 ± 3,2 року та 38,8 ± 2,8 року відповідно (р = 0,003 за t-критерієм). В обох групах переважали жінки з невірогідним відносним збільшенням їх питомої ваги в І групі — 31 (64,6 %) жінка порівняно з ІІ групою — 24 (57,1 %) жінки (χ2 = 0,522, р = 0,470). Середній зріст хворих І групи був незначно, але вірогідно більшим, ніж у хворих ІІ групи, — 174,6 ± 11,1 см та 170,2 ± 9,5 см відповідно (р = 0,045 за t-критерієм). Маса тіла, навпаки, у пацієнтів І групи була вірогідно меншою — 24,7 ± 3,7 кг та 26,0 ± 5,8 кг відповідно (р = 0,020 за t-критерієм) (табл. 1).
Кількість пацієнтів з зайвою вагою в І групі була вищою, ніж в ІІ групі, — 16 (33,3 %) та 8 (9,0 %) відповідно (χ2 = 1,664, р = 0,197), але кількість хворих з ожирінням в І групі була менше, ніж в ІІ групі, — 3 (6,3 %) та 10 (23,8 %), що наближалось до вірогідного рівня (χ2 = 3,276, р = 0,070).
За результатами аналізу особливостей перебігу ЦД встановлено, що середня тривалість захворювання суттєво не відрізнялась та становила в І групі 5,1 ± 2,3 року, у ІІ групі — 4,2 ± 2,6 року (р = 0,108 за t-критерієм). Пацієнтів з тривалістю діабету до 5 років у І групі було 37 (77,1 %), у ІІ групі — 29 (69,0 %), з тривалістю від 5 до 10 років у І групі — 11 (22,9 %), у ІІ групі — 13 (31,0 %) (χ2 = 0,740, р = 0,390) (табл. 2).
Медіана рівня глікованого гемоглобіну (HbA1c) у хворих І групи була дещо вищою, ніж у хворих ІІ групи, та становила 9,4 [8,2; 11,0] %, у хворих ІІ групи — 9,0 [8,1; 10,0] % (р = 0,121 за критерієм Манна — Уїтні) (табл. 2).
Досить частим ускладненням ЦД у вибірці пацієнтів була діабетична нефропатія. У І групі вона діагностована у 38 (79,2 %) пацієнтів, у ІІ групі — у 20 (47,6 %) пацієнтів (χ2 = 9,729, р = 0,002). При цьому мікроальбумінурія (МАУ) спостерігалася у 17 (35,4 %) хворих І групи та у 6 (14,3 %) хворих ІІ групи (χ2 = 4,205; р = 0,040).
Величина ШКФ мала ненормальний розподіл, медіана ШКФ в І групі становила 96,0 [81,0; 103,7] мл/хв/1,73 м2, у ІІ групі — 105,0 [92,0; 116,3] мл хв/1,73 м2 (р = 0,007 за критерієм Манна — Уїтні). Розподіл хворих на групи залежно від величини ШКФ виявив, що в І групі пацієнтів зі зниженою ШКФ (менше 90 мл/хв/1,73 м2) було 19 (39,6 %), у тому числі менше 30 мл/хв/1,73 м2 — 2 (4,2 %), від 30 до 60 мл/хв/1,73 м2 — 2 (4,2 %), від 60 до 90 мл/хв/1,73 м2 — 15 (31,3 %). У ІІ групі хворих зі зниженою ШКФ було 8 (19 %), що було майже вірогідно менше, ніж у І групі (χ2 = 3,574; р = 0,059), у тому числі 1 (2,4 %) пацієнт зі ШКФ від 30 до 60 мл/хв/1,73 м2) та 7 (16,7 %) хворих зі ШКФ від 60 до 90 мл/хв/1,73 м2. Більш часто в І групі хворих виявлялась діабетична ретинопатія — 25 (52,1 %), у ІІ групі — 16 (38,1 %) (χ2 = 1,767; р = 0,184) та невірогідно частіше діабетична нейропатія — в І групі у 41 (85,4 %) хворого, у ІІ групі — у 30 (71,4 %) хворих (χ2 = 1,815; р = 0,105).
Таким чином, у хворих з ознаками НДСТ спостерігається більш тяжкий перебіг ЦД з тенденцією до збільшення рівня HbA1c, більш частим розвитком діабетичної нефропатії з МАУ та зі зниженням ШКФ, а також з тенденцію до збільшення частоти діабетичної нейропатії та ретинопатії.
Найбільш частою супутньою патологію серед хворих була АГ, яку виявлено у 45 (93,7 %) хворих І групи, у тому числі: АГ 1-го ст. — у 25 (52,1 %) хворих, АГ 2-го ст. — у 17 (35,4 %) та АГ 3-го ст. — у 3 (6,3 %). У ІІ групі АГ виявлено у 22 (52,4 %), у тому числі: АГ 1-го ст. — у 16 (38,1 %) хворих, АГ 2-го ст. — у 5 (11,9 %) та АГ 3-го ст. — в 1 (2,4 %) (χ2 = 21,783; р < 0,001).
В результаті аналізу частоти та вираженості АГ залежно від тривалості ЦД окремо в І та ІІ групах виявлено певні закономірності (рис. 1, 2).
За результатами аналізу наявності та вираженості АГ залежно від тривалості ЦД простежується чітка закономірність: у хворих І групи з наявністю НДСТ чіткої залежності немає — частота АГ різного ступеня у хворих з тривалістю ЦД до 5 років та тривалістю діабету від 5 до 10 років відрізняється в межах 10 %. При порівняльному аналізі вірогідних відмінностей залежно від тривалості ЦД не виявлено (χ2 = 1,603; р = 0,659).
У хворих ІІ групою без фенотипових ознак НДСТ, навпаки, простежується чітка залежність від тривалості ЦД — у хворих з тривалістю діабету 5 до 10 років значно зростає частота АГ та частота АГ 2-го та 3-го ст. порівняно з пацієнтами, які хворіють менше 5 років (χ2 = 17,961; р < 0,001).
Ці закономірності підтверджуються і результатами кореляційного аналізу: в І групі виявлена невірогідна дуже слабка позитивна кореляція на рівні rS = 0,0,091 (p = 0,538), у ІІ групі — вірогідна сильна позитивна кореляція на рівні rS = 0,522 (p < 0,001), що відображено на рис. 3.
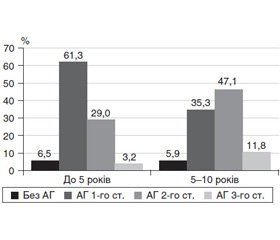
Для більш ретельного вивчення впливу НДСТ на розвиток АГ у хворих на ЦД 2-го типу виконано порівняння її частоти залежно від наявності вісцеральних та/або скелетних ознак НДСТ. Тільки вісцеральні ознаки НДСТ виявлено у 31 хворого, які ввійшли до Іа групи, вісцеральні та скелетні ознаки виявлено у 17 хворих, які ввійшли до Іб групи (рис. 4).
АГ в обох групах зустрічалась майже з однаковою частотою, але її структура за ступенем розрізнялась. В Іа групі АГ 1-го ст. виявлена у 19 (61,3 %) хворих, АГ 2-го ст. — у 9 (29,0 %), АГ 3-го ст. — в 1 (3,2 %). В Іб групі АГ 1-го ст. зустрічалась у 6 (35,3 %), АГ 2-го ст. — у 8 (47,1 %), АГ 3-го ст. — у 2 (11,8 %) (χ2 = 3,718; р = 0,294). Тобто збільшення кількості фенотипових ознак НДСТ за рахунок скелетних аномалій призводить до розвитку більш вираженої АГ.
Виявлені особливості розподілу АГ залежно від тривалості ЦД 2-го типу свідчать, що відома закономірність збільшення частоти та вираженості АГ зі збільшенням тривалості ЦД у хворих з ЦД 2-го типу на фоні НДСТ відсутня. Слід зазначити, що перебіг ЦД 2-го типу у хворих, які ввійшли у дослідження, був легким або середнього ступеня тяжкості, була відсутня супутня тяжка серцево-судинна патологія, а ожиріння, відомий фактор ризику АГ, в І групі зустрічалось рідше. Результати цього аналізу, а також більш висока частота АГ у хворих на ЦД 2-го типу на фоні НДСТ є свідченням самостійного значення НДСТ у розвитку АГ в цій вибірці хворих.
Висновки
Таким чином, узагальнюючи результати аналізу загальноклінічних даних, особливостей перебігу ЦД 2-го типу та супутньої патології, можна стверджувати, що у хворих з наявністю ознак НДСТ спостерігається меншій вік, навіть у межах вікової групи 35–45 років, менша вага, з тенденцією до зменшення ІМТ та кількості хворих з ожирінням, зростає частота діабетичної нефропатії, ретинопатії, нейропатії та АГ.
Розвиток АГ у хворих на ЦД 2-го типу у сполученні з НДСТ відбувається раніше та майже не залежить від тривалості діабету, більш виражена АГ спостерігається у хворих за наявності вісцеральних і скелетних ознак НДСТ. Це є свідченням ролі НДСТ у патогенезі АГ у хворих на ЦД 2-го типу.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.
1. Беловол А.Н., Школьник В.В., Фадеенко Г.Д., Тверетинов А.Б. Гипертоническая болезнь и ожирение. — Тернополь: ТГМУ, 2013. — 344 с.
2. Кадурина Т.И., Горбунова В.Н. Дисплазия соединительной ткани. Руководство для врачей. — СПб.: Элби-СПб, 2009. — 704 с
3. Коваленко В.М., Корнацький В.М. Проблеми здоров’я і тривалості життя в сучасних умовах (посібник). — К., 2017. — 300 с.
4. Мартынова А.И., Нечаева Г.И. Национальные рекомендации российского научного медицинского общества терапевтов по диагностике, лечению и реабилитации пациентов с дисплазиями соединительной ткани. — М.: ООО «Бионика-Медиа», 2016. — 80 с.
5. Маслова И.С., Курникова И.А. Особенности течения сахарного диабета типа 2 в сочетании с патологией соединительной ткани // Фундаментальные исследования. — 2010. — 8. — С. 41-45.
6. Сиренко Ю.Н., Радченко А.Д., Слащева Т.Г. Стратификация риска пациентов с артериальной гипертензией и сахарным диабетом 2-го типа: результаты украинского многоцентрового обсервационного исследования Статус // Артериальная гипертензия. — 2014. — 2. — С. 9-19.
7. Baron-Franco B., McLean G., Mair F.S., Roger V.L., Guthrie B., Mercer S.W. Comorbidity and polypharmacy in chronic heart failure: a large cross-sectional study in primary care // Br. J. Gen. Pract. — 2017. — 67(658). — Р. e314-e320. doi: 10.3399/bjgp17X690533.
8. Charvát J. What is the significance of the phenomenon of hypertension in disguise in patients with type 2 diabetes mellitus treated for long-lasting hypertension? [Article in Czech] // Vnitr. Lek. — 2016 Mar. — 62(3). — Р. 215-7.
9. Cifkova R. Epidemiology of hypertension // Manual of hypertension of the European Society of Hypertension / Ed. by G. Mancia, G. Grassi and J. Redon. — 2014. — Р. 1-13.
10. High Blood Pressure: Why prevention and control are urgent and important: a 2014 fact sheet from the World Hypertension League and the International Society of Hypertension.
11. Horr S., Nissen S. Managing hypertension in type 2 diabetes mellitus // Best Pract. Res. Clin. Endocrinol. Metab. — 2016. — 30(3). — Р. 445-454. doi: 10.1016/j.beem.2016. 06.001.
12. IDF Diabetes Atlas, 7th edition. — Brussels: International Diabetes Federation; 2015. Available from: http://www.diabetesatlas.org.
13. Kendir C., van den Akker M., Vos R., Metsemakers J. Cardiovascular disease patients have increased risk for comorbidity: A cross-sectional study in the Netherlands // Eur. J. Gen. Pract. — 2018 Dec. — 24(1). — Р. 45-50. doi: 10.1080/13814788.2017.1398318.
14. Knowles S., Hays R., Senra H. et al. Empowering people to help speak up about safety in primary care: Using codesign to involve patients and professionals in developing new interventions for patients with multimorbidity // Health Expect. — 2018. — 21(2). — Р. 539-548. doi: 10.1111/hex.12648.
15. Nibouche W.N., Biad A. Arterial hypertension at the time of diagnosis of type 2 diabetes in adults // Ann. Cardiol. Angeiol. (Paris). — 2016. — 65(3). — Р. 152-158. doi: 10.1016/j.ancard.2016.04.017.
16. Shad B., Ashouri A., Hasandokht T., Rajati F., Salari A., Naghshbandi M., Mirbolouk F. Effect of multimorbidity on quality of life in adult with cardiovascular disease: a cross-sectional study // Health Qual. Life Outcomes. — 2017. — 15(1). — 240. doi: 10.1186/s12955-017-0820-8.
17. Vetrano D.L., Calderón-Larrañaga A., Marengoni A., Onder G., Bauer J.M., Cesari M., Ferrucci L., Fratiglioni L. et al. An international perspective on chronic multimorbidity: approaching the elephant in the room // J. Gerontol. A Biol. Sci. Med. Sci. — 2018. — 73(10). — Р. 1350-1356. doi: 10.1093/gerona/glx178.

/95-1.jpg)
/96-1.jpg)
/96-2.jpg)
/97-1.jpg)
/97-2.jpg)