Журнал «Медицина неотложных состояний» №6(93), 2018
Вернуться к номеру
Гипонатриемия у детей с острой хирургической патологией
Авторы: Снисарь В.И., Егоров С.В.
ГУ «Днепропетровская медицинская академия МЗ Украины», г. Днепр, Украина
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
У даній статті викладені результати дослідження частоти розвитку, ступеня вираженості та тяжкості гіпонатріємії у дітей з гострою хірургічною патологією. Визначена частота впливу синдрому неадекватної секреції антидіуретичного гормону на розвиток гіпонатріємії.
В данной статье изложены результаты исследования частоты развития, степени выраженности и тяжести гипонатриемии у детей с острой хирургической патологией. Определена частота влияния синдрома неадекватной секреции антидиуретического гормона на развитие гипонатриемии.
This article presents the results of the study on the degree and severity of hyponatremia in children with acute surgical pathology. The frequency of the syndrome of inappropriate antidiuretic hormone secretion in children with hyponatremia has been determined.
гіпонатріємія; електролітні порушення; гостра хірургічна патологія; діти
гипонатриемия; электролитные нарушения; острая хирургическая патология; дети
hyponatremia; electrolyte disorders; acute surgical pathology; children
Введение
Гипонатриемия является наиболее распространенным электролитным нарушением у детей. Истинная частота развития гипонатриемии в педиатрической практике неизвестна, поскольку опубликованные данные основываются исключительно на исследовании госпитализированных детей. Кроме того, частота данного расстройства варьирует в широких границах и зависит от основного заболевания. В качестве примера можно привести несколько исследований: в Японии частота гипонатриемии у детей с лихорадкой составляет 17 % [1], а по данным итальянских исследователей, у детей с пневмонией достигает 45 % [2]. Большинство авторов отмечают, что у детей значительно чаще, чем у взрослых, развитие гипонатриемии связано с избыточным синтезом и секрецией антидиуретического гормона (АДГ) [1–3].
Все большую актуальность в педиатрии приобретает синдром неадекватной секреции антидиуретического гормона (Syndrome of inappropriate secretion of antidiuretic hormone — SIADH), при котором чрезмерная, неконтролируемая секреция АДГ либо повышенная чувствительность рецепторов вазопрессина в дистальных канальцах приводят к формированию гипоосмолярной гипонатриемии [4]. Секреция вазопрессина при SIADH является патологической, поскольку это происходит автономно и не коррелирует с осмолярностью плазмы или объемом циркулирующей крови. Осмолярность мочи при данном состоянии будет парадоксально высокой (обычно > 1000 мосм/л), а почечная экскреция натрия может составлять более 200 ммоль/л [5]. Основными критериями SIADH являются гипонатриемия, низкая осмолярность плазмы, олигурия, гиповолемия с возможным отечным синдромом, снижение уровня мочевой кислоты, отсутствие артериальной гипотензии, отсутствие жажды, нормальный или повышенный уровень скорости клубочковой фильтрации. К неспецифическим стимулам выброса АДГ относятся: общая анестезия, тошнота, боль, стресс, различные психозы [6].
Гипонатриемия обычно не распознается своевременно, поскольку она не имеет характерной симптоматики, за исключением ее самых тяжелых форм. Клиническая манифестация гипонатриемии зависит от уровня и скорости снижения сывороточного натрия. Так, при снижении натрия больше 125 ммоль/л клинические проявления наблюдаются только у 50 % детей. Важно подчеркнуть, что серьезные осложнения, вплоть до летального исхода, отмечаются не только вследствие гипонатриемии, но и на фоне ее коррекции, поэтому необходимо глубокое понимание патофизиологических механизмов и инструментов терапевтического воздействия на данный синдром.
Установлено, что гипонатриемия ассоциируется с увеличением продолжительности нахождения пациентов в стационаре, а это сказывается на стоимости госпитального этапа лечения [7].
По данным литературы, показатели летальности у госпитализированных пациентов с тяжелой гипонатриемией (< 125 ммоль/л) существенно выше, чем у аналогичных больных без гипонатриемии (28 против 9 %), при этом рост летальности является экспоненциальным по мере снижения уровня натрия [8].
Учитывая частоту развития гипонатриемии у детей, широкий спектр клинических симптомов, от едва заметных до тяжелых и даже угрожающих жизни, данная патология должна быть диагностирована своевременно с последующей правильно проведенной коррекцией.
Цель исследования: установить частоту развития гипонатриемии у детей с острой абдоминальной хирургической патологией.
Материалы и методы
Нами было обследовано 84 пациента школьного возраста, которые поступили на лечение в отделение интенсивной терапии КУ «Днепропетровская областная детская клиническая больница» ДОС» с диагнозом «острый аппендицит, разлитой перитонит». У всех пациентов в объеме диагностики проводились: сбор жалоб, анамнеза заболевания, перкуссия и аускультация живота, оценивались данные осмотра и объем догоспитальной помощи. У всех пациентов, кроме общеклинических анализов, определялись уровни натрия крови и мочи. Электролитный анализ проводился на аппарате Na/K/Clanalyzer EasyLyte Plus, в котором используется методика измерения на проточных ион-селективных электродах. Это помогло нам исключить неточности в полученных результатах в виде псевдогипонатриемии (лабораторный артефакт, который имеет место, когда аномально высокие концентрации липидов или белков в крови препятствуют точному измерению натрия).
По результатам полученных данных рассчитывался уровень фракционной экскреции натрия (EFNa) по формуле:
EFNa — показатель, представляющий собой то количество профильтрованного натрия, которое попадает в конечную мочу. Указанный индекс обладает высокой диагностической ценностью и, владея информацией о волемическом статусе пациента, позволяет провести дифференциальную диагностику при развитии SIADH.
Кроме того, учитывался уровень гликемии и мочевины для исключения транслокационной (компенсаторной) гипонатриемии.
Для большей репрезентативности дети были разделены на две группы: возраст от 6 до 12 лет и возраст от 12 до 18 лет. Всем пациентам, которые вошли в исследование, впоследствии произведено хирургическое лечение и подтвержден клинический диагноз. Из исследования исключены все те, кто имел сопутствующую хроническую патологию, которая могла приводить к электролитным расстройствам (различные тубулопатии, сольтеряющий церебральный синдром, сахарный диабет и т.д.), а также те, кому до момента обращения в стационар проводилась инфузионная терапия любыми инфузионными растворами. Точкой контроля был первичный осмотр ребенка и забор общеклинических анализов до начала проведения терапии.
Результаты и обсуждение
На основании анализа полученных данных был установлен исходный дефицит натрия у 24 из 84 пациентов, что в общем по обеим группам составило 28,5 %. В первой группе (возраст 6–12 лет) гипонатриемия встречалась чаще и имела место у 13 из 38 детей (34,2 %). Во второй группе (возраст 12–18 лет) зарегистрировано 11 случаев из 46 исследуемых (23,9 %).
Также нами проанализирована глубина дефицита сывороточного натрия. Из всех зафиксированных случаев у 21 пациента гипонатриемия имела легкую степень тяжести (снижение Na до 130 ммоль/л), а в 3 случаях отмечалась гипонатриемия средней степени тяжести (снижение Na до 125 ммоль/л). Следует отметить, что все события с более тяжелыми электролитными нарушениями относятся к группе младшего школьного возраста.
Установить сроки возникновения нарушений обмена натрия — острое течение (развитие до 48 часов) либо хроническое (более 48 часов) — нам не удалось ввиду того, что обращение за медицинской помощью было первичным.
Получены интересные результаты при расчете уровня фракционной экскреции натрия. Изменения, характерные для SIADH (EFNa > 0,5 %), зарегистрированы у 11 детей с гипонатриемией: в первой группе — у 6 пациентов, во второй группе — у 5 пациентов. Экстраренальные причины потери натрия (EFNa < 0,5 %) подтверждены в оставшихся 13 случаях: в первой группе — 7, во второй группе — 6.
Обобщенные данные проведенных исследований представлены в табл. 1.
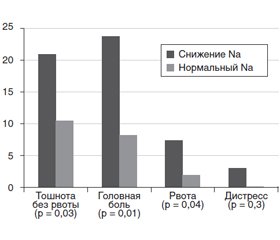
Нами был проведен анализ основных симптомов, которые характерны для гипонатриемии: тошнота, головная боль, рвота, респираторный дистресс-синдром (РДСВ). Проанализирована частота встречаемости между детьми с подтвержденным дефицитом натрия и без него. Обращаем ваше внимание на то, что развитие РДСВ не было статистически значимым, тем не менее данные случаи зарегистрированы у детей со сниженным уровнем натрия. Таким образом, нельзя полностью исключить влияние гипонатриемии на ухудшение состояния у этих пациентов. Результаты представлены на рис. 1.
Выводы
1. У детей с острой абдоминальной хирургической патологией отмечается высокая частота развития гипонатриемии и составляет в среднем 28,5 %.
2. Пациенты младшего возраста в большей степени подвержены развитию электролитных нарушений, чем дети старшего возраста. По нашим данным, частота развития гипонатриемии в возрастных группах младшего и старшего школьного возраста составляет 34,2 и 23,9 % соответственно.
3. Более тяжелому дефициту уровня натрия подвержены дети младшего школьного возраста.
4. В большинстве случаев отмечается умеренно выраженная клиническая симптоматика гипонатриемии: тошнота без рвоты (21,05 %) и головная боль (23,68 %). Из тяжелых симптомов чаще встречается рвота (7,89 %). Развитие РДСВ имеет слабую связь с гипонатриемией, а случаев глубокого нарушения сознания в представленных группах не отмечалось.
5. Синдром неадекватной секреции АДГ (SIADH) является достаточно частым механизмом развития гипонатриемии у детей и составляет 13,09 %.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов при подготовке данной статьи.
1. Hasegawa H., Okubo S., Ikezumi Y. еt al. Hyponatremia due to an excess of arginine vasopressin is common in children with febrile disease // Pediatr. Nephrol. — 2009. — Vol. 24. — P. 507.
2. Don M., Valerio G., Korppi M. et al. Hyponatremia in pediatric community-acquired pneumonia // Pediatr. Nephrol. — 2008. — Vol. 23. — P. 2247.
3. Gerigk M., Gnehm H.E., Rascher W. Arginine vasopressin and renin in acutely ill children: implication for fluid therapy // Acta Paediatr. — 1996. — Vol. 85. — P. 550.
4. Feldman B.J., Rosenthal S.M., Vargas G.A. et al. Nephrogenic syndrome of inappropriate antidiuresis // New England Journal of Medicine. — 2012. — Vol. 352. — P. 1884-1890.
5. Ellison D.H., Berl T. Clinical practice. The syndrome of inappropriate antidiuresis // New England Journal of Medicine. — 2010. — Vol. 356. — P. 2064-2072.
6. Liamis G., Milionis H., Elisaf M. A review of drug-induces hyponatraemia // American Journal of Kidney Diseases. — 2008. — Vol. 52. — P. 144-153.
7. Sherlock M., O’Sullivan E., Agha A. et al. Incidence and pathophysiology of severe hyponatremia in neurosurgical patients // Postgrad. Med. J. — 2014. — Vol. 85. — P. 171-175.
8. Gill G., Huda B., Boyd A. et al. Characteristics and mortality of severe hyponatremia-a hospital-based study // Clin. Endocrinol. — 2013. — Vol. 65. — P. 246-249.

/100-1.jpg)
/100-2.jpg)
/101-1.jpg)