Статтю опубліковано на с. 37-40
Спостереження за дітьми, які народилися з дуже низькою масою тіла (ДНМТ), на амбулаторному етапі є достатньо складною проблемою, що протягом перших 3 років потребує залучення спеціалістів різного профілю, проведення складних лікувально-діагностичних процедур, значних матеріально-технічних та інших ресурсів [1].
Найбільш вразливою в дітей, які народилися передчасно з ДНМТ, є неврологічна система, що в цей період має певні структурно-функціональні особливості, а саме підвищену вразливість до травматичного впливу базальних гангліїв, гіпокампа, перивентрикулярної білої речовини, що обумовлюють легкий розвиток ушкоджень саме в цих дітей [5]. Довгострокові наслідки таких уражень включають дефіцит моторних функцій, що в найбільш тяжких випадках діагностуються як дитячий церебральний параліч, який характеризується вже на першому році життя аномальним контролем рухів та пози дитини, а також порушеннями когнітивних і поведінкових реакцій [3]. Ризик розвитку тяжких форм нервового дефіциту зростає зі зменшенням гестаційного віку дитини та за умов наявності факторів, що ускладнюють перебіг раннього неонатального періоду [2]. На думку багатьох авторів, існують певні труднощі діагностики неврологічного дефіциту в дітей, які народилися з ДНМТ. Якщо ризик розвитку церебрального паралічу та інших моторних порушень внаслідок травматично-ішемічного ураження мозку можливо передбачити за допомогою нейросонографії або магнітно-резонансної томографії (МРТ), то когнітивні та поведінкові проблеми в цих новонароджених можуть виникнути і за відсутності значних порушень при проведенні ней–ровізуалізації [4, 5].
За даними багатьох досліджень, кожна п’ята дитина, яка вижила в групі дітей із ДНМТ, при народженні має одно або декілька захворювань, що обумовлюють розвиток інвалідизації, а саме у 8–10 % дітей спостерігається розвиток дитячого церебрального паралічу (ДЦП), у 15–45 % — бронхолегеневої дисплазії, у 3–5 % — постгеморагічної оклюзійної гідроцефалії, у 3–7 % — епілепсії, в 1–3 % — ураження органів слуху та зору [1, 4]. Тому подальший розвиток дитини залежить від вибору стратегії безперервного катамнестичного спостереження та організації індивідуальних лікувально-реабілітаційних заходів [2].
Мета дослідження: визначити особливості та структуру захворюваності дітей, які народилися недоношеними з ДНМТ, для розробки найбільш ефективних індивідуальних лікувально-реабілітаційних заходів на підставі аналізу даних катамнестичного спостереження на першому році життя.
Матеріали та методи дослідження
На базі кабінету катамнестичного спостереження за дітьми, які народилися недоношеними, КЗ «Дніпропетровська дитяча міська клінічна лікарня № 6» ДОР обстежено 59 дітей, які народилися в терміні гестації від 27 до 34 тижнів, масою тіла при народженні від 1000 до 1500 г. Хлопчиків було 37 (62,7 %), дівчаток — 22 (37,3 %). Для проведення коректного порівняльного аналізу даних дітей різного гестаційного віку (ГВ) результати оцінювалися з урахуванням скоригованого віку (СВ) у тижнях за формулою: СВ = ГВ + хронологічний вік – 40. Усі діти були консультовані педіатром, офтальмологом, неврологом, хірургом, за необхідністю — іншими спеціалістами (кардіологом, пульмонологом, ендокринологом, гематологом, генетиком тощо), проводилось ехокардіографічне дослідження, ультразвукове дослідження (УЗД) органів черевної порожнини, тазостегнових суглобів, клінічні аналізи крові та сечі. Усім дітям проводилася нейросонографія (НСГ), кратність повторних досліджень визначалася ступенем тяжкості неврологічних порушень, характером первинно виявлених змін та клінічними показаннями. Під час кожного візиту оцінювалися особливості фізичного розвитку, нутритивного статусу, показання до вакцинації зі складанням індивідуального графіка її проведення, проводилася корекція дефіциту заліза та вітаміну D.
Статистичну обробку отриманих результатів проведено за допомогою пакету програм Statistica 6.0.
Результати дослідження та їх обговорення
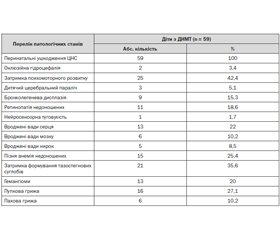
У всіх дітей були виявлені клінічні ознаки перинатального ураження центральної нервової системи (ЦНС). У структурі клінічних проявів ураження ЦНС домінували синдром рухових порушень — у 28 (47,5 %) та затримка психомоторного розвитку — у 25 (42,4 %) дітей, синдром пригнічення було діагностовано в 12 (20,3 %) дітей, гідроцефальний синдром — у 7 (11,9 %), судомний синдром — у 4 (6,8 %), ДЦП — у 3 (5,1 %), оклюзійна гідроцефалія, що потребувала проведення лікворошунтування, — у 2 (3,4 %) дітей.
При проведенні аналізу пошкоджень ЦНС за допомогою методів нейровізуалізації встановлено, що наявність внутрішньошлуночкових крововиливів ІІ ступеня та більше було діагностовано в 13 (22,9 %) дітей. Кістозну форму перивентрикулярної лейкомаляції ІІ ступеня та вище, розвиток якої найчастіше асоціюється із значними порушеннями моторної та когнітивної функцій у дітей, які народилися недоношеними, було діагностовано в 11 (18,6 %) дітей.
Розвиток синдрому дихальних порушень у неонатальному періоді спостерігався в 24 (40,7 %) дітей, некротичного ентероколіту — у 15 (25,4 %), внутрішньоутробних інфекцій — в 11 (18,6 %), сепсису — у 4 (6,8 %), які народилися з ДНМТ.
Спостерігалося поєднання декількох захворювань різних органів та систем, у середньому на одну дитину приходилося 4,7 захворювання. Характеристика захворювань дітей, які народилися з ДНМТ, на першому році життя представлена в табл. 1. Серед захворювань, що обумовлюють якість життя, слід зазначити високу частоту розвитку бронхолегеневої дисплазії в стадії хронічної обструктивної хвороби — у 9 (15,3 %) дітей, яка потребувала проведення в амбулаторних умовах тривалої терапії інгаляційними кортикостероїдами та β2-агоністами короткої дії за допомогою небулайзера. Певною мірою адекватність проведення небулайзерної терапії залежала від наявності достатніх навичок у батьків і досягнення комплай–єнсу в лікуванні. З метою забезпечення цих умов проводився контроль техніки небулайзерної терапії та навчання батьків із визначенням помилок і усуненням недоліків при лікуванні дітей за допомогою небулайзера.
/39.jpg)
З урахуванням особливостей сенсорного апарата в дітей із ДНМТ проводилось щомісячне обстеження офтальмологом, починаючи з –4–5-го тижня життя. Ретинопатію недоношених було діагностовано в 11 (18,6 %) дітей, 3-й ступінь ретинопатії мали 9 (15,2 %) дітей, а 4–5-й ступінь хвороби — 2 (3,4 %) дитини. Найчастіше розвиток ретинопатії відбувався в дітей, які народилися в терміні гестації до 30-го тижня та в неонатальному періоді мали необхідність у проведенні штучної вентиляції легень більше 3 тижнів. Усім дітям проводилась оцінка слуху, за необхідністю — аудіологічна діагностика. Нейросенсорну туговухість біло діагностовано в 1 дитини.
Зареєстрована висока частота розвитку пізньої анемії недоношених — у 15 (25,4 %) дітей, рахіту — у 14 (23,7 %) та затримки формування тазостегнових суглобів — у 21 (35,6 %) дитини. Звертає на себе увагу висока частота вроджених вад розвитку: вроджені вади серця діагностувались у 13 (22 %) дітей, мозку — у 6 (10,2 %), нирок — у 5 (8,5 %). Відзначено високу частоту розвитку хірургічної патології: пупкової грижі — у 16 (27,1 %) дітей, пахової грижі — у 6 (10,2 %), гемангіом — у 13 (20 %).
З урахуванням вищенаведеного при динамічному спостереженні в амбулаторних умовах необхідним є призначення додаткових методів спеціального обстеження (НСГ, МРТ, УЗД органів черевної порожнини, тазостегнових суглобів) та динамічне спостереження за дитиною сумісно зі спеціалістами відповідного профілю.
Однією з особливостей дітей, які народилися із ДНМТ, є затримка фізичного розвитку, що спостерігалася в кожної третьої дитини. Оцінюючи параметри фізичного розвитку у фактичному віці 1 рік методом сигмальних відхилень, зазначили, що показники маси та довжини тіла, окружності голови та грудей знаходилися в категорії низьких або дуже низьких значень, а середні параметри — у межах від (m – 2σ) до (m – 3σ). Переважна більшість (83 %) дітей знаходилася на штучному вигодовуванні, серед цього контингенту дітей у перше півріччя життя 11,8 % дітей отримували неадаптовані суміші, найчастіше розведене коров’яче молоко. Саме в цих дітей спостерігалися більш значна затримка фізичного розвитку та більш частий розвиток анемії. Усі діти були консультовані імунологом, проведення профілактичних щеплень було організовано за індивідуальними графіками.
Катамнестичне спостереження, лікування та реабілітація такого особливого контингенту дітей, до якого, безумовно, входять передчасно народжені діти з дуже низькою масою тіла, — складне завдання, ефективність якого залежіть від якісної взаємодії лікарів багатьох спеціальностей та батьків або опікунів дитини. На нашу думку, важливим елементом, що дозволить підвищити ефективність надання медичної допомоги недоношеним дітям в умовах катамнестичного кабінету, є створення єдиної електронної бази даних новонароджених із внесенням інформації на всіх етапах медичного спостереження, що забезпечить взаємодію між сімейним лікарем, педіатром та суміжними спеціалістами.
Висновки
Таким чином, основними завданнями спостереження за дітьми, які народилися з ДНМТ, в умовах катамнестичного кабінету є такі:
1. Максимально тривале збереження грудного вигодовування, а при неможливості його проведення — забезпечення адекватної нутритивної підтримки за допомогою адаптованих сумішей.
2. Своєчасні профілактика та лікування анемії та рахіту згідно з вимогами національних протоколів, проведення профілактичних щеплень за індивідуальними графіками.
3. Забезпечення динамічного контролю за станом здоров’я дитини лікаря-педіатра, суміжних спеціалістів (невролога, хірурга, гематолога, ортопеда, окуліста та ін.), проведення за потреби додаткових методів діагностики (НСГ, МРТ, ЕхоКГ, УЗД органів черевної порожнини, тазостегнових суглобів, аудіологічної діагностики, клінічних досліджень крові та сечі).
4. Організація та проведення занять із батьками для формування навичок догляду за дитиною, виявлення небезпечних для життя дитини симптомів, а також консультування з питань харчування, розвитку, організації режиму дня, навчання елементам профілактичного масажу та гімнастики.
5. Рання діагностика, лікування та профілактика захворювань інфекційного та неінфекційного генезу з метою попередження можливого їх затяжного та хронічного перебігу.

/39.jpg)