Журнал «Актуальная инфектология» 1 (6) 2015
Вернуться к номеру
Клінічно-імунологічна характеристика гострих тонзилофарингітів у дітей
Авторы: Колоскова О.К., Іванова Л.А., Бєлашова О.В., Марусик У.І. — Буковинський державний медичний університет, м. Чернівці
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
У статті висвітленні актуальні питання своєчасної діагностики гострих тонзилофарингітів у дітей. Особливу увагу приділено своєчасній діагностиці гострих тонзилофарингітів стрептококової етіології. Як додаткові параклінічні критерії підтвердження стрептококової природи гострих тонзилофарингітів обрані показники клітинної ланки імунітету (вміст у периферичній крові CD3, CD4, CD8, CD22). Достатні показники чутливості (80 %) та специфічності (81,3 %) дозволяють використовувати комплексні клінічно-імунологічні показники (вміст CD8-лімфоцитів > 10 %, CD3-лімфоцитів > 30 %, CD22-лімфоцитів < 18 % у периферичній крові) із сумарною оцінкою клінічного стану за шкалою Мак-Айзека ≥ 4 бали для підтвердження стрептококової природи гострих тонзилофарингітів у дітей.
В статье освещены актуальные вопросы своевременной диагностики острых тонзиллофарингитов у детей. Особое внимание уделено своевременной диагностике острых тонзиллофарингитов стрептококковой этиологии. В качестве дополнительных параклинических критериев подтверждения стрептококковой природы острых тонзиллофарингитов выбраны показатели клеточного звена иммунитета (содержание в периферической крови CD3, CD4, CD8, CD22). Достаточно высокие показатели чувствительности (80 %) и специфичности (81,3 %) позволяют использовать комплексные клинико-иммунологические показатели (содержание CD8-лимфоцитов > 10 %, CD3-лимфоцитов > 30 %, CD22-лимфоцитов < 18 % в периферической крови) с суммарной оценкой клинического состояния по шкале Мак-Айзека ≥ 4 баллов для подтверждения стрептококковой природы острых тонзиллофарингитов у детей.
The article deals with the pressing issues of timely diagnosis of acute tonsillopharyngitis in children. Particular attention is paid to early diagnosis of acute streptococcal tonsillopharyngitis. As additional paraclinical criteria to confirm the streptococcal nature of acute tonsillopharyngitis, there were selected indicators of cellular immunity (content in peripheral blood of CD3, CD4, CD8, CD22). Sufficient indicators of sensitivity (80 %) and specificity (81.3 %) enable to use integrated clinical and immunological parameters, which include the contents of CD8-lymphocytes > 10 %, CD-3 lymphocytes > 30 %, CD22-lymphocytes < 18 % in the peripheral blood with a total evaluation of the clinical status by McIsaac’s scale ≥ 4 points to confirm the streptococcal nature of acute tonsillopharyngitis in children.
тонзилофарингіти, β-гемолітичний стрептокок, діти, діагностика.
тонзиллофарингиты, β-гемолитический стрептококк, дети, диагностика.
tonsillopharyngitis, β-hemolytic streptococcus, children, diagnosis.
Статья опубликована на с. 53-57
Вступ
Проблема своєчасної діагностики та підвищення ефективності лікування гострих тонзилофарингітів (ГТФ) різної етіології у дітей залишається актуальною. Ефективність стартової терапії безпосередньо залежить від своєчасної ідентифікації етіологічного фактора ГТФ [1, 3]. У практичній роботі лікар-педіатр частіше за все стикається із діагностикою та лікуванням ГТФ, що спричинені бета-гемолітичним стрептококом групи А (БГСА), та ГТФ вірусної етіології [5, 6]. Згідно з рекомендаціями Американського товариства інфекційних захворювань (2012 р.), призначення антибактеріального лікування потребують винятково ГТФ стрептококової етіології [5]. Отже, вирішення питання своєчасної диференціації цих захворювань, що дозволить виважено підходити до призначення антибіотикотерапії, є актуальним, проте достеменно невирішеним завданням педіатрії та інфектології.
Відповідно до сучасних рекомендацій щодо діагностики та лікування ГТФ, викликаного бета-гемолітичним стрептококом групи А, врахування лише клінічних ознак є недостатнім для проведення диференціальної діагностики [7, 8]. Загалом низьку чутливість клінічних ознак можна пояснити спільними клінічними симптомами, що характерні як для вірусних, так і для бактеріальних ГТФ.
Золотим стандартом діагностики БГСА і досі залишається бактеріологічне дослідження мазка-відбитка зі слизової оболонки мигдаликів та задньої стінки глотки, проте термін виконання дослідження становить від 5 до 7 діб. Сьогодні в медичну практику увійшли експрес-тести на визначення антигенів піогенного стрептокока. Згідно з сучасними літературними повідомленнями, чутливість даних тестових систем становить 96,8 %, специфічність — 94,7 % [10, 11]. Позитивні результати дослідження в дітей не вимагають бактеріологічного підтвердження, тоді як негативні все ж повинні бути підтверджені культуральним виключенням БГСА-етіології [13, 14] з огляду на наявність хибнонегативних результатів, що, за нашими даними, сягають 14,1 %.
Проте в Україні дані тестові системи ще не пройшли реєстрацію, а тому залишається відкритим питання пошуку додаткових клінічно-параклінічних критеріїв ранньої диференціальної діагностики ГТФ стрептококової та нестрептококової етіології, вирішення якого повинно сприяти оптимізації стартового лікування даного захворювання у дітей.
Мета роботи — оцінити діагностичне значення загальноклінічних та імунологічних показників у верифікації гострих стрептококових тонзилофарингітів у дітей для оптимізації стартового етіотропного лікування.
Матеріали і методи
Для досягнення поставленої мети сформовано дві клінічні групи. Першу (I, основну) групу становили 10 дітей із діагнозом «гострий стрептококовий тонзилофарингіт», у яких етіологія захворювання підтверджена позитивними результатами стрептатесту та культурального дослідження мазка із зіва. До другої (II) клінічної групи увійшло 16 пацієнтів із гострими тонзилофарингітами нестрептококової етіології, про що свідчили негативні результати стрептатесту та бактеріального дослідження мазків зі слизової мигдаликів та задньої стінки глотки. Середній вік пацієнтів основної групи становив 5,6 ± 1,2 року, групи порівняння — 6,3 ± 0,9 року (р > 0,05). Частка хлопчиків серед хворих I клінічної групи становила 32,3 ± 3,5 %, серед дітей II групи — 35,4 ± 3,1 % (рφ > 0,05). За основними клінічними характеристиками групи були порівнянними.
Усім дітям проводили імунологічне дослідження крові ІІ–ІІІ рівнів. Вміст Т-лімфоцитів (CD3), Т-хелперів (CD4), Т-кілерів/супресорів крові (CD8) та В-лімфоцитів (CD22) визначали методом імунофлуоресценції з використанням наборів моноклональних антитіл.
Отримані результати дослідження аналізували за допомогою методів біостатистики та клінічної епідеміології. При нормальному розподілі використовували параметричні методи аналізу з оцінкою відмінностей за Стьюдентом (критерій t). Обробку даних проводили з використанням пакета прикладних програм Sтатіsтіса 7.0. Для встановлення діагностичної цінності тестів визначали їх чутливість (ЧТ), специфічність (СП), передбачувану позитивну (ППЦ) та негативну цінність (НПЦ). З позиції клінічної епідеміології оцінювали атрибутивний та відносний ризики, а також відношення шансів з обчисленням їх довірчих інтервалів (95% ДІ) [4].
Результати дослідження
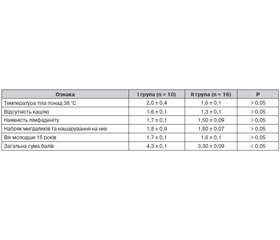
Для полегшення диференціальної діагностики бактеріальних та вірусних тонзилофарингітів та обґрунтування антибактеріальної терапії наразі широко використовується клінічна шкала Мак-Айзека [5, 7]. Орієнтуючись на це, клінічний стан усіх дітей, які надходили до стаціонарного відділення із діагнозом ГТФ, оцінювали за модифікованою шкалою Мак-Айзека, зокрема визначали: наявність температури тіла понад 38 °С, відсутність кашлю, наявність лімфаденіту і набряку мигдаликів та нашарування на них, вік молодше 15 років. Наявність кожної ознаки відповідала 1 балу (табл. 1).
Як видно з наведених даних, між групами спостереження не відмічено вірогідної різниці при оцінці кожної окремої клінічної ознаки, що входить до даної шкали, проте в пацієнтів основної групи загальна сума балів була вірогідно вищою порівняно з хворими групи порівняння. Однак з огляду на отримані результати (у дітей обох груп спостереження загальна сума перевищувала 3 бали) пацієнти із ГТФ як стрептококової, так і нестрептококової етіології потребували додаткового бактеріологічного дослідження або проведення стрептатесту для визначення лікувальної тактики. Водночас загальна сума балів за шкалою Мак-Айзека, що перевищувала 4 бали (дані, за яких ризик наявності БГСА сягає 50 % та вище) [5], реєструвалась у третини хворих (33,0 ± 4,2 %) I групи та лише в 4,0 ± 3,8 % хворих групи порівняння (Р < 0,05). Показники діагностичної цінності використання загальної суми балів за шкалою Мак-Айзека понад 4 бали для верифікації стрептококової етіології ГТФ виявились такими: ЧТ — 33 %, СП — 96 %, позитивна та негативна передбачувана цінність — 89,2 та 59 % відповідно, відносний ризик — 11,8 [95% ДІ 3,9–34,9], атрибутивний ризик — 0,48 при відношенні шансів 2,1 [95% ДІ 0,7–5,8]. Отже, враховуючи високу специфічність, але недостатню чутливість, даний діагностичний тест може використовуватись для підтвердження стрептококової етіології ГТФ, але тільки в комплексі з іншими більш чутливими клінічно-параклінічними критеріями.
Згідно з сучасними даними літератури, показано, що антигени БГСА можуть взаємодіяти з антигенами головного комплексу гістосумісності II класу, що експресуються на поверхні антигенпрезентувальних клітин із варіабельними ділянками ланцюга Т-лімфоцитів, спричинюючи їх проліферацію з подальшим інтенсивним вивільненням цитокінів [11, 12]. З огляду на це ми проаналізували зміни клітинної ланки імунітету в обстежених дітей для визначення їх діагностичного значення в підтвердженні стрептококової етіології ГТФ.
Порівняльний аналіз середнього вмісту імунокомпетентних Т-лімфоцитів у крові хворих на стрептококовий та нестрептококовий ГТФ показав, що в пацієнтів першої клінічної групи відмічено чітку тенденцію до підвищення вмісту в периферичній крові CD3-лімфоцитів, СD8-лімфоцитів, функція яких асоціюється з супресорною, та водночас зниження СD4-лімфоцитів, функція яких асоціюється з хелперною/індукторною (табл. 2).
Показано, що підвищений вміст CD3-лімфоцитів у периферичній крові (понад 30,0 %) визначався у 88,8 % дітей із гострим стрептококовим тонзилофарингітом та лише в 60,0 % представників ІІ групи (Рφ > 0,05). Показники діагностичної цінності підвищеного вмісту Т-лімфоцитів периферичної крові у підтвердженні стрептококової природи ГТФ були наступними: ЧТ — 88,8 %, СП — 40,0 %, ППЦ — 59,4 % та НПЦ — 77 %. Збільшений до зазначеного вище вміст CD3-лімфоцитів у периферичній крові асоціювався з ризиком наявності гострого тонзилофарингіту стрептококової етіології таким чином: АР — 0,9, ВР — 2,7 [95% ДІ 2,3–3,2], відношення шансів — 5,3 [95% ДІ 2,5–11,1].
Враховуючи вищенаведені дані, вважалось за доцільне проаналізувати діагностичне значення для підтвердження стрептококового генезу ГТФ у дітей такого комплексного клінічно-імунологічного показника, як оцінка стану за шкалою Мак-Айзека ≥ 4 бали та вміст CD3-лімфоцитів периферичної крові понад 30 %. Поєднання наведених результатів комплексного обстеження відмічалося у 60,0 ± 15,3 % випадків у I клінічній групі та лише в 12,5 ± 8,2 % хворих групи порівняння (Р < 0,05). Показники діагностичної цінності вищезазначеного тесту для підтвердження стрептококової етіології ГТФ відносно нестрептококової були такими: ЧТ — 60 %, СП — 87,2 %, позитивна та негативна передбачувана цінність — 82,7 та 68,6 %. Показники клінічно-епідеміологічного ризику стрептококової природи ГТФ за наведених вище результатів клінічно-імунологічного обстеження становили: відносний ризик — 2,6 [95% ДІ 1,5–4,5], атрибутивний ризик — 0,51, відношення шансів — 10,5 [95% ДІ 5,1–21,4]. Отже, при реєстрації даного клінічно-параклінічного показника ризик наявності стрептококової етіології ГТФ збільшується в 10 разів. Однак недостатня чутливість тесту унеможливлює його самостійне використання при проведенні диференціально-діагностичного пошуку між ГТФ стрептококового та нестрептококового генезу.
Відмічену чітку тенденцію до підвищеного вмісту Т-лімфоцитів, функція яких асоціюється з цитотоксичною/супресорною у дітей першої клінічної групи відносно групи порівняння. Слід відмітити, що показники відносного вмісту CD8-лімфоцитів у периферичній крові понад 10 % реєстрували у 88,8 % дітей першої клінічної групи та лише в 65,0 % пацієнтів із нестрептококовим ГТФ (Р > 0,05). Збільшений до зазначеного вище рівня вміст CD8-клітин асоціювався з ризиком наявності стрептококового ГТФ таким чином: атрибутивний ризик — 0,3, відносний ризик — 2,4 [95% ДІ 2,0–2,8], при відношенні шансів 4,3 [95% ДІ 2,0–8,9]. При цьому підвищення відносного вмісту Т-кілерів/супресорів у периферичній крові пацієнтів першої клінічної групи характеризувалося такими показниками діагностичної цінності даного параклінічного тесту у підтвердженні стрептококової етіології ГТФ: чутливість — 88,8 %, специфічність — 35,0 %, ППЦ — 57,2 % та НПЦ — 74,4 %.
Отримані нами результати збігаються з даними літератури, що вказують на провідну роль CD8-лімфоцитів у виконанні захисної функції організму шляхом їх активації, що викликає апоптоз соматичних клітин заражених, зокрема, бактеріями [6, 14]. З огляду на це проведено оцінку діагностичної цінності такого комплексного клінічно-параклінічного тесту, як оцінка стану дітей за шкалою Мак-Айзека ≥ 4 бали та вміст CD8-лімфоцитів у периферичній крові понад 10 % для підтвердження стрептококової природи ГТФ. Зазначений показник реєструвався у 80,0 ± 14,5 % хворих на стрептококовий ГТФ та у 18,7 ± 9,7 % дітей із ГТФ нестрептококової етіології (Р < 0,05). Чутливість даного тесту становила 80 %, специфічність — 81,3 %, позитивна передбачувана цінність — 81,1 %, негативна передбачувана цінність — 80,2 %. Ризик наявності стрептококової етіології ГТФ при реєстрації представленого критерію виявився таким: відносний ризик — 4,1 [95% ДІ 2,6–6,2], атрибутивний ризик — 0,6, співвідношення шансів — 17,5 [95% ДІ 8,6–35,3]. Отже, при використанні одночасного визначення вмісту в периферичній крові CD8-лімфоцитів понад 10 % із сумарною оцінкою клінічного стану за шкалою Мак-Айзека ≥ 4 бали значно підвищується специфічність тесту, але суттєво не впливає на чутливість, що дозволяє використовувати його при ранньому виявленні стрептококових ГТФ порівняно з нестрептококовими.
Установлено, що в більшості дітей першої клінічної групи реєструвався знижений відносний вміст Т-лімфоцитів, функція яких асоціюється з хелперно/індукторною. Так, вміст CD4 менше ніж 20,0 % визначався в 55,5 ± 16,5 % пацієнтів із стрептококовим ГТФ та лише у 20,0 ± 8,9 % випадків у II клінічній групі (Р > 0,05).
Оскільки під впливом Т-лімфоцитів-супресорів відбувається блокування дозрівання В-лімфоцитів [9], можна припустити, що знижений уміст останніх у периферичній крові непрямо відображував вираженість запальної відповіді організму, зумовленої бактеріальними факторами, зокрема бета-гемолітичним стрептококом групи А, та активне антитілоутворення.
Проте в дітей із гострим стрептококовим тонзилофарингітом відмічався вірогідно нижчий вміст CD22-лімфоцитів на противагу хворим групи порівняння. Так, відносний вміст даних клітин у периферичній крові представників першої клінічної групи становив 18,5 ± 1,3 %, а у пацієнтів із ГТФ нестрептококової етіології — 23,7 ± 1,4 % (Р < 0,05). Показники вмісту В-лімфоцитів у периферичній крові нижче від 18 % реєстрували у 44,4 % дітей, хворих на гострий стрептококовий тонзилофарингіт, на відміну від представників ІІ клінічної групи, де даний показник траплявся лише в 10 % пацієнтів (Р < 0,05).
Знижений до зазначеного вище рівня вміст CD22 асоціювався з ризиком наявності стрептококової етіології даного захворювання: атрибутивний ризик — 0,4, відносний ризик — 2,1 [95% ДІ 1,1–4,0], при відношенні шансів 7,2 [95% ДІ 3,4–15,4]. При цьому зниження відносного вмісту В-лімфоцитів у периферичній крові < 18 % (як тест із підтвердження стрептококової етіології ГТФ) супроводжувалося такими показниками діагностичної цінності: чутливість — 44,4 %, специфічність — 90,0 %, ППЦ — 81,4 %, НПЦ — 61,6 %. Таким чином, вірогідне зниження вмісту CD22-лімфоцитів менше 18,0 % у периферичній крові дітей із ГТФ вказує на ймовірну стрептококову етіологію, що дозволяє оптимізувати лікувальну тактику в даних пацієнтів за рахунок призначення антибактеріальних препаратів [12, 13].
З урахуванням наведених вище даних встановлено, що одночасне зниження вмісту CD22-лімфоцитів < 18 % та оцінка стану дітей за клінічною шкалою Мак-Айзека ≥ 4 бали відмічались у 42,0 ± 15,6 % хворих основної групи та в 6,5 ± 3,1 % пацієнтів групи порівняння (Р < 0,05). З огляду на це ми оцінили діагностичну цінність даного комплексного клінічно-імунологічного критерію в підтвердженні стрептококової етіології ГТФ у дітей, що були такими: ЧТ — 42 %, СП — 93,5 %, ППЦ — 88,6 %, НПЦ — 61,7 %, відносний ризик — 2,2 [95% ДІ 1,1–5,1], атрибутивний ризик — 0,48, відношення шансів — 10,4 [95% ДІ 4,2–25,3].
Орієнтуючись на наведені вище зміни імунологічних показників, ми провели оцінку діагностичної значущості такого комплексного імунологічного тесту, як вміст CD22-лімфоцитів менше 18 % та CD8-лімфоцитів понад 10 % у периферичній крові для підтвердження стрептококової природи ГТФ. Даний імунологічний тест відмічався у 70,0 ± 14,5 % дітей, хворих на стрептококовий ГТФ, та у 23,5 ± 11,7 % пацієнтів із нестрептококовим ГТФ (Р < 0,05). Показники діагностичної цінності наведеного імунологічного тесту в підтвердженні стрептококового ГТФ щодо нестрептококового варіанта були такими: ЧТ — 70 %, СП — 76,5 %, позитивна та негативна передбачувана цінність — 74,8 та 71,8 %, відносний ризик — 2,6 [95% ДІ 1,8–3,8], атрибутивний ризик — 0,46, відношення шансів — 7,6 [95% ДІ 4,1–14,2]. З огляду на недостатні показники діагностичної цінності даного параклінічного тесту його недоцільно самостійно використовувати при верифікації ГТФ стрептококового генезу у дітей.
Висновки
1. Сума балів клінічної оцінки за модифікованою шкалою Мак-Айзека понад 4 може використовуватися в комплексі при проведенні диференціально-діагностичного пошуку на користь ГТФ стрептококової етіології (специфічність — 96 %, позитивна передбачувана цінність — 89,2 %).
2. Враховуючи недостатню чутливість клінічних показників та низьку специфічність показників клітинної ланки імунної системи у дітей, їх недоцільно самостійно використовувати для підтвердження стрептококової етіології гострих тонзилофарингітів.
3. Достатні показники чутливості (80 %) та специфічності (81,3 %) дозволяють використовувати комплексні клінічно-імунологічні показники, що складаються із вмісту CD8-лімфоцитів понад 10 % у крові із сумарною оцінкою клінічного стану за шкалою Мак-Айзека ≥ 4 бали для підтвердження стрептококової природи ГТФ у дітей.
4. При оцінці клінічного стану дітей, хворих на гострий тонзилофарингіт, за шкалою Мак-Айзека ≥ 4 бали та одночасному визначенні вмісту CD3-лімфоцитів периферичної крові > 30 % ризик наявності стрептококової етіології ГТФ збільшується в 10 разів (відношення шансів — 10,5 [95% ДІ 5,1–21,4]).
5. При одночасному визначенні в дітей, хворих на ГТФ, такого комплексного клінічно-імунологічного тесту, як оцінка стану за модифікованою шкалою Мак-Айзека ≥ 4 бали, та вмісту CD22-лімфоцитів < 18 % у периферичній крові ризик наявності стрептококової природи захворювання підвищується більше ніж у 10 разів (відношення шансів — 10,4 [95% ДІ 4,2–25,3]).
1. Alan L. Acute pharyngitis: etiology and diagnosis / L. Alan // Pediatrics. — 1996. — № 3. — Р. 949–954.
2. Chen T. The Human Oral Microbiome Database: a web accessible resource for investigating oral microbe taxonomic and genomic information / T. Chen, J. Izard et al. // Database. — 2010. — Article ID baq13, doi:10/database/baq013.
3. Dewhirst F.E. The Human Oral Microbiome / F.E. Dewhirst, T. Chen, J. Izard // Journ. Bacteriol. — 2010. — Vol. 192, № 19. —P. 5002–5017.
4. Fletcher R.H. Clinical epidemiology — the essentials / R.H. Fletcher, S.W. Fletcher, E.H. Wagner. — London: William & Wilkins, Baltimore, 1982. — 223 p.
5. Lasseter G.M. In vitro evaluation of five rapid antigen detection tests for group A beta-haemolytic streptococcal sore throat infections / G.M. Lasseter // Fam. Pract. — 2009. — Vol. 26, № 6. — 2009. — Р. 437–444.
6. Pechera J.C. Clinical presentation of pharyngitis. Acute bacterial pharyngitis / J.C. Pechera G.M. Lasseter, C.A. McNulty, F.D. Richard Hobbs // Cambridge Publications. — 1994.
7. Steele R.W. Аntimicrobial therapy for pediatric patients / R.W. Steele, G.L. Kearns // Pediatric Clinics of North America. — 1989. — № 5 (Vol. 36). — Р. 1321–1349.
8. Бойкова Н.Э. Острые воспалительные заболевания глотки и гортани / Н.Э. Бойкова // Consilium medicum. — 2000. — № 8. — С. 332–337.
9. Лопатин А.С. Лечение острого и хронического фарингита / А.С. Лопатин // РМЖ. — 2001. — № 16–17. —С. 765–769.
10. Плужников М.С., Панова Н.В., Левин М.Я., Лавренова Г.В., Афанасьева И.А. Фарингит (клинико-морфологические аспекты и криохирургия) / Под ред. М.С. Плужникова. — СПб.: Диалог, 2006. — 120 с.
11. Рябова М.А. Боль в горле — всегда ли заболевание верхних дыхательных путей? / М.А. Рябова // Справочник поликлинического врача. — 2010. — № 1. — С. 32–37.
12. Фещенко Ю.И. Национальный конгресс по антибиотикотерапии: в центре внимания — защищенные аминопенициллины / Ю.И. Фещенко, Т.А. Перцева, Ю.М. Мостовой // Здоров’я України. — 2007. — № 22. — С. 41–45.
13. Шпынев К.В. Современные подходы к диагностике стрептококкового фарингита / К.В. Шпынев, В.А. Кречиков // КМАХ. — 2007. — № 9. — С. 20–33.

/54/54.jpg)
/55/55.jpg)