Украинский журнал хирургии 3-4 (26-27) 2014
Вернуться к номеру
Реактивна відповідь поліморфноядерних нейтрофільних гранулоцитів периферійної крові хворих на гострий панкреатит залежно від генезу
Авторы: Іващук С.І. - Буковинський державний медичний університет
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Вступ. Залишається не до кінця вивченою реактивна відповідь поліморфноядерних нейтрофільних гранулоцитів периферійної крові хворих на гострий панкреатит за різного етіологічного чинника.
Мета роботи. Дослідити системні взаємозв’язки показників реактивної відповіді поліморфноядерних нейтрофільних гранулоцитів периферійної крові та індикаторів системної запальної відповіді і захисту з урахуванням етіологічного чинника у хворих на гострий панкреатит.
Матеріал і методи. Обстежено 189 хворих, серед них було 45 (23,8 %) жінок, 144 (76,2 %) чоловіки віком від 23 до 77 років. Усі хворі мали набрякову форму гострого панкреатиту. Групу контролю становили 37 практично здорових осіб. Реактивну відповідь нейтрофільних гранулоцитів хворих на гострий панкреатит оцінювали за індексом реактивної відповіді нейтрофільних поліморфноядерних лейкоцитів, нейтрофільно-лімфоцитарним коефіцієнтом, індексом зсуву нейтрофілів і лейкоцитів, лімфоцитарно-гранулоцитарним індексом, індексом співвідношення нейтрофілів і моноцитів, лейкоцитарним і лімфоцитарним індексом, загальним показником співвідношення абсолютної кількості лейкоцитів і швидкості зсідання еритроцитів.
Результати та обговорення. Формування і перебіг гострого панкреатиту супроводжується зростанням у 7,56 раза реактивної відповіді нейтрофільних гранулоцитів за вираженої активації вроджених факторів і механізмів протиінфекційного захисту та їх переваги над адаптивним специфічним імунітетом. У хворих на алкогольний гострий панкреатит реактивна відповідь нейтрофілів знижена на 95,29 % порівняно з такою при біліарному. Клітинний протиінфекційний захист у хворих на біліарний гострий панкреатит зумовлений в основному моноцитами/макрофагами, тоді як за алкогольного панкреатиту превалює мікрофагальна система. Вакуолізація цитоплазми нейтрофілів периферійної крові спостерігалася у 9 (12,5 %) хворих на біліарний гострий панкреатит і не виявлена за алкогольного панкреатиту. Токсигенна зернистість нейтрофілів відмічена у 36 (30,77 %) хворих на алкогольний гострий панкреатит та 54 (75 %) хворих на біліарний.
Висновки. Встановлено, що реактивна відповідь нейтрофільних гранулоцитів периферійної крові та прояви інтоксикації більш виражені у хворих на біліарний гострий панкреатит порівняно з алкогольним панкреатитом.
Введение. Остается не до конца изученым реактивный ответ полиморфноядерных нейтрофильных гранулоцитов периферической крови больных с острым панкреатитом при разных этиологических факторах.
Цель работы. Исследовать системные взаимосвязи показателей реактивного ответа полиморфноядерных нейтрофильных гранулоцитов периферической крови и индикаторов системного воспалительного ответа и защиты с учетом этиологического фактора у больных с острым панкреатитом.
Материал и методы. Обследовано 189 больных, среди которых было 45 (23,8 %) женщин, 144 (76,2 %) мужчины в возрасте от 23 до 77 лет. Все больные имели отечную форму острого панкреатита. Группу контроля составили 37 практически здоровых лиц. Реактивный ответ нейтрофильных гранулоцитов больных с острым панкреатитом оценивали по индексу реактивного ответа нейтрофильных полиморфноядерных лейкоцитов, нейтрофильно-лимфоцитарному коэффициенту, индексу сдвига нейтрофилов и лейкоцитов, лимфоцитарно-гранулоцитарному индексу, индексу соотношения нейтрофилов и моноцитов, лейкоцитарному и лимфоцитарному индексу, общему показателю соотношения абсолютного количества лейкоцитов и скорости оседания эритроцитов.
Результаты и обсуждение. Формирование и течение острого панкреатита сопровождается возрастанием в 7,56 раза реактивного ответа нейтрофильных гранулоцитов при выраженной активации врожденных факторов и механизмов противоинфекционной защиты и их преимущества над адаптивным специфическим иммунитетом. У больных с алкогольным острым панкреатитом реактивный ответ нейтрофилов снижен на 95,29 % в сравнении с таковым при билиарном. Клеточная противоинфекционная защита у больных с билиарным острым панкреатитом обусловлена в основном моноцитами/макрофагами, тогда как при алкогольном панкреатите превалирует микрофагальная система. Вакуолизация цитоплазмы нейтрофилов периферической крови наблюдалась у 9 (12,5 %) больных с билиарным острым панкреатитом и не была выявлена при алкогольном панкреатите. Токсигенная зернистость нейтрофилов отмечена у 36 (30,77 %) больных с алкогольным острым панкреатитом и у 54 (75 %) пациентов с билиарным.
Выводы. Установлено, что реактивный ответ нейтрофильных гранулоцитов периферической крови и проявления интоксикации более выражены у больных с билиарным острым панкреатитом по сравнению с алкогольным панкреатитом.
The reactive response of peripheral blood polymorphonuclear neutrophils of patients to acute pancreatitis by different etiological factors remains not fully understood.
Objective. To investigate the system relationship of the parameters of the reactive response of peripheral blood polymorphonuclear neutrophils and indicators of systemic inflammatory response and protection, taking into account the etiological factor in patients with acute pancreatitis.
Materials and Methods. The study involved 189 patients, among them were 45 (23.8 %) women, 144 (76.2 %) men, aged 23 to 77 years. All the patients had edematous form of acute pancreatitis. The control group consisted of 37 healthy individuals. The reactive response of neutrophilic granulocytes of patients with acute pancreatitis was assessed by the index of reactive response of neutrophilic polymorphonuclear leukocytes, neutrophil-lymphocyte ratio, the shift index of neutrophils and leukocytes, lymphocyte-granulocyte index, the correlation index of neutrophils and monocytes, leukocyte and lymphocytic index, the general indicator of the correlation of the absolute quantity of leukocytes and erythrocytes sedimentation rate.
Results and Discussion. The formation and course of acute pancreatitis is accompanied by the increase in 7,56 times of the reactive response of neutrophilic granulocytes, with the evident activation of innate factors and anti-infective defense mechanisms and their advantages over adaptive specific immunity. The formation, development and progress of alcoholic acute pancreatitis is accompanied by the evident (in 5,05 times) activation of the reactivity of peripheral blood neutrophilic granulocytes. In patients with alcoholic acute pancreatitis the value of neutrophil-lymphocyte ratio significantly increases (in 3,10 times), indicating a significant advantage in the initial stage of alcoholic acute pancreatitis nonspecific protection by activation of neutrophilic granulocytes, by contrast, «professional» immunocompetent lymphocytes in this period show no activity and their concentration in peripheral blood is not changing. The significant increase (in 3,28 times) of the correlation index of neutrophils and monocytes indicates the evident activation of the microphage system of anti-infective defense compared to the activity of macrophage defense system.
In patients with alcoholic acute pancreatitis the reactive response of neutrophils reduced in 95,29 % compared with that to biliary one. Cellular anti-infective defense in patients with biliary acute pancreatitis is caused mainly by monocytes/macrophages, whereas for alcoholic pancreatitis the microphage system is prevalent. The vacuolization of peripheral blood neutrophils cytoplasm was observed in 9 (12,5 %) patients with biliary acute pancreatitis and was not detected in alcoholic pancreatitis. The neutrophils toxigenic granularity was observed in 36 (30,77 %) patients with alcoholic acute pancreatitis and in 54 (75 %) patients with the biliary one.
Conclusions. 1. The elevated intoxication (medium severity) minimizes the functional stimulated activity of factors and mechanisms of non-specific anti-infective defense of the organism of patients with acute pancreatitis: the suppressive effect of intoxication on the overall level of non-specific resistance of the patients organism generally decreases in 90,58 %.
2. In patients with alcoholic acute pancreatitis the nonspecific resistance index decrease in 2,53 times is due to the intoxication of organism mainly by the infectious and to a lesser extent, by the autoimmune process and alcohol.
3. The patients intoxication with biliary acute pancreatitis is accompanied by the limiting of the functional activity of non-specific factors and mechanisms of innate and acquired immune specific immune defense of patients, the reduction of the index of nonspecific resistance of the organism in 47,72 %.
4. The peripheral blood neutrophilic granulocytes reactive response and their toxigenic grain is more pronounced in the patients with biliary acute pancreatitis than in the patients with the alcoholic one. The cytoplasm vacuolization of neutrophilic granulocytes takes place exclusively in patients with biliary acute pancreatitis confirming the stronger organism intoxication of this genesis.
панкреатит, алкогольний, біліарний, нейтрофільні гранулоцити.
панкреатит, алкогольный, билиарный, нейтрофильные гранулоциты.
pancreatitis, alcoholic, biliary, neutrophilic granulocytes.
Статья опубликована на с. 86-93
Вступ
Гострий панкреатит (ГП) та загострення хронічного панкреатиту упродовж останніх 20 років продовжують посідати «почесне» друге місце за частотою у структурі гострої хірургічної патології органів черевної порожнини [1, 5, 10, 14]. Незважаючи на досягнуті значні успіхи у вивчення етіопатоґенезу захворювання, проведенні обґрунтованої інтенсивної терапії, застосуванні раціональної антибіотикотерапії та запровадженні міні-інвазивних методів хірургічного лікування, летальність залишається досить високою і коливається в межах 3,9–21,0 %, а післяопераційна, при інфікованому панкреонекрозі, сягає 80 % [2, 4, 9, 17].
Тяжкість перебігу ГП визначається першопричиною, пошкодженням ацинарних клітин, інтоксикацією, клітинною реактивністю організму, рівнем адаптаційного напруження, реактивною відповіддю (на перших фазах захворювання) поліморфноядерних нейтрофільних гранулоцитів (НГ), моноцитів/макрофагів периферійної крові, імунологічною реактивністю організму пацієнтів та інфікуванням вогнищ панкреонекрозу [6, 8, 11, 16].
Нейтрофільні гранулоцити (НГ) одними з перших імунокомпетентних клітин зустрічають патогенні та умовно-патогенні мікроорганізми, які проникають через захисні бар’єри організму — шкіру чи слизову оболонку. Вони надзвичайно чутливі щодо найменших змін гомеостазу, здатні швидко покидати кровоносне русло (капіляри) та активно атакувати мікроби на інші генетично чужорідні тіла, речовини в будь-якому місці і в будь-який час. Разом з тим НГ не мають надійної системи регенерації мембран, тому вони гинуть при перевантаженні патогенними чи умовно-патогенними мікроорганізмами. За вираженої мікробної контамінації НГ здійснюють надлишкову експресію вільних радикалів у мікрооточення. Якщо антиоксидантна система організму не в змозі їх знешкодити, то відбувається руйнування самих клітин продуцентів (НГ) [3, 7].
Активовані НГ секретують, поряд із продуктами гранул, широкий спектр доімунних та імунних цитокінів (цитокінів першого і другого порядку). Це надає НГ можливість не тільки впливати на стимуляцію активності інших імунокомпетентних клітин, а й регулювати адаптивну специфічну імунну відповідь. Слід враховувати, що за вираженої мікробної контамінації нейтрофіли змушені інтенсивно продукувати цитокіни, вільні радикали і здійснювати фагоцитоз мікробних клітин, формуючи ефективний протиінфекційний захист, часто ціною власного існування.
Однак, попри вагому функцію цієї популяції імунокомпетентних клітин, не до кінця вивченими залишаються питання реактивної відповіді (на перших фазах захворювання) поліморфноядерних НГ периферійної крові хворих на ГП в системній запальній відповіді при різних етіологічних чинниках, а тому вони потребують подальших досліджень.
Мета роботи. Дослідити системні взаємозв’язки показників реактивної відповіді поліморфноядерних нейтрофільних гранулоцитів периферійної крові та індикаторів системної запальної відповіді і захисту з урахуванням етіологічного чинника у хворих на ГП.
Матеріал і методи
У проспективному дослідженні взяло участь 205 хворих на ГП та загострення ХП, госпіталізованих до лікарні швидкої медичної допомоги м. Чернівці упродовж останніх чотирьох років. Скринінг та постановку діагнозу ГП здійснювали відповідно до діючих вітчизняних наказів МОЗ України [5] та рекомендацій Європейських товариств із діагностики та лікування гострих панкреатитів [10, 12, 15].
Етап скринінгу пройшло 189 хворих на ГП, котрі підписали інформовану згоду пацієнта на участь у дослідженні із наступним проведенням комплексу клінічно-лабораторно-діагностичних досліджень. Серед обстежених було 45 (23,8 %) жінок, 144 (76,2 %) чоловіки. Вік пацієнтів становив у середньому 45,10 ± 5,19 року для чоловіків, 53,20 ± 7,07 року для жінок (від 23 до 77 років). Усі хворі мали набрякову форму ГП. Групу контролю становили 37 практично здорових осіб відповідного віку та статі, у яких упродовж останніх 6 місяців не було гострих чи загострення хронічних запальних процесів любої локалізації.
Розрахунок гематологічних індексів і коефіцієнтів провели на підставі розширеного загальноклінічного аналізу крові, який виконувався на вналізаторі гематологічному CELL-DYN 3700 SL (виробник — Abbott Laboratories, США). Реактивну відповідь НГ організму хворих на ГП оцінювали за індексом реактивної відповіді нейтрофільних поліморфноядерних лейкоцитів, нейтрофільно-лімфоцитарним коефіцієнтом, індексом зсуву нейтрофілів і лейкоцитів, лімфоцитарно-гранулоцитарним індексом, індексом співвідношення нейтрофілів і моноцитів, лейкоцитарним і лімфоцитарним індексом, за загальним показником співвідношення абсолютної кількості лейкоцитів і швидкості зсідання еритроцитів (ШЗЕ).
Статистичну обробку виконували за допомогою прикладних програм MYSTAT 12 (Systat Software Inc., USA) і Scout 2008 Version 1.00.01 (U.S.Environmental Protection Agency, США). Достовірність даних для незалежних вибірок розраховували за t-критерієм Student (при розподілі масивів близькими до нормальних) чи U-критерієм Wilcoxon — Mann — Whitney (при нерівномірному розподілі). Аналіз якісних ознак — за критерієм x2. Різницю вважали достовірною при р < 0,05.
Результати та обговорення
Результати проведених розрахунків гематологічних індексів і коефіцієнтів щодо вивчення реактивної відповіді нейтрофільних гранулоцитів у периферійній крові хворих на гострий панкреатит наведені в табл. 1.
Формування і перебіг ГП супроводжується значним (Р < 0,05) зростанням (у 7,56 раза) реактивної відповіді НГ, що свідчить про виражену активацію вроджених факторів і механізмів протиінфекційного захисту у відповідь на запальний процес у підшлунковій залозі. Значення індексу реактивності НГ вказує на субкомпенсовану інтоксикацію організму хворих, що зумовлена мікробним чинником. Окрім цього, у хворих на ГП зростає у 2,53 раза нейтрофільно-лімфоцитарний коефіцієнт, що свідчить про зростання відносної кількості НГ і перевагу активації неспецифічних факторів у протиінфекційному захисті над адаптивним специфічним імунітетом.
Посилена активація НГ у хворих на ГП демонструється показником зростання індексу зсуву нейтрофілів у 7,53 раза при запальному процесі за інтоксикації середнього ступеня тяжкості. Зростання індексу зсуву лейкоцитів у периферійній крові хворих на ГП у 2,52 раза свідчить про активацію запального процесу та порушення факторів і механізмів неспецифічного вродженого протиінфекційного і специфічного імунного захисту пацієнтів із ГП. Це підтверджується і зниженням лімфоцитарно-гранулоцитарного індексу у 2,54 раза.
Зниження у 4,36 раза індексу співвідношення абсолютної кількості лейкоцитів і ШЗЕ свідчить про інтоксикацію середнього ступеня тяжкості, яка в основному зумовлена інфекційним процесом.
Зниження у 2,56 раза лейкоцитарного індексу свідчить про перевагу клітинної ланки протиінфекційного захисту (фагоцитозу) у хворих на ГП на перших етапах розвитку запального процесу. Зниження загального показника співвідношення абсолютної кількості лейкоцитів і ШЗЕ на 38,28 % вказує на переважання інтоксикації, зумовленої мікробними факторами (ендотокcинами та екзотоксинами), хоча також існує й автоімунний процес.
Таким чином, підвищений рівень інтоксикації (середній ступінь тяжкості) мінімізує функціональну стимульовану активність факторів і механізмів неспецифічного протиінфекційного захисту організму хворих на ГП, про що свідчить супресивна дія інтоксикації на загальний рівень неспецифічної резистентності організму хворих у цілому, яка знижується на 90,58 %. Саме тому проведення еферентної детоксикаційної корекції на перших етапах лікування є необхідною імунологічною маніпуляцією у цей період.
Результати вивчення реактивної відповіді нейтрофільних гранулоцитів периферійної крові хворих на алкогольний гострий панкреатит (АГП) наведені у табл. 2.
Формування, розвиток і перебіг АГП супроводжується вираженою (у 5,05 раза) активацією реактивності НГ периферійної крові. Це знаходить своє підтвердження у значеннях і змінах інших аналітичних імуногематологічних індексів і коефіцієнтів. Так, у хворих на АГП суттєво зростає значення нейтрофільно-лімфоцитарного коефіцієнту у 3,10 раза, що свідчить про значну перевагу на початковому етапі розвитку АГП неспецифічного захисту за рахунок активації НГ, на противагу цьому «професійні» імунокомпетентні лімфоцити в даний період не проявляють активності, а їх концентрація в периферійній крові не зазнає змін. Активність НГ периферійної крові призводить до суттєвого (у 4,93 раза) зростання зсуву цієї популяції імунокомпетентних клітин (нейтрофілів).
Зміни індексу зсуву нейтрофільних лейкоцитів, а також індексу зсуву лейкоцитів вказують на тяжкий запальний процес, який супроводжується вираженою інтоксикацією, пов’язаною із інфекційним процесом, а також деградацією клітин і тканин. Цю концепцію підтверджує значення індексу співвідношення нейтрофілів і моноцитів, яке зростає у 1,94 раза (на 94,16 %); а також зниження індексу співвідношення абсолютної кількості лейкоцитів і ШЗЕ у 3,20 раза. Суттєве зниження останнього свідчить про значне переважання мікробної інтоксикації при запальному процесі у хворих на АГП.
Зниження значення лейкоцитарного індексу у 3,07 раза і лімфоцитарного індексу у 3,11 раза підтверджує те, що на даному етапі (початок клінічної маніфестації АГП) активність клітинної ланки як неспецифічного, так і специфічного протиінфекційного захисту переважає над такою гуморальної ланки імунної системи.
Зниження у 2,53 раза індексу неспецифічної резистентності, на нашу думку, зумовлене інтоксикацією організму хворих на АГП, спричиненою переважно інфекційним і меншою мірою автоімунним процесом, а також не останню роль у цьому процесі відіграє вживання алкоголю. Усе перераховане свідчить про зниження функціональної активності факторів і механізмів неспецифічного протиінфекційного захисту організму хворих на АГП.
Результати вивчення реактивної відповіді нейтрофільних гранулоцитів периферійної крові хворих на біліарний гострий панкреатит (БГП) наведені у табл. 3.
У хворих на БГП наявна виражена активація нейтрофільних гранулоцитів за значенням індексу реактивної відповіді НГ, який зростає у цих хворих у 9,83 раза. Стимуляцію активності НГ також підтверджує зростання нейтрофільно-лімфоцитарного коефіцієнту у 2,21 раза.
Зростання індексів зсуву нейтрофілів і лейкоцитів периферійної крові хворих на БГП свідчить про виражений активний прогресуючий запальний процес і порушення імунологічної реактивності (функціональної активності факторів і механізмів неспецифічного та імунного специфічного захисту).
Лімфоцитарно-гранулоцитарний індекс, який дозволяє диференціювати автоінтоксикацію і бактеріальну інтоксикацію організму хворих на БГП, знижується у 2,02 раза, що свідчить про перевагу інфекційної інтоксикації.
Суттєве зростання (у 3,28 раза) індексу співвідношення нейтрофілів і моноцитів вказує на значно виражену активацію мікрофагальної системи протиінфекційного захисту порівняно з активністю макрофагальної захисної системи. Остання, крім ефективного фагоцитозу, бере участь в імунологічному розпізнанні і презентації Т-лімфоцитам антигенів. Усе це є свідченням того, що формування і розвиток БГП супроводжується вираженою активацією поліморфноядерних НГ периферійної крові.
Зниження лейкоцитарного індексу у 2,19 раза та лімфоцитарного у 2,21 раза дозволяє говорити про те, що у хворих на БГП клітинна ланка протиінфекційного неспецифічного та імунного специфічного захисту на перших етапах захворювання переважає за своєю ефективністю гуморальні механізми захисту.
Наявність у хворих на БГП інтоксикації, зумовленої інфекційним процесом та, меншою мірою, автоімунним, призводить до лімітування функціональної активності факторів і механізмів неспецифічного вродженого і специфічного набутого імунного протиінфекційного захисту організму хворих, що підтверджується зниженням на 47,72 % індексу неспецифічної резистентності організму.
Таким чином, формування, розвиток і перебіг на перших етапах маніфестації БГП супроводжується вираженою активацією реактивної відповіді нейтрофільних поліморфних гранулоцитів периферійної крові хворих на БГП.
Як вказувалося вище, на реактивну відповідь нейтрофілів периферійної крові хворих на АГП впливав апоптоз. Тому в цих хворих встановлена інфекційна та автоімунна інтоксикація на фоні впливу алкоголю. З метою виявлення відмінностей впливу (алкогольного і біліарного) на розвиток ГП нами проведено порівняльний аналіз показників реактивної відповіді НГ периферійної крові хворих на ГП алкогольного і біліарного ґенезу. Результати встановлення реактивної відповіді НГ периферійної крові хворих на ГП у порівняльному аспекті залежно від ґенезу наведені у табл. 4.
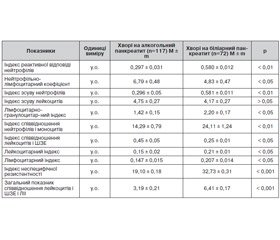
У хворих на АГП знижена на 95,29 % реактивна відповідь нейтрофільних гранулоцитів порівняно з такими показниками у хворих на БГП та індекс зсуву нейтрофілів на 96,28 %, що свідчить про посилення загальної інтоксикації організму хворих на АГП. Підтвердженням цього є збільшення на 13,91 % індексу зсуву лейкоцитів.
Зниження у хворих на АГП лімфоцитарно-гранулоцитарного індексу на 54,93 % свідчить про те, що у цих пацієнтів інфекційна інтоксикація переважає над інтоксикацією автоімунного процесу, а зниження індексу співвідношення нейтрофілів і моноцитів вказує, що у хворих на БГП перевага у протиінфекційному захисті належить моноцитам/макрофагам, а у хворих на АГП клітинний протиінфекційний захист зумовлений більшою мірою мікрофагальною системою (нейтрофіли).
Зростання у хворих на АГП індексу співвідношення абсолютної кількості лейкоцитів і ШЗЕ на 80,0 % підтверджує думку про суттєве зростання екзогенної інтоксикації (інфекційної та алкоголю) організму хворих.
Зниження лейкоцитарного (на 40,0 %) і лімфоцитарного (на 40,82 %) індексів у хворих на АГП порівняно з такими показниками у хворих на БГП свідчить про те, що в останніх, клітинний захист здійснюється більш ефективно моноцитами/макрофагами, а у хворих на АГП – за рахунок активації нейтрофільних лейкоцитів. При цьому в обох групах хворих на ГП гуморальні фактори протиінфекційного захисту проявляють меншу активність і малоефективні.
Таким чином, сказане вище вказує на те, що алкоголь, який став пусковим механізмом формування та перебігу ГП, негативно впливає на формування реактивної відповіді НГ периферійної крові хворих на АГП, мінімізуючи реактивну відповідь НГ, що призводить до зниження неспецифічного протиінфекційного захисту організму пацієнтів.
У кінцево-диференційованих (сегментоядерних), короткоживучих НГ при активації спостерігаються різноспрямовані дії, які пов’язані з активацією генів, кодуючих регуляцію синтезу різноманітних білків, що забезпечують стабільність гомеостазу як гуморальних, так і клітинних факторів протиінфекційного захисту [13]. Окрім змін в експресії генів, мають місце зміни рівнів мРНК у нейтрофілах людини при їх експозиції з бактеріями, що стає важливим у функціональній активації НГ щодо синтезу доімунних та імунних цитокінів і хемокінів, адгезивних молекул; ферментів; речовин, що регулюють ріст та апоптоз імунокомпетентних та інших клітин. Така активація функції НГ проходить у периферійній крові здорової людини та в організмі людини, хворої на ГП, за наявності інтоксикації, зумовленої інфекційним та автоімунним процесом, тоді як на фоні вживання алкоголю НГ зазнають негативної дії і порушується функція чутливості НГ до змін в організмі хворої людини.
Нейтрофільні лейкоцити на підвищену інтоксикацію в організмі реагують появою токсигенної зернистості та вакуолізації цитоплазми нейтрофілів. Вакуолізації цитоплазми нейтрофілів периферійної крові хворих на АГП не виявлено у жодного пацієнта, проте вона спостерігалася у 9 (12,5 %) хворих на БГП.
Токсигенна зернистість виявлена у 36 (30,77 %) хворих на алкогольний ГП. Із них у 27 (23,08 %) пацієнтів вона оцінена на 1+, а у 9 (7,7,69 %) — оцінена на 2+. Разом з тим токсигенна зернистість НГ виявлена у 54 (75 %) хворих на біліарний ГП; вона оцінена у 36 (50 %) пацієнтів як 1+, у 9 (12,5 %) — як 2+, в інших 9 (12,5 %) осіб — як 3+.
Таким чином, у хворих на ГП підвищується рівень реактивної відповіді НГ периферійної крові, і це підвищення залежить від чинника, що зумовив патологічний процес. Реактивна відповідь НГ периферійної крові більш виражена у хворих на БГП, і менша активація НГ спостерігається у хворих на АГП. З нашої точки зору, зменшення рівня реактивної відповіді НГ у хворих на АГП зумовлене лімітуючою дією останнього на функціональну активність короткоживучих НГ. Разом з тим токсигенна зернистість НГ більш виражена у хворих на БГП. Вакуолізація цитоплазми нейтрофілів виявляється тільки у НГ периферійної крові хворих на БГП.
Характер перебігу і тяжкість захворювання запального процесу визначає ступінь екзогенної та ендогенної інтоксикації та імунна реактивність організму хворого. Перераховане вище, рівень адаптаційного напруження, клітинна реактивність організму (ступінь інтоксикозу), реактивна відповідь НГ периферійної крові, хворих на ГП, залежить і від ґенезу — алкогольний чи біліарний ГП.
Висновки
1. Підвищений рівень інтоксикації (середній ступінь тяжкості) мінімізує функціональну стимульовану активність факторів і механізмів неспецифічного протиінфекційного захисту організму хворих на гострий панкреатит (ГП): супресивна дія інтоксикації на загальний рівень неспецифічної резистентності організму хворих загалом знижується на 90,58 %.
2. У хворих на алкогольний ГП зниження індексу неспецифічної резистентності у 2,53 раза зумовлене інтоксикацією організму переважно інфекційним і, меншою мірою, автоімунним процесом та алкоголем.
3. Інтоксикація хворих на біліарний ГП супроводжується лімітуванням функціональної активності факторів і механізмів неспецифічного вродженого і специфічного набутого імунного протиінфекційного захисту організму хворих, зниженням індексу неспецифічної резистентності організму на 47,72 %.
4. Реактивна відповідь нейтрофільних гранулоцитів (НГ) периферійної крові та їх токсигенна зернистість більш виражені у хворих на біліарний, ніж на алкогольний ГП. Вакуолізація цитоплазми НГ наявна виключно у хворих на біліарний ГП, що підтверджує сильнішу інтоксикацію організму саме за даного ґенезу.
Перспективи подальших досліджень. Встановлення можливих генетичних механізмів формування гострого панкреатиту з урахуванням етіологічного чинника та статі.
1. Бабінець Л.С. Хронічний панкреатит: діагностика і лікування, алгоритми динамічного спостереження лікарем загальної практики — сімейної медицини на засадах доказової медицини / Л.С. Бабінець // «Здоров'я України». — 2012. — № 1 (23). — С. 61–63.
2. Велигоцкий Н.Н. Острый панкреатит / Н.Н. Велигоцкий, А.В. Горбилич, А.Ю. Бодрова // Международный медицинский журнал. — 2009. — № 1. — С. 63–69.
3. Казмірчук В.Є. Клінічна імунологія і алергологія / В.Є. Казмірчук, Л.В. Ковальчук. — Вінниця: Нова книга, 2006. — 528 с.
4. Кондратенко П.Г. Тактика лечения больных с острым небилиарным асептическим некротическим панкреатитом в зависимости от длительности заболевания / П.Г. Кондратенко, И.Н. Джансыз, А.П. Кондратенко // Укр. журнал хірургії. — 2014. — № 2 (25). – С. 36–41.
5. Наказ МОЗ України від 02.04.2010 №297 «Про затвердження стандартів та клінічних протоколів надання медичної допомоги зі спеціальності «Хірургія» / МОЗ. — К.: МОЗ, 2010. — Режим доступу: http://www.moz.gov.ua/ua/portal/dn_20100402_297.html.
6. Ничитайло М.Ю. Панкреонекроз. Профілактика інфікування та лікування інфекційних ускладнень / М.Ю. Ничитайло, О.П. Кондратюк, Ю.В. Снопок // Український журнал хірургії. — 2009. — № 4. – С. 104–108.
7. Фагоцитарна і секреторна активність нейтрофілів і моноцитів периферійної крові пацієнтів із синдромом хронічної втоми / І.Й. Сидорчук, Л.І. Сидорчук, С.А. Левицька [та ін.] // Клінічна та експериментальна патологія. — 2014. — Т. ХІІІ, № 1 (47). — С. 126–128.
8. Alteration of peripheral blood lymphocyte subsets in acute pancreatitis / Miroslawa Pietruczuk, Milena I Dabrowska, Urszula Wereszczynska-Siemiatkowska [et al.] // World J. Gastroenterol. — 2006. — Vol. 12 (33). — Р. 5344–5351.
9. Diagnosis and management of acute pancreatitis and its complications / Carolyn S. Dupuis, Veronica Baptista, Giles Whalen [et al.] // Gastrointestinal Intervention. — 2013. — Vol. 2, Issue 2. — P. 36–46.
10. Diagnosis and treatment of acute pancreatitis: the position statement of the Italian Association for the study of the pancreas / R. Pezzilli, G. Uomo, A. Zerbi [et al.] // Dig. Liver Dis. — 2008. — Vol. 40 (10). — P. 803–808.
11. Different profiles of cytokine expression during mild and severe acute pancreatitis / Zilvinas Dambrauskas, Nathalia Giese, Antanas Gulbinas [et al.] // World J. Gastroenterol. – 2010. — Vol. 15. — Р. 1845–1853.
12. Exocrine pancreatic insufficiency in adults: a shared position statement of the Italian association for the study of the pancreas. / R. Pezzilli, A. Andriulli, C. Bassi [et al.] // World J. Gastroenterol. — 2013. — Vol. 19(44). — P. 7930–46.
13. Gene expression profiling provides insight into the pathophysiology of chronic granulomatous disease / Kobayshi S.D., Voyich J.M., Braughton K.R. [et al.] // J. Immunol. – 2004. — Vol. 172, № 1. — P. 636–643.
14. Lindkvist B. Diagnosis and treatment of pancreatic exocrine insufficiency / B. Lindkvist // World J. Gastroenterol. – 2013. — Vol. 19 (42). — P. 7258–7266.
15. Management of pancreatic exocrine insufficiency: Australasian Pancreatic Club recommendations / J. Toouli, A.V. Biankin, M.R. Oliver [et al.] // Med. J. Aust. — 2010. – Vol. 19 (3). — P. 461–467.
16. Pezzilli R. Immunological Aspects of Acute Respiratory Distress Syndrome in Acute Pancreatitis / R. Pezzilli // Immuno-Gastroenterology. — 2013. — Vol. 2, Issue 2. — P. 104–108.
17. Sudeep R. Shah Doing less and less: Continuing evolution towards a less invasive approach to infected pancreatic necrosis / Sudeep R. Shah // Indian. J. Surg. — 2010. — Vol. 72. — P. 179–180.

/88/88.jpg)
/89/89.jpg)
/90/90.jpg)