Журнал «Здоровье ребенка» 6 (57) 2014
Вернуться к номеру
Вибір раціональної антибактеріальної терапії у дітей з бактеріальними захворюваннями органів дихання в умовах зростання рівня антибіотикорезистентності
Авторы: Леженко Г.О., Пашкова О.Є. - Запорізький державний медичний університет; Пантюшенко Л.І. - КУ «Запорізька обласна клінічна дитяча лікарня» ЗОР
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
У роботі розглядаються проблеми етіології бактеріальних респіраторних захворювань у дітей, а також антибактеріальної резистентності клінічних штамів збудників даної патології. Установлено, що в 52,7 % випадків збудником бактеріальних захворювань органів дихання в дітей виступали бактерії роду Haemophilus. Проведений аналіз антибіотикограм показав, що на сучасному етапі стартовим антибактеріальним препаратом емпіричної терапії бактеріальних інфекцій дихальних шляхів у дітей виступають цефалоспорини ІІІ покоління.
В работе рассматриваются проблемы этиологии бактериальных респираторных инфекций у детей и антибактериальной резистентности клинических штаммов возбудителей данной патологии. Установлено, что в 52,7 % случаев бактериальных инфекций дыхательных путей у детей были бактерии рода Haemophilus. Проведенный анализ антибиотикограмм показал, что на современном этапе стартовым антибактериальным препаратом эмпирической терапии бактериальных инфекций дыхательных путей у детей являются цефалоспорины ІІІ поколения.
The paper addresses the problems of the etiology of bacterial respiratory diseases in children, as well as antibiotic resistance of clinical strains of this pathology. It is found that in 52.7 % of cases, the causative agent of bacterial respiratory diseases in children was Haemophilus bacteria genus. The performed analysis of antibiogram showed that at the present stage starting antibacterial drug for empirical treatment of bacterial respiratory tract infections in children are the third generation cephalosporins.
бактеріальні інфекції дихальних шляхів, рецидивуючий бронхіт, діти, антибіотикорезистентність, цефподоксиму проксетил.
бактериальные инфекции дыхательных путей, рецидивирующий бронхит, дети, антибиотикорезистентность, цефподоксима проксетил.
bacterial respiratory tract infections, recurrent bronchitis, children, antibiotic resistance, cefpodoxime proxetil.
Статья опубликована на с. 25-30
Респіраторні інфекції — поширена проблема, що виникає в клінічній педіатричній практиці. Довгий час препаратом вибору для терапії бактеріальних інфекцій дихальних шляхів у дітей і дорослих були пеніциліни, але з часом стало з’являтися все більше резистентних до цих антибіотиків штамів. Резистентність збудників інфекцій дихальних шляхів становить глобальну проблему в усьому світі. На сьогодні відмічається тенденція до стирання межі між госпітальними та позалікарняними штамами мікроорганізмів у зв’язку з розвитком стійкості до цілих груп антибіотиків та формуванням мультирезистентності. Найпоширеним механізмом бактеріальної резистентності (близько 80 % усіх випадків) є ферментативне розщеплення антибіотика [9]. Резистентність мікроорганізмів може бути пов’язана і зі зниженням проникності зовнішніх структур бактеріальної клітини, що сприяє формуванню стійкості одночасно до декількох груп антибіотиків. Найчастіше причиною цього явища стає повна або часткова втрата пуринових білків [1]. Стійкість може виникнути внаслідок мутацій. Найчастіше антибактеріальна резистентність поширюється шляхом горизонтального переносу генів під час трансдукції, трансформації або кон’югації. Причому обмін генами може відбуватися навіть між бактеріями різних видів. Набута таким чином стійкість поширюється дуже швидко за рахунок розмноження стійких штамів.
Однією з причин появи стійкості до протимікробних препаратів виступає необґрунтоване та неадекватне їх застосування. Як наслідок, раніше чутливі штами стають резистентними. Стійкість бактерій до антибіотиків є основною причиною, що обмежує ефективність антибактеріальної терапії при інфекційних захворюваннях. Ефективна антибактеріальна терапія неможлива без визначення чутливості патогенів до протимікробних засобів, однак її починають ще до отримання результатів визначення чутливості патогенів до антибіотиків. Тому знання рівня резистентності патогенних бактерій до антимікробних препаратів украй важливе для проведення адекватної емпіричної терапії.
Метою даного дослідження було вивчення активності антибіотиків щодо патогенних та умовно-патогенних штамів мікроорганізмів, виділених у пацієнтів із бронхолегеневими захворюваннями.
Матеріали та методи дослідження
Бактеріологічний моніторинг збудників бронхолегеневих захворювань проведений у 332 дітей віком від 3 до 14 років, жителів м. Запоріжжя та Запорізької області, які перебували на лікуванні в Запорізькій обласній клінічній дитячій лікарні у 2013–2014 рр. Висів патогенів здійснювали на готові поживні середовища, виготовлені в заводських умовах: кров’яний агар колумбійський («Біомер’є», Франція), селективний шоколадний агар («Біомер’є», Франція). Чутливість до антибіотиків гемофілів визначалася диско-дифузним методом на шоколадному агарі з факторами росту, що виготовлений компанією «Біомер’є» (Франція). Чутливість до пеніцилінів визначалася диско-дифузним методом із використанням оксацилінового диска (1 мкг). Визначення видів та чутливості до антибіотиків грампозитивних та грамнегативних бактерій проводилося на бактеріологічному аналізаторі Vitek 2 Compact («Біомер’є», Франція) з використанням програмного забезпечення AES: GlobalCLSI-based+Phenotypic: 19.04.2012. Чутливість до антибіотиків враховувалася відповідно до таблиць SLSI та EUCAST [21].
Результати дослідження
Етіологічна структура збудників респіраторних захворювань у дітей, які перебували під нашим спостереженням, подана в табл. 1.
Як свідчать наведені дані, бактерії роду Haemophilus відіграють основну роль в етіології інфекції дихальних шляхів, при якій частка вказаних мікроорганізмів становить 52,7 % випадків.
Проведені дослідження чутливості патогенної мікрофлори до антибіотиків показали, що основна частина бактерій роду Haemophilus (92 %) здатна до синтезу цефінази, що обумовлювало резистентність мікроорганізмів до амінопеніцилінів, карбоксипеніцилінів та уреїдопеніцилінів. У 24 % випадків виділені штами гемофільної палички проявляли стійкість до амоксициліну клавуланату, у 74 % штамів відмічена резистентність до ампіциліну. Набута резистентність до ампіциліну бактерій роду Haemophilus обумовлена продукцією плазмідних β-лактамаз ТЕМ-1 та ROB-1. Окрім ампіциліну, указані ферменти частково гідролізують цефалоспорини І покоління, але не активні щодо препаратів ІІ–ІІІ покоління [19]. Останнім часом стали з’являтися дані про штами H.influenzae, які стійкі до ампіциліну та амоксициліну і не продукують b-лактамази [20]. Такі мікроорганізми отримали назву β-lactamase negative ampicillin-resistance (BLNAR). Їх стійкість пов’язана зі зміною пеніцилінозв’язуючих білків або зниженням проникності зовнішньої клітинної мембрани, у результаті чого вони стають резистентними до інгібіторозахищених пеніцилінів і до окремих цефалоспоринів [18]. У випадках наявності капсульованих штамів Haemophilus мікроорганізми, що були виділені, мали високу чутливість до цефалоспоринів ІІ–ІІІ покоління. L-форми гемофільної палички в 63,6 % випадків мали набуту резистентність до всіх типів b-лактамаз, однак проявляли чутливість до фторхінолонів та левоміцетину, у 36,4 % випадків проявляли помірну чутливість до цефалоспоринів ІІ–ІІІ покоління на тлі високої чутливості до фторхінолонів та левоміцетину. Частота виявлення резистентних штамів Haemophilus influenzae до макролідів становила 89 %. Резистентність до макролідів пов’язують з наявністю у Haemophilus influenzae фонової активності механізмів активного виведення [4]. Переважна більшість штамів Haemophilus influenzae з мікробіологічної точки зору належать до «дикої» популяції, позбавленої додаткових детермінант резистентності до цих антибактеріальних препаратів. Однак in vivo при прийомі в рекомендованих дозах концентрації макролідів в органах і тканинах виявляються недостатніми для забезпечення ерадикації патогена [9].
Проведена оцінка чутливості грампозитивних бактерій Staphylococcus haemoliticus та Staphylococcus aureus до дії антибактеріальних препаратів показала резистентність до пеніциліну, оксациліну/метициліну (табл. 2).
Стійкість стафілококів до β-лактамних антибактеріальних препаратів пов’язують або з продукцією β-лактамаз, або з наявністю додаткового пеніцилінзв’язуючого білка — ПЗБ2а. Установлення та диференціювання цих двох механізмів резистентності дозволяє надійно прогнозувати активність усіх β-лактамних антибіотиків без оцінки чутливості до кожного з цих препаратів [13]. Резистентність стафілококів до метициліну часто обумовлена іншими механізмами резистентності. Метицилінрезистентні стафілококи часто проявляють мультирезистентність [9]. Виявлено високу частоту резистентності даних мікроорганізмів до рифампіцину та фторхінолонів. Відповідальними механізмами стійкості стафілококів до рифампіцину виступають мутації гена, що кодує мРНК-полімеразу. Механізми стійкості до хінолонів у Staphylococcus остаточно не встановлені [1]. Стафілококи є природно резистентними до хінолонів першого покоління. Резистентність до фторхінолонів інших поколінь виникає при селекції резистентних мутантів. Вони проявляють перехресну резистентність до усіх аналогів препарату [9].
Резистентність до еритроміцину проявляли 88,9 % штамів Staphylococcus haemoliticus та 33,3 % штамів Staphylococcus aureus, що пов’язано з продукцією метилази, відповідальної за диметилування специфічного аденіну на 23 S РНК. Це спричиняє зміну у структурі РНК, знижуючи спорідненість до макролідів [9]. Рівень резистентності до триметоприму/сульфаметоксазолу становив 100 %. Стійкість мікроорганізмів до цих двох компонентів забезпечується за допомогою кількох механізмів: зміни ферментних мішеней (ди- та тетрагідрофолатредуктаз для триметоприму та дигідроптероатсинтази для сульфоніламідів) і гіперпродукування цих ферментів [9].
Серед протестованих антибіотиків найбільшу активність щодо Staphylococcus haemoliticus та Staphylococcus aureus мали кліндаміцин, тетрациклін, тигециклін та квінупристин/дальфопристин. Staphylococcus haemoliticus у 94,4 % випадків був стійкий до гентаміцину, що зумовлено набуттям інактивуючих ферментів. Гентаміцин зберігав активність щодо Staphylococcus aureus, хоча рівень резистентності становив 20,8 %. Нечутливість до ванкоміцину була встановлена в 38,9 % ізолятів Staphylococcus haemoliticus та 39,1 % штамів Staphylococcus aureus. Точний механізм резистентності стафілококів до ванкоміцину на сьогодні не встановлено, хоча його пов’язують зі збільшенням товщини клітинної стінки та концентрації пеніцилінзв’язуючих білків 2 та 2а [6]. Механізм розвитку стійкості стафілококів до лінезоліду, яку було виявлено у 27,8 % штамів Staphylococcus haemoliticus та 45,8 % штамів Staphylococcus aureus, пов’язаний із модифікацією рибосомальної мішені дії, що реалізується в мутаціях гена 23SrRNA [17].
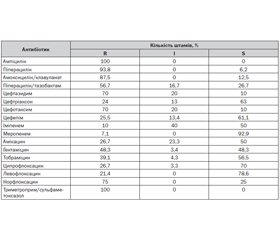
Найбільші рівні резистентності було виявлено в умовно–патогенних збудників Klebsiella pneumoniaе. Klebsiella pneumoniae не завжди має антибіотикорезистентність, але легко набуває цю властивість за допомогою плазмід [22].
Було зареєстровано високу частоту штамів, резистентних до цефтазидиму та цефотаксиму (70 %) (табл. 3), що в більшості випадків було обумовлено продукцією плазмідних b-лактамаз розширеного спектра (БЛРС). Незважаючи на те, що БЛРС пригнічуються тазобактамом, чутливість до піперациліну/тазобактаму не перевищила 26,7 %, що можна пояснити гіперпродукцією ферментів. Значну поширеність стійких штамів Klebsiella pneumoniaе було зареєстровано й до не-β-лактамних антибіотиків.
Рівень резистентності до норфлоксацину становив 75 %. Антибактеріальна дія хінолонів обумовлена інгібуванням реплікації бактеріальної ДНК за допомогою впливу на ДНК-гіразу. Стійкість бактерій до хінолонів пов’язують із двома причинами: змінами в генах, що приводять до зміни структури ДНК-гірази — ферменту, який викликає реплікацію бактеріальної ДНК, або зниженням проникнення хінолонів через клітинну стінку грамнегативних бактерій. В обох випадках це відбувається внаслідок мутації хромосомних генів. Мутації, пов’язані зі структурними змінами в ДНК-гіразі, обумовлені дезорганізацією в гір-А- та гір-В-генах, що кодують функцію субодиниць гірази А і В [15].
Було встановлено 100% резистентність Klebsiella pneumoniaе до триметоприму/сульфаметоксазолу. Найбільш частим механізмом резистентності до сульфаніламідів у клінічних штамів Klebsiella pneumoniaе виступають плазміди резистентності, що обумовлено наявністю альтернативних сульфаніламідрезистентних варіантів дигідроптероатсинтетази [9].
Також установлено низьку активність амікацину (50 %), гентаміцину (48,3 %) та тобраміцину (56,5 %) за рахунок наявності резистентних та помірно резистентних штамів. Основним механізмом, що визначає стійкість Klebsiella pneumoniaе до аміноглікозидів, є утворення специфічних ферментів аміноглікозидацетилтрансферазою ААС (3)-І та ААС (6')-І, що інактивують ці антибіотики. Модифікований у результаті реалізації зазначеного механізму антибіотик втрачає здатність зв’язуватися з рибосомами і пригнічувати біосинтез білка [16]. Найменша частота стійких штамів Klebsiella pneumoniaе була зареєстрована до меропенему (резистентність 7,1 %), ципрофлоксацину (резистентність 26,7 %) та левофлоксацину (резистентність 21,4 %).
Таким чином, аналіз антибіотикорезистентності дозволив виявити певні тенденції й найбільш перспективні антибактеріальні препарати для лікування інфекцій респіраторного тракту до визначення антибіотикочутливості їх збудників. Установлені дані свідчать, що на сучасному етапі оптимальним стартовим антибактеріальним препаратом емпіричної терапії бактеріальних інфекцій дихальних шляхів у дітей виступають цефалоспорини ІІІ покоління. При виборі препарату даного покоління слід враховувати, що інфекційні процеси дихальних шляхів у більшості випадків є захворюваннями, які потребують амбулаторної допомоги. Тому препаратами вибору переважно виступають пероральні форми цефалоспоринів ІІІ покоління. У зв’язку з цим нашу увагу привернув препарат Цефодокс, активний щодо грампозитивної і грамнегативної флори та стійкий до дії β-лактамаз.
Особливості фармакокінетики препарату забезпечують збереження необхідної концентрації діючої речовини в плазмі крові протягом 12 годин, що обумовлює можливість ерадикації збудників [8, 14]. Цефподоксиму проксетил — препарат, створений за технологією Prodrug, тобто це проліки, що стають активними лише в стінці тонкої кишки, де вони перетворюються на активну форму — цефподоксим. Зазначена технологія дозволяє підвищити біодоступність препарату та мінімізує низку побічних дій, притаманних антибактеріальним препаратам, — порушення мікробіоценозу шлунково-кишкового тракту. Крім того, технологія Prodrug дозволяє підвищити оральну абсорбцію препарату, захистити активну речовину від руйнування, вирішити питання захисту від дії соляної кислоти шлунка, забезпечити високу швидкість всмоктування. Після одноразового й багаторазового прийому препарату через 1,9–3,1 години досягається терапевтична концентрація 1,0–4,5 мг/л. Препарат добре розподіляється в органах і тканинах. У легеневій тканині протягом 3–6 годин концентрація препарату становить від 0,6–0,9 до 0,5–0,8 мг/кг, тобто 70–80 % від концентрації в плазмі крові, у слизовій бронхів — 0,9 мг/кг (50 %), в альвеолярних клітинах — 0,1–0,2 мг/кг (10 %), а в плевральній і запальній рідині накопичується до 70–100 % від концентрації в плазмі крові [2]. Концентрація цефподоксиму в легеневій тканині через 6–8 годин вище від МПК90 для таких респіраторних збудників: M.(B.)catarrhalis — у 2 рази, H.influenzae і S.pneumoniae — у 20 разів, S.pyogenes — приблизно в 70 разів [3]. Цефодокс має тривалий період напіввиведення. Цефодокс призначається перорально у вигляді таблеток або суспензії з розрахунку 10 мг на 1 кг маси тіла на добу. Розрахункова доза приймається у 2 прийоми через 2 години після їжі протягом 7–10 днів.
Власний досвід застосування цефподоксиму проксетилу в терапії дітей, хворих на пневмонію, рецидивуючий бронхіт, синусит, що викликані найбільш поширеними збудниками, у тому числі і Haemophilius influenzae, показав високу ефективність препарату, здатність до повної ерадикації патогену та його безпечність [10–12]. Крім того, накопичена велика доказова база щодо ефективності застосування цефподоксиму проксетилу в терапії бактеріальних респіраторних захворювань у дітей. Перш за все це вітчизняне проспективне дослідження «Цеф-Просто», де було показано високу ефективність препарату (88 % — висока та 10,2 % — помірна ефективність) у лікуванні бактеріальних захворювань органів дихання в дітей, а також доведено високий рівень безпеки препарату [5]. У проспективному дослідженні «Центр» було показано, що ефективність застосування препарату Цефодокс становила 93,1 % у хворих на позагоспітальну пневмонію [7].
Слід зазначити добру переносимість препарату Цефодокс, приємний смак та зручність у дозуванні. Побічних ефектів у хворих, що знаходилися під спостереженням, ми не спостерігали.
Відсутність ефекту при застосуванні цефалоспоринів ІІІ покоління з високим ступенем вірогідності виступає свідченням наявності резистентної мікрофлори, що потребує застосування інших препаратів з урахуванням даних про антибіотикорезистентність.
Висновки
1. На сучасному етапі відбувається зміна мікробного спектра та зростання резистентності основних збудників респіраторних інфекцій до антибактеріальних препаратів.
2. Основу адекватної етіотропної терапії бактеріальних захворювань органів дихання в дітей становить емпірична стартова антимікробна терапія з урахуванням збудника, що передбачається, та його можливої антибіотикорезистентності.
3. Застосування цефалоспорину ІІІ покоління Цефодокс як стартової антибактеріальної терапії захворювань органів дихання в дітей є раціональним та ефективним і може бути використане як препарат вибору.
1. Белоусов Ю.Б. Клиническая фармакология и фармакотерапия (руководство для врачей) / Ю.Б. Белоусов, В.С. Моисеев, В.К. Лепахин. — М.: Универсум, 2006. — 920 с.
2. Бережной В.В. Опыт использования препарата «Цефодокс» в комплексной терапии гнойных синуситов у детей / В.В. Бережной, В.Г. Козачук, И.Б. Орлюк [и др.] // Современная педиатрия. — 2007. — № 3. — С. 88–92.
3. Волосовец А.П. Цефодокс (цефподоксима проксетил): трехлетний анализ клинического использования в педиатрии / А.П. Волосовец, С.П. Кривопустов, О.Л. Дзюба [и др.] // Современная педиатрия. — 2009. — № 4. — С. 34–38.
4. Волосовец А.П. Результаты многоцентрового исследования «Цеф-ПРОСТО» (цефподоксима проксетил в стартовой терапии внебольничной пневмонии у детей) в Украине / А.П. Волосовец, А.Е. Абатуров, Л.В. Беш и др. // Современная педиатрия. — 2011. — № 2(36). — С. 107–112.
5. Выделение, идентификация и определение чувствительности к антибиотикам Haemophilus influenzae: Метод. рекомендации для микробиологов // Клин. микробиол. антимикроб. химиотерапия. — 2000. — Т. 2, № 2. — С. 93–109.
6. Дехнич А.В. Выявление резистентности к метициллину и другим бета-лактамным антибиотикам методом скрининга: Методическое пособие / А.В. Дехнич. — М., 1998.
7. Дядык А.И. Опыт применения цефподоксима у больных с внегоспитальными пневмониями (Результаты проспективного открытого исследования «ЦЕНТР») / А.И. Дядык, А.Э. Багрий, Н.Л. Суровцева [и др.] // Ліки України. — 2009. — № 8. — С. 73–75.
8. Диференційоване застосування антибактеріальних препаратів в педіатрії (по матеріалах IX Всеукраїнської науково-практичної конференції «Актуальні питання педіатрії») // Новости медицины и фармации. — 2007. — № 21–22. — С. 230–231.
9. Жель Ф. Від антибіотикограми до рецепту / Ф. Жель, М. Шомара, М. Уебер [та ін.] // Логос. — 2007. — С. 87–89.
10. Леженко Г.О. Досвід застосування Цефодоксу в лікуванні позалікарняних пневмоній та рецидивуючих бронхітів у дітей / Г.О. Леженко, О.Є. Пашкова // Здоровье ребенка. — 2010. — № 4. — С. 29–31.
11. Леженко Г.О. Обґрунтування вибору тактики фармакотерапії гострих синуситів у дітей / Г.О. Леженко, О.Є. Пашкова, Л.І. Пантюшенко // Современная педиатрия. — 2012. — № 3. — С. 95–98.
12. Леженко Г.О. Роль Haemophilus influenzae у формуванні інфекційної патології в дітей / Г.О. Леженко, О.Є. Пашкова, Л.І. Пантюшенко // Здоровье ребенка. — 2013. — № 1. — С 67–72.
13. Методические указания по определению чувствительности микроорганизмов к антибактериальным препаратам. Государственное санитарно-эпидемиологическое нормирование Российской Федерации. — Методические указания. МУК 4.2. 1890–04. — Москва, 2004.
14. Нові перспективи використання пероральних цефалоспоринов в педіатрії. По матеріалах V Конгресу педіатрів України, 15–17 жовтня, м. Київ // Здоров’я України. — 2008. — № 24/1. — С. 36–37.
15. Практическое руководство по антиинфекционной химиотерапии / Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. — Смоленск, 2007. — 464 с.
16. Семенов В.М. Микробиологические и биологические аспекты резистентности к антимикробным препаратам / В.М. Семенов, Т.И. Дмитраченко, И.В. Жильцов // Медицинские новости. — 2004. — № 2. — С. 10–17.
17. Bouza E. Linezolid: pharmacokinetic characteristics and clinical studies / E. Bouza, P. Munoz // Clin. Microbiol. Infect. — 2001. — Vol. 7 (Suppl. 4). — P. 75–82.
18. Burry A. Susceptibility of в-lactamasee producting and nonproducting ampicillin–resistance strains of Haemophilus influenzaе to ceftibuten, cefaclor, cefuroxime, cefixime, cefotaxime and amoxicillin clavulanic acid / A. Burry, P. Fuchs, M. Pfaller // Antimicrob. Agents Chemother. — 1993. — Vol. 37. — P. 14–18.
19. Hoban D. The PROTEKT surveillance study: antimicrobial susceptibility of Haemophilus influenza and Moraxella catarrhalis from community–acquired respiratory tract infections / D. Hoban, D. Felmingham // J. Antimicrob. Chemother. — 2002. — Suppl. S1. — P. 49–59.
20. Jones R.1994–95 survey of Haemophilus influenza susceptibility to tenorally administered agents / R. Jones, M. Jacobs, J. Washington, M.A. Pfaller // Diagn. Microbiol. Infect. Dis. — 1997. — Vol. 27. — P. 75–83.
21. Routine internal quality control as recommended by EUCAST. Version 3.1, valid from 2013–01–01.
22. Struelens M.J. European NDM–1 Survey Participants: New Delhimetallo-beta-lactamase 1-producing Enterobacteriaceae: emergence and responsein Europe / M.J. Struelens, D.L. Monnet, A.P. Magiorakos [et al.] // Euro Surveill. — 2010. —Vol. 15 (46). — P. 19716.

/26/26.jpg)
/27/27.jpg)
/28/28.jpg)