Журнал «Здоровье ребенка» 4 (55) 2014
Вернуться к номеру
Эхинококкоз сердца у ребенка
Авторы: Сухарева Г.Э. - ГУ «Крымский государственный медицинский университет им. С.И. Георгиевского», г. Симферополь
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье представлено описание эхинококковой болезни с поражением сердца и собственное клиническое наблюдение эхинококковой болезни редкой локализации — полиорганного эхинококкоза с поражением сердца, печени и почек у ребенка 11 лет, успешно прооперированного в кардиохирургическом центре. Послеоперационный катамнез составил 12 лет.
У статті наведено опис ехінококової хвороби з ураженням серця і власне клінічне спостереження ехінококової хвороби рідкісної локалізації — поліорганного ехінококозу з ураженням серця, печінки і нирок у дитини 11 років, успішно прооперованої в кардіохірургічному центрі. Післяопераційний катамнез становив 12 років.
The article describes hydatid disease involving the heart and own clinical observation of hydatid disease of rare localization — multiple organ echinococcosis with lesion of the heart, liver and kidneys in 11-year-old child, successfully operated in the cardiac surgery center. Postoperative catamnesis was 12 years.
эхинококк, сердце, дети.
ехінокок, серце, діти.
echinococcus, heart, children.
Статья опубликована на с. 143-149
Эхинококкоз относится к хроническим заболеваниям, обусловленным поражением органов и тканей человека личинками ленточного гельминта эхинококка. Распространение паразита происходит не только среди людей, занимающихся животноводством, но и среди городского населения [1–3]. В последние годы отмечено увеличение заболеваемости эхинококкозом в Крыму, чему могли способствовать возросшая миграция крымско-татарского населения из Средней Азии, ухудшение социальных условий жизни сельского населения, поставки из эндемичных очагов зараженных продуктов при одновременном снижении санитарно–эпидемиологического контроля, что делает актуальным данное сообщение.
Эхинококковые заболевания человека и животных были известны в глубокой древности. Первые описания эхинококкоза принадлежат врачам античного мира, главным образом представителям школы Гиппократа. Термин «эхинококк» введен в 1801 году после того, как была изолирована половозрелая форма Тaenia echinococcus из тонкой кишки собаки. Возбудителем эхинококкоза является личиночная стадия ленточного гельминта, относящегося к типу Plathelmintes, классу Cestodea (рис. 1А).
Жизненный цикл эхинококка совершается со сменой двух хозяев. Окончательными хозяевами, в организме которых паразитирует половозрелая стадия эхинококка, являются: домашняя собака, волк, шакал, лисица, рысь и другие плотоядные животные. Промежуточными хозяевами, в организме которых развивается личиночная (пузырчатая) стадия эхинококка, служат: овца, крупный рогатый скот, свинья, буйвол, лошадь, коза, обезьяна, некоторые грызуны (белка, заяц), а также человек. Заражение эхинококкозом человека и других промежуточных хозяев происходит в результате проглатывания яиц эхинококка. Зрелые, набитые яйцами членики эхинококка выделяются наружу вместе с экскрементами собаки. Яйца рассеиваются во внешней среде, а также загрязняют морду, язык, шерсть собаки. С шерсти или языка собаки онкосферы могут попасть человеку в рот через руки и пищу, а также непосредственно с языка собаки, если он позволяет ей облизывать свое лицо. Поэтому тесное общение с инвазированной собакой может послужить причиной заражения эхинококкозом. Инвазированная собака может долго оставаться источником заражения эхинококкозом человека и животных, так как во внешней среде онкосферы эхинококка весьма устойчивы. В некоторых случаях механическими переносчиками яиц эхинококка могут быть овцы, а также рогатый скот. Доение овец и коров, а в особенности стрижка овец приводят иногда к загрязнению онкосферами одежды и рук человека, не исключена возможность заражения и при употреблении в пищу сырых овощей, если огород, где они выращивались, был загрязнен экскрементами эхинококкозной собаки. Причиной заражения может служить любая пища, не защищенная от мух, которые перелетают на нее с экскрементов зараженных собак [1, 2] (рис. 1Б).
Взрослая особь (E.granulosus) — мелкий гельминт длиной до 5 мм, обитающий в тощей кишке представителей семейства псовых. Человек становится промежуточным хозяином, заглатывая яйца, из которых выходят зародыши, проникающие в слизистую кишечника и затем в систему портального кровообращения. Большая их часть задерживается в печени (поэтому печень чаще других органов поражается эхинококкозом — от 44 до 85 %). Часть зародышей проходит печеночный барьер, через нижнюю полую вену, правое предсердие, правый желудочек и через малый круг кровообращения (МКК) попадает в легкие, однако некоторые попадают в большой круг кровообращения (БКК) и заносятся в другие органы. В литературе есть указания, что заражение эхинококкозом может произойти не только через пищеварительный тракт, но также аэрогенным путем, через раневую поверхность, конъюнктиву глаз и по слюнным протокам. Личинки, не подвергшиеся фагоцитированию и разрушению, превращаются в эхинококковые кисты, представляющие собой однокамерные образования, заполненные жидкостью, состоящие из наружной слоистой кутикулы и внутреннего (зародышевого) герментативного слоя. В полости пузыря, заполненного жидкостью, нередко свободно плавают сколексы (гидативный песок), дочерние и внучатые пузырьки. Жидкость обладает токсическими и аллергическими свойствами [1, 3, 8].
Эхинококкозом заражаются обычно в детском возрасте, причем до времени обнаружения болезни отмечается латентный период от 5 до 20 лет. Характер симптомов зависит от локализации, формы и скорости роста кисты и вызываемых ею патологических изменений. У больных с инвазией E.granulosus симптомы в момент постановки диагноза, как правило, отсутствуют. Киста может быть обнаружена случайно при рентгенологическом исследовании. Ввиду медленного развития паразита неосложненный период заболевания может длиться годами. Аллергические проявления (зуд, крапивница и др.) характерны, но не постоянны. Выделяют 4 стадии клинических проявлений при эхинококкозе:
1. Синдром опухоли живота (печени, брыжейки, почек и т.д. с желтухой, гематурией и др.), нередко с обсеменением брюшины, или синдром внутригрудной опухоли.
2. Синдром лихорадки при нагноении кисты, которое одновременно приводит к гибели паразита.
3. Аллергический синдром в виде зуда, крапивницы, эозинофилии вследствие сенсибилизации организма чужеродным белком паразита, периодически поступающим в кровь; в редких случаях при прорыве кисты в ток крови он может быть даже в виде тяжелого, порой смертельного анафилактического шока.
4. Эмболический синдром — множественная эмболия органов сколексами паразитов, например, при разрыве внутрисердечной кисты [1, 2].
До настоящего времени это заболевание часто являлось неожиданной находкой на аутопсии (рис. 2).
К редким локализациям эхинококкоза относятся поражения органов грудной и брюшной полостей (за исключением печени и легких), мочеполовой системы, органов опоры и движения, головного и спинного мозга, сердца и др. [8]. Несмотря на это, интерес к эхинококкозу сердца возрос, так как имеется возможность хирургического лечения данных больных [4, 6]. В отечественной и зарубежной литературе описано около 350 случаев обнаружения эхинококковых пузырей в сердце. Анализ приведенных наблюдений показал, что эхинококковые кисты сердца чаще бывают единичными и достигают больших размеров, реже — множественными. Касаясь локализации эхинококка в сердце, необходимо отметить, что нет ни одного участка сердца, который не поражался бы эхинококкозом. Наиболее часто кисты располагаются в мышце левого (ЛЖ) и правого желудочков (ПЖ), межжелудочковой перегородке (МЖП), реже — в предсердии и области ушка. Преимущественное расположение кист в стенке ЛЖ ближе к верхушке сердца и МЖП, очевидно, зависит от хорошей васкуляризации. Важной особенностью эхинококкоза сердца является ранняя гибель паразита материнской кисты, что, по-видимому, зависит от особенностей строения сердечной мышцы и ее функции, вследствие чего киста, не достигая значительных размеров, гибнет. При этом гибель паразита сопровождается появлением дочерних пузырей, что характеризует особенность жизненного цикла финны эхинококка. В мышце сердца вокруг материнской паразитарной кисты образуется нежная соединительнотканная оболочка, а экзогенный рост дочерних пузырей напоминает несколько кист. Нередкими осложнениями при гибели интрамуральной кисты является ее омелотворение. В силу того, что при локализации кисты в мышце сердца фиброзная капсула слабо выражена, даже при небольших размерах кисты происходит истончение стенки сердца, а это сопровождается формированием диффузных аневризматических образований. Поражение миокарда может быть первичным и вторичным [5, 7, 9–12].
При первичном поражении из онкосферы, проникшей из кишечника через стенку тонкой кишки в кровь и оттуда в миокард, образуется пузырь. В этом случае пузырь в миокарде будет одиночным. При первичном поражении сердца чаще всего происходит развитие эхинококкового пузыря в миокарде ЛЖ. Развитие эхинококка в сердце может быть и вторичным из головок, почкующихся на стенках эхинококковых пузырей, обычно находящихся в печени. После прорыва пузыря головки попадают в кровь и кровотоком могут заноситься в миокард. Множественность эхинококковых пузырей в перикарде и миокарде указывает на вторичное их происхождение. Эхинококковый пузырь может развиваться в любом отделе сердца, но вторичное поражение происходит чаще в миокарде отделов правого сердца. Пузыри могут быть различной величины, от образований меньше вишневой косточки до размеров апельсина. Постепенно увеличивающийся эхинококковый пузырь сдавливает окружающий миокард, вызывая в нем ишемию мышечных волокон, в то время как пролиферация соединительнотканных волокон создает более или менее толстую фиброзную оболочку. Если пузырь отмирает, то его содержимое мутнеет, в стенках пузыря происходит отложение извести или окостенение с возможным полным выздоровлением. Если содержимое пузыря инфицируется с развитием нагноения, то может образоваться абсцесс и развиться гнойный перикардит. Возможно развитие признаков сухого или экссудативного перикардита. Если пузырь лопается и опорожняется в околосердечную сумку или в полости сердца (если это был «материнский пузырь»), то происходит высев головок в БКК и МКК и образуются пузыри вторичного порядка. При поражении эхинококком МЖП могут быть признаки расстройства проводимости между предсердиями и желудочками, вплоть до развития картины полной атриовентрикулярной блокады. Могут появляться приступы пароксизмальной тахикардии. При проникновении головок в БКК могут быть признаки заноса эмболов в артерии внутренних органов, а при проникновении в МКК — признаки эмболической закупорки легочных артерий [13].
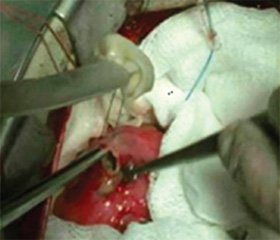
Так как при эхинококкозе сердца консервативное лечение невозможно, единственным методом остается эхинококкэктомия. Первая успешная операция относится к 1921 г. Многие авторы отмечают, что при эхинококкозе сердца дооперационная терапия противогельминтными препаратами смертельно опасна! На ее фоне всегда происходит гибель кисты, деструкция стенок с разрывом кисты и последующими грозными осложнениями. Поэтому при эхинококкозе сердца химиотерапию следует проводить только после полного удаления всех кист [6, 7] (рис. 3, 4).
В качестве иллюстрации эхинококкоза сердца у детей предлагаем вашему вниманию историю болезни ребенка Ф., 11 лет, находившегося в отделении кардиоревматологии КРУ «ДКБ» г. Симферополя с 3.08 по 7.08.2000 с диагнозом: гельминтоз. Полиорганный эхинококкоз с поражением сердца, печени и почек. Из анамнеза болезни, со слов родителей, известно, что в течение 6 месяцев до начала развернутых клинических проявлений заболевания мальчика беспокоили боли в области сердца, которые родители связывали с физическими нагрузками (занятия спортом) и интенсивностью роста, однако к врачам не обращались. Резкое ухудшение состояния наступило 31.07.2000, когда у ребенка развилась острая аллергическая реакция по типу отека Квинке, сопровождаемая зудом, уртикарной сыпью, повышением температуры до 39–40 °С, что родители связали с приемом растворимого напитка. Мальчик был доставлен в реанимационное отделение Керченской ЦРБ, где на фоне проведения интенсивной терапии состояние ребенка улучшилось, однако сохранялся болевой синдром в левой половине грудной клетки, тахикардия, фебрильная лихорадка. При рентгенографии органов грудной клетки выявлена кардиомегалия, на ЭКГ — признаки ишемии миокарда (рис. 5).
Ребенок с диагнозом «острый перикардит» в экстренном порядке был переведен в кардиоревматологическое отделение РДКБ. При поступлении в стационар состояние было тяжелым. Беспокоили слабость, чувство страха, сердцебиение, кардиалгии, сохранялась субфебрильная температура.
Из анамнеза жизни известно, что ребенок от 2-й, нормально протекавшей беременности, 2-х родов. Беременность и роды протекали без патологии, в дальнейшем рос и развивался соответственно возрасту. Детскими инфекционными заболеваниями не болел. Аллергических реакций ранее отмечено не было. Наследственность не отягощена. Бытовые условия удовлетворительные. Проживает в частном доме: в хозяйстве имеются корова и собака. При объективном обследовании состояние тяжелое, сознание ясное. Неврологический статус без особенностей. Кожа бледная, влажная, цианоз носогубного треугольника. Физическое развитие гармоничное. Отеков нет. Периферические лимфоузлы не изменены. Костно-мышечная система без патологических изменений. Носовое дыхание свободное, частота дыхания — 22 в 1 мин. Одышки нет. Перкуторно над легкими ясный легочный звук, аускультативно дыхание везикулярное, хрипов нет. Верхушечный толчок в 5-м межреберье, разлитой. Перкуторно границы относительной сердечной тупости: правая — на 0,5 см кнаружи от правой грудинной линии, верхняя — 3-е межреберье, левая — на 2,5 см кнаружи от левой среднеключичной линии. Аускультативно тоны ослаблены, тахикардия. Частота сердечных сокращений (ЧСС) — 110 в 1 мин. Короткий систолический шум на верхушке. Пульс симметричный на обеих руках, ритмичный, удовлетворительного наполнения и напряжения. Пульс на бедренных артериях удовлетворительный. Артериальное давление на руках: правая — 115/60 мм рт.ст., левая — 100/60 мм рт.ст., на ногах — 125/80 мм рт.ст. Живот безболезненный. Печень +2 см из-под края реберной дуги, селезенка не пальпируется. Стул без особенностей. Мочеиспускание свободное, диурез достаточный. В стационаре было проведено обследование: в общем анализе крови — умеренная эозинофилия до 9 %. С-реактивный протеин — ++. Остальные анализы без патологических изменений. При рентгеноскопии грудной клетки: тень сердца расширена в обе стороны за счет правого предсердия и ЛЖ. Верхушка сердца приподнята. Пульсация ЛЖ снижена, аритмична, в виде дополнительных, слабовыраженных сокращений. В левой боковой проекции — ЛЖ увеличен. ЭхоКГ: выявлено увеличение ЛЖ, гипертрофия МЖП, задней стенки ЛЖ. Сократительная способность миокарда сохранена. В области верхушки ЛЖ визуализируется округлое образование размером 80 x 60 мм с плотными стенками толщиной до 6–7 мм, неоднородной эхоструктуры (многокамерная киста?) (рис. 6).
/147/147.jpg)
При УЗИ печени: печень +2 см, эхоплотность умеренно повышена, печеночные ходы не расширены, сосудистый рисунок сохранен, эхоструктура неоднородна за счет наличия кист, в правой доле — 32 мм, левой доле — 30 мм, капсула их слабо выражена (рис. 7).
/148/148.jpg)
УЗИ почек: правая — 107 x 40 мм, паренхима обычной эхогенности, лоханка диаметром 9 мм, чашечки — 5–7 мм; левая — 116 x 46 мм, паренхима умеренно эхоусилена за счет наличия гипоэхогенных участков в нижнем полюсе 15 x 10 мм. На ЭКГ — признаки гипертрофии миокарда ЛЖ. Патологический зубец Q с амплитудой до 10 мм в I, AVL, V4-V6. Подъем ST над изолинией в V3. Единичные правожелудочковые экстрасистолы. На основании вышеизложенного был поставлен диагноз: гельминтоз. Полиорганный эхинококкоз с поражением сердца, печени и почек. В экстренном порядке ребенок был отправлен в НИССХ им. Н.М. Амосова АМН Украины для решения вопроса об оперативном лечении, где диагноз был подтвержден и проф. В.В. Лазоришинцем проведена операция. Интраоперационно: перикард значительно утолщен. Киста диаметром 6–8 см, локализована в области верхушки ЛЖ, с прорастанием всей его стенки, стенка кисты фиброзирована. Содержимое кисты отсосано шприцем и отсосом, киста вскрыта, из ее полости удалены 5 кист (одна диаметром 4–5 см, остальные — мелкие), полость обработана 2% раствором формалина и йодом, ушита. Выписан ребенок в удовлетворительном состоянии. В раннем послеоперационном периоде состояние ребенка компенсированное, патологических изменений со стороны внутренних органов обнаружено не было. Сохранялось расширение границ сердца в поперечнике. Печень выступает из-под края реберной дуги на 2 см. Лабораторные данные без патологии. При рентгенографии органов грудной клетки выявлено усиление легочного рисунка за счет сосудистого компонента. На ЭКГ: ритм синусовый, ЧСС — 79 в 1 мин. Сохраняется патологический зубец Q и отрицательный Т в отведениях I, AVL, а в отведениях V4-V6 положительная динамика в виде исчезновения патологического Q и элевации ST. Признаки внутрижелудочковой блокады в области верхушки. ЭхоКГ показала остаточное увеличение ЛЖ, гипертрофию МЖП в области верхушки до 11 мм. Выпота в перикарде нет. В послеоперационном периоде ребенку было проведено три курса химиотерапии альбендазолом в дозировке 10 мг/кг в сутки; продолжительность курса — 3 недели с перерывом в 1 месяц. В последующем была произведена операция на печени. Учитывая высокую вероятность рецидива, диспансерное наблюдение за ребенком осуществлялось 1 раз в 6 месяцев на протяжении 2 лет, затем 1 раз в год до 18 лет. Проведено скрининговое обследование близких родственников больного для выявления паразитарных кист, однако кисты обнаружены не были. Наблюдение за больным продолжается совместно со взрослыми кардиологами, в настоящий момент пациенту 23 года, состояние здоровья хорошее, данных о рецидиве заболевания нет (рис. 8).
Таким образом, несмотря на то, что эхинококкоз сердца является очень редкой локализацией, педиатрам и детским кардиологам необходимо о нем помнить, так как имеется возможность эффективного хирургического лечения.
1. Геллер И.Ю. Эхинококкоз / И.Ю. Геллер. — М.: Медицина, 1989. — 208 с.
2. Дейнека И.Я. Эхинококкоз человека / И.Я. Дейнека. — М.: Медицина, 1968. — 376 с.
3. Мусаев Г.Х. Гидатидный эхинококкоз: диагностика и комплексное лечение: Автореф. дис... д-ра мед. наук / Г.Х. Мусаев. — М., 2000. — 230 с.
4. Петровский Б.В. Хирургия эхинококкоза / Б.В. Петровский, О.Б. Милонов. — М.: Медицина, 1985. — 216 с.
5. Перельман М.И. Эхинококкоз сердца и перикарда / М.И. Перельман, И.И. Платов, В.С. Моисеев // Хирургия. — 1996. — № 9. — С. 62–71.
6. Травин Н.О. Хирургия эхинококкоза сердца и легких: Автореф. дис... д-ра мед. наук / Н.О.Травин. — М., 2007. — 239 с.
7. Шевченко Ю.Л. Эхинококкоз сердца / Ю.Л. Шевченко, Г.Х. Мусаев, И.А. Борисов // Хирургия. — 2006. — № 1. — С. 11–16.
8. Эхинококковая болезнь редкой локализации, ее диагностика и лечение (метод. рекоменд.) / Под ред. Ю.С. Гилевича. — Ставрополь, 1983. — 46 с.
9. Altun O., Akalin F., Karagad B. Cardiac echinococcosis with intraatrial localization // Turk. J. Pediatr. — 2006. — Vol. 48(1). — P. 76–79.
10. Guven A., Sokmen G., Yurksel M. A case of asymptomatic cardiopericardial hydatid cyst // Jpn. Heart J. — 2004. — Vol. 45(3). — P. 541–545.
11. Kanadasi M., Demirtas M., San M. Mobile right atrial hydatid cyst with multiorgan involvement // Catheter Cardiovasc Interv. — 2000. — Vol. 49(2). — Р. 204–207.
12. Kaplan M., Demirtas M., Cimen S., Orler A. Cardiac hydatid cysts with intracavitary expansion // Ann. Thorac. Surg. — 2001. — Vol. 71. — P. 1587–1590.
13. Kopp C.W., Binder T., Grimm M. Left ventricular echinococcosis wit peripheral embollization // Circulation. — 2002. — Vol. 106. — P. 1741–1742.

/144/144.jpg)
/145/145.jpg)
/146/146.jpg)
/147/147_2.jpg)
/148/148_2.jpg)