Газета «Новости медицины и фармации» 13 (464) 2013
Вернуться к номеру
Застосування L-аргініну в лікуванні системної склеродермії
Авторы: Палієнко І.А., д.м.н., Кармазина О.М., к.м.н., Кармазін Я.О.,Синиця Ю.П., Національний медичний університет ім. О.О. Богомольця;
Шепетько І.С.,Тарасенко О.М., Міська клінічна лікарня № 3, м. Київ
Рубрики: Терапия
Разделы: Справочник специалиста
Версия для печати
Лікування системних захворювань сполучної тканини лишається дуже складною та тяжкою задачею, незважаючи на досягнення сучасної фармакології. Системна склеродермія (ССД) (згідно з МКХ10 — прогресуючий системний склероз, М 34.0) — поліорганне захворювання стадійного перебігу з характерними вазоспастичними судинними реакціями і прогресуючою генералізованою васкулопатією з ішемічними порушеннями, при якому розвиваються своєрідні автоімунні розлади, що супроводжуються активацією фіброзоутворення з надлишковим відкладенням колагену та інших компонентів екстрацелюлярного матриксу у тканинах.
У групі системних захворювань сполучної тканини ССД за частотою виникнення займає друге місце після системного червоного вовчака. Первинна захворюваність становить 2,7–12 випадків, поширеність — 4–126 випадків на 1 млн населення. Захворювання частіше трапляється у віці 30–50 років, жінки хворіють у 3–7 разів частіше, ніж чоловіки.
Причина розвитку хвороби не з’ясована, припускається роль генетичного (у хворих наявні хромосомні аберації, часто трапляються антигени HLAB8, A9, A10, B35, CW4, DR3, DR5) та інфекційних (вірусних), хімічних, біологічних факторів, що сприяють реалізації генетичного дефекту. Характер перебігу ССД, вісцеральні ушкодження асоціюються з певними антигенами.
Згідно з сучасними уявленнями, основою патогенезу ССД є порушення взаємодії між ендотеліальними та гладком’язовими клітинами судинної стінки, фібробластами, макрофагами, моноцитами, Т і Влімфоцитами, тучними клітинами. Порушується взаємодія як між цими клітинами, так і з компонентами матриксу сполучної тканини. Основні етапи патогенезу ССД (за В.А. Насоновою, Є.Л. Насоновим, 2003 р. [21]):
- активація/пошкодження судинного ендотелію;
- інфільтрація пошкодженої шкіри активованими (експресуючими DRантиген) Тлімфоцитами;
- синтез цитокінів — ІЛ1, 4, 6 та ін.;
- проліферація фібробластів і синтез колагену I та III типів;
- вивільнення з тромбоцитів тромбоцитарного фактора росту та трансформуючого фактора росту;
- селекція популяції фібробластів, що функціонують у режимі підвищеної синтетичної активності та стійкі до апоптозу;
- активація тучних клітин, що синтезують триптазу (активує трансформуючий фактор росту), виділення гістаміну (стимулює проліферацію фібробластів і синтез компонентів матриксу) та еозинофільного катіонного білка.
Патогенез ССД схематично представляють як складний багатоетапний процес, що починається, імовірно, з мікроваскулярного пошкодження [33, 36]. Вже на ранніх етапах хвороби спостерігається генералізована васкулопатія, прогресування якої призводить до фіброзної гіперплазії інтими, фіброзу адвентиції, різкого звуження та/або облітерації судин із подальшою ішемією [10, 39]. Припускається, що пошкодження ендотелію мікросудин асоціюється з автоімунними та запальними реакціями [33, 39]. Наслідок цих процесів — активація фібробластів — головна подія розвитку фіброзу [31, 36]. Активовані фібробласти в пошкоджених тканинах трансформуються в міофібробласти, що починають синтезувати білки екстрацелюлярного матриксу в надлишковій кількості, що завершується фіброзуванням тканин та органів. Таким чином, стадійний перебіг ССД закономірно призводить до розвитку необоротних поширених фіброзних змін, які визначають високу інвалідизацію хворих та загальний несприятливий прогноз захворювання.
Порушення функції ендотелію спостерігається при різних патологічних станах та хворобах, таких як артеріальна гіпертензія [4, 11], ішемічна хвороба серця [1, 18], хронічна хвороба нирок [15, 16, 24, 27], цереброваскулярна патологія [6, 28], цукровий діабет [11] тощо. Згідно з сучасними поглядами, ендотелій — не просто напівпроникна мембрана, яка вистеляє внутрішню поверхню серця та судин, а дифузно розсіяний по всіх тканинах активний ендокринний орган, що безперервно продукує біологічно активні речовини. Однією з головних функцій ендотелію є збалансоване вивільнення регуляторних субстанцій, визначальних для цілісної роботи системи кровообігу. Ці речовини відіграють важливу роль у діяльності організму, зокрема в регуляції тонусу судин (секреція вазоактивних регуляторів), підтриманні їх анатомічної будови (синтез та інгібування факторів проліферації), підтриманні гемостазу (синтез та інгібування факторів фібринолізу та агрегації тромбоцитів), беруть участь у процесах місцевого запалення (продукування про та протизапальних факторів). Дисфункція ендотелію характеризується дисбалансом вазодилатуючих (NO, простациклін, ендотеліальний фактор гіперполяризації, натрійуретичний пептид Стипу та ін.) та вазоконстрикторних (ендотелін1, тромбоксан А2, простагландин Н2) субстанцій. Під впливом різних пошкоджуючих факторів (механічних, інфекційних, обмінних, імунокомплексних тощо) здатність ендотеліальних клітин вивільняти релаксуючі фактори зменшується, відбувається поступове виснаження компенсаторної дилатуючої здатності судин, а утворення судинозвужуючих факторів зберігається або збільшується, тобто формується стан ендотеліальної дисфункції [4, 7, 12, 34]. Системна вазомоторна ендотеліальна дисфункція є показником ризику розвитку серцевосудинних катастроф та обумовлює перебіг судинних уражень при системному червоному вовчаку [13, 23, 29], ревматоїдному артриті [17, 19, 29], системних васкулітах [26], визначає розвиток, клінічні прояви та прогноз при ССД [2, 5, 9, 22].
Розвитку фіброзу при ССД передує ураження дрібних артерій, артеріол та капілярів шкіри, шлунковокишкового тракту, нирок, серця, легень. При цьому порушується регуляція кровотоку і розвивається синдром Рейно, який може бути першою ознакою захворювання. Після пошкодження ендотелію та базальної мембрани відбувається потовщення інтими, звуження просвіту судин та їх облітерація. Прогресування цих порушень призводить до зменшення кількості дрібних судин, що спричинює хронічну ішемію шкіри та внутрішніх органів. При капіляроскопії нігтьових валиків виявляють зменшення числа капілярів, а також розширення та звивистість капілярів, що залишилися. Розростання та розширення неушкоджених капілярів шкіри призводить до появи телеангіектазій.
Ушкодження ендотелію при ССД пояснюють різними причинами. У сироватці деяких хворих на ССД присутній гранзим А — фермент із групи серинових протеаз, що секретується активованими Тлімфоцитами і розщеплює колаген IV типу, викликаючи таким чином пошкодження базальної мембрани судин. Крім того, сироватка деяких хворих на ССД пошкоджує ендотелій через опосередковані механізми антитілозалежної клітинної цитотоксичності. Можливо також, що в пошкодженні ендотелію та розвитку фіброзу бере участь фактор некрозу пухлини.
Певну роль відіграє судинний спазм, оскільки відновлення кровотоку, що настає за ним, може запускати механізми, які призводять до фіброзу та оклюзії судин. У розвитку судинного спазму беруть участь вазоактивні речовини. Так, при охолодженні з ендотеліальних клітин хворих ССД вивільнюється ендотелін1, що звужує судини, стимулює скорочення гладких м’язів, активує фібробласти. Судинозвужуюча дія ендотеліну1 пригнічується оксидом азоту (NO), що також виробляється ендотеліальними клітинами. У хворих на ССД не відбувається компенсаторного підвищення рівня NO, можливо, через порушення його синтезу.
Ураження чутливих нервів при ССД також сприяє спазму судин, оскільки призводить до дефіциту судинорозширюючих нейропептидів.
Ураження ендотелію супроводжується підвищенням рівня фактора згортання VIII (фактора фон Віллебранда) у сироватці. Зв’язування фактора фон Віллебранда з субендотеліальним шаром сприяє активації тромбоцитів, викиду речовин, що збільшують проникність судин та сприяють розвитку набряку. Крім того, активовані тромбоцити виділяють тромбоцитарний фактор росту та трансформуючий фактор росту. Перший викликає проліферацію гладком’язових клітин, а також хемотаксис та проліферацію фібробластів, другий — стимулює синтез колагену фібробластами. Ці та інші цитокіни викликають фіброз інтими, а при проникненні через пошкоджений ендотелій призводять до фіброзу адвентиції та периваскулярних тканин.
Функціональний стан вазомоторної функції ендотелію периферичних судин при системних васкулітах та системних захворюваннях сполучної тканини характеризується зниженням реактивності та резервних можливостей судинного русла та супроводжується зниженням ендотелійзалежної, ендотелійнезалежної вазодилатації, зменшенням коефіцієнту чутливості ендотелію до реактивної гіперемії, а також змінами швидкісних характеристик кровотоку.
Дефіцит NO є однією з визначальних ланок ендотеліальної дисфункції. NO — сигнальна молекула, що бере участь у регуляції ряду фізіологічних процесів, таких як розширення кровоносних судин, передача нервових імпульсів та імунна відповідь. Роль NO в підтриманні судинного гомеостазу полягає в регуляції судинного тонусу, проліферації та апоптозу, регуляції оксидантних процесів. NО має ангіопротективні властивості [8], відповідає за протизапальні ефекти, такі як інгібування експресії молекул клітинної адгезії ICAM1 (intercellular adhesion molecules1 — молекули міжклітинної адгезії 1го типу), VCAM1 (vascular cellular adhesion molecules1 — молекули адгезії судинного ендотелію 1го типу) та тканинного фактора; інгібування вивільнення хемокінів, таких як МСР1 (monocyte chemoattractant protein1 — моноцитарний хемотаксичний фактор 1го типу). NO блокує агрегацію тромбоцитів та здійснює фібринолітичний ефект [35].
Субстратом для синтезу NO є амінокислота Lаргінін. У фізіологічних умовах утворення NO забезпечує фермент NOсинтаза. Другим продуктом реакції є Lцитрулін.
Аргінін (гуанідин аміновалеріанова кислота) — основна амінокислота, Lформа якої входить до 20 амінокислот, що кодуються генетичним кодом (кодони ЦГА, ЦГУ, ЦГГ, ЦГЦ, АГА та АГГ в мРНК) і становлять основу білків. Для людини аргінін є напівнезамінною амінокислотою, тобто біохімічні шляхи для її біосинтезу існують, проте в певні періоди життя, зокрема інтенсивного росту та розвитку, а також при деяких захворюваннях вони не можуть забезпечувати достатньої кількості цієї сполуки, через що вона повинна потрапляти в організм із їжею. Середньодобова потреба споживання аргініну становить 5,4 г. Найбільша кількість аргініну в організмі катаболізується за участю ферменту аргінази (має два ізоферменти) до орнітину та сечовини в печінці. Аргіназа, ймовірно, регулює доступ аргініну до інших шляхів його метаболізму. Так, аргіназа, збільшуючи свою активність в умовах запалення або травм, обмежує використання аргініну для синтезу NO і збільшує доступ аргініну для утворення проліну, необхідного для синтезу колагену. Крім цього, при різних патологічних станах збільшується кількість ендогенного інгібітора NОсинтази aсиметричного диметиларгініну, що також порушує утворення NО [3].
Таким чином, застосування Lаргініну в лікуванні пацієнтів із судинними факторами ризику та ознаками ендотеліальної дисфункції є патогенетично обґрунтованим.
Мета роботи — оцінити клінічну ефективність застосування Lаргініну (препарат Тівортін фірми «ЮріяФарм») у комплексному лікуванні хворих на ССД.
Тівортін є субстратом для NOсинтази — ферменту, що каталізує синтез оксиду азоту в ендотеліоцитах. Препарат активує гуанілатциклазу та підвищує рівень циклічного гуанозинмонофосфату (цГМФ) в ендотелії судин, зменшує активацію та адгезію лейкоцитів і тромбоцитів до ендотелію судин, пригнічує синтез протеїнів адгезії VCAM1 та MCP1, таким чином, запобігаючи утворенню й розвитку атеросклеротичних бляшок, пригнічує синтез ендотеліну1, що є потужним вазоконстриктором і стимулятором проліферації та міграції гладких міоцитів судинної стінки. Тівортін також пригнічує синтез асиметричного диметиларгініну — потужного ендогенного стимулятора оксидативного стресу.
Об’єкт та методи дослідження
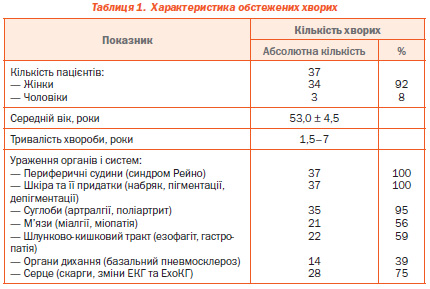
Обстежено та проліковано згідно з рекомендаціями [14] 37 хворих (34 жінки та 3 чоловіки) на ССД із хронічним перебігом, 2ї стадії (генералізованої), з активністю 1–2го ступеня, з ураженням різних органів та систем. Загальна характеристика обстежених пацієнтів наведена в табл. 1.
Проводилось клінічне, лабораторне (загальний аналіз крові, біохімічний аналіз крові, вміст СРП, антитіл до Scl 70 у крові, загальний аналіз сечі), інструментальне (ЕКГ, ЕхоКГ, реовазографія кінцівок, рентгенографія органів грудної порожнини, суглобів кистей, стоп, ЕФГДС або рентгеноскопія стравоходу, шлунка). Всі хворі були розподілені на 2 групи рівнозначні за віком, статтю, ступенем ураження внутрішніх органів. Пацієнтам 1ї групи (20 хв) у схему лікування був включений препарат Тівортін у дозі 100 мл (4,2 г аргініну гідрохлориду) внутрішньовенно краплинно 1 раз на день, на курс 10 інфузій. Пацієнти 2ї групи (17 хворих) отримували лікування без препарату Тівортін.
Результати та їх обговорення
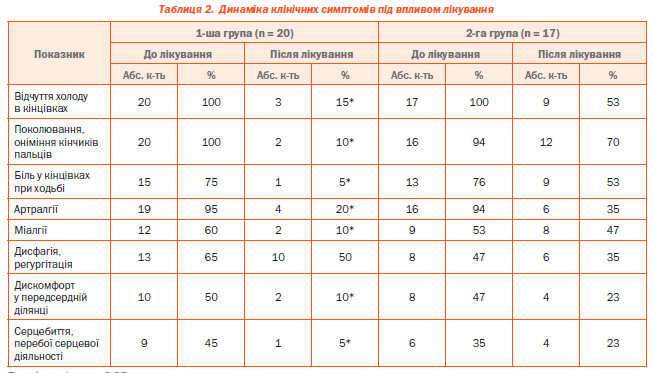
У результаті проведеного лікування спостерігався позитивний клінічний ефект в обох групах хворих, але в пацієнтів 1ї групи він був більш вираженим порівняно з пацієнтами 2ї групи. Отримані дані наведені в табл. 2.
Так, поліпшення периферичного кровообігу (зникнення відчуття холоду в кінцівках, поколювання, оніміння кінчиків пальців, болю в нижніх кінцівках при ходьбі) було вірогідно частіше у хворих 1ї групи, ніж у хворих 2ї групи (р < 0,05). Покращення периферичного кровообігу підтверджено не тільки суб’єктивними симптомами, але й даними реовазографії кінцівок — реографічний індекс верхніх кінцівок після лікування у хворих 1ї групи збільшився на 12,0 ± 2,3 %, що свідчить про зростання пульсового кровонаповнення, дикротичний індекс зменшився на 11,0 ± 1,4 %, що відображає зменшення периферичного опору судин. У хворих 2ї групи такої динаміки не спостерігалось Отримані дані свідчать про можливість покращення периферичного кровообігу через вплив на ендотелій судин призначенням Lаргініну [16, 32, 37]. Під впливом Тівортіну зменшились біль у м’язах, прояви синдрому Рейно, набряк шкіри, що свідчить про покращення в мікроциркуляторному руслі, поліпшення обміну речовин. Також у хворих 1ї групи порівняно з 2ю групою спостерігався вірогідний (р < 0,05) позитивний вплив на стан серцевосудинної системи: зменшились відчуття дискомфорту в передсердній ділянці, у переважної більшості хворих зникли порушення серцевого ритму (синусова тахікардія, екстрасистолічна аритмія). Позитивний вплив Lаргініну при ішемії міокарда показано в багатьох дослідженнях [25, 31]. Ураження серця при ССД обумовлено фіброзом міокарда, його гіпертрофією, ішемією, збільшенням концентрації іoнів Са в кардіоміоцитах, що призводить до зниження еластичності лівого шлуночка, порушення розслаблення серцевого м’яза, зміни нормального співвідношення раннього та пізнього наповнення лівого шлуночка, збільшення кінцеводіастолічного об’єму лівого шлуночка, що, у свою чергу, призводить до гемодинамічного перевантаження лівого передсердя, його дилатації, появи ектопічної активності у вигляді суправентрикулярних порушень ритму. За даними ЕхоКГ у 35 % обстежених хворих спостерігалось збільшення величини відношення розміру лівого передсердя до кінцеводіастолічного розміру лівого шлуночка (непрямого показника порушення діастолічної функції лівого шлуночка) до 0,83–0,01 (проти 0,77–0,01 у здорових), що свідчить про порушення функції розслаблення лівого шлуночка. Під впливом препарату Тівортін у хворих 1ї групи відмічена тенденція до нормалізації цього показника. Попередні дослідження свідчать про позитивний вплив Lаргініну в лікуванні серцевої недостатності з діастолічною дисфункцією лівого шлуночка [38].
При застосуванні препарату Тівортін у комплексному лікуванні хворих на ССД не спостерігалось побічних негативних впливів.
Таким чином, використання препарату Тівортін у дозі 100 мл (4,2 г аргініну гідрохлориду) внутрішньовенно краплинно 1 раз на добу протягом 10 днів у комплексному лікуванні хворих на ССД дозволяє посилити клінічний ефект і має добру переносимість.
Висновки
Препарат Тівортін фірми «ЮріяФаpм» має позитивний клінічний ефект в комплексному лікуванні хворих на ССД у дозі 100 мл (4,2 г аргініну гідрохлориду) внутрішньовенно краплинно 1 раз на добу, на курс лікування 10 днів.
Використання препарату Тівортін у хворих на ССД дозволяє покращити периферичний кровотік (зменшення болю в кінцівках, ознак синдрому Рейно), мікроциркуляцію (зменшення болю в м’язах, відчуття оніміння кінчиків пальців, набряку шкіри).
Під впливом препарату Тівортін спостерігалась тенденція до зменшення діастолічної дисфункції міокарда у хворих на ССД. На нашу думку, цей напрям застосування препарату Тівортін потребує подальшого дослідження.
Список література знаходиться в редакції