Журнал «Боль. Суставы. Позвоночник» 3 (03) 2011
Вернуться к номеру
Рентгеностеоденситометричні показники та FRAX в оцінці структурно-функціонального стану кісткової тканини в жінок у постменопаузальному періоді з остеопоротичними переломами
Авторы: Поворознюк В.В.1, Машталер Р.Т.1, Машталер Т.Р.2, 1ДУ «Інститут геронтології АМН України», Український науково-медичний центр проблем остеопорозу, м. Київ, 2Комунальна міська клінічна лікарня швидкої медичної допомоги, м. Львів
Рубрики: Семейная медицина/Терапия, Ревматология, Травматология и ортопедия, Неврология
Версия для печати

Оцінка ризику остеопоротичних переломів у пацієнтів зазвичай проводиться на підставі визначення мінеральної щільності кісткової тканини (МЩКТ). Всесвітня організація охорони здоров’я (ВООЗ) розробила критерії інтерпретації T-показника на рівні поперекового відділу хребта, проксимального відділу стегнової кістки та променевої кістки [1–2, 5–7]. Ці критерії спочатку обмежувалися постменопаузальним періодом, належністю пацієнта до європеоїдної раси, але згодом вони були дозволені до застосування в чоловіків літнього віку (50 років та старше) та в усіх етнічних групах. При оцінці стану кісткової тканини методом рентгенівської денситометрії (DXA) ВООЗ визначила Т-показник на рівні шийки стегнової кістки як стандартний для діагностики остеопорозу, що встановлюється при значеннях –2,5 SD або нижче (NHANES III) [6].
Хоча зниження кісткової маси є важливим критерієм і легко діагностується, дослідження показали, що більшість переломів відбувається в людей із T-показником, що перевищує межі остеопорозу [3, 8, 9]. Нещодавно продемонстровано збільшення ефективності МЩКТ у прогнозуванні остеопоротичних переломів при використанні клінічних факторів ризику [10]. На додаток до наявності остеопоротичних переломів в анамнезі важливими незалежними факторами ризику є вік, стать, індекс маси тіла, тривалий прийом глюкокортикоїдів, вторинний остеопороз, ревматоїдний артрит, наявність остеопоротичних переломів у батьків, паління цигарок та високий рівень споживання алкоголю. ВООЗ запропонувала новий інструмент для оцінки ризику переломів (FRAX), який об’єднує ці параметри та визначає 10-річну ймовірність основних остеопоротичних переломів та переломів стегнової кістки [2, 11].
У відділі клінічної фізіології та патології опорно-рухового апарату ДУ «Інститут геронтології АМН України» та Українському науково-медичному центрі проблем остеопорозу розроблений новий метод оцінки структурно-функціонального стану кісткової тканини [2, 4] і створене автоматизоване робоче місце (АРМ) «Остеолог». Проведені дослідження довели, що рентгеностеоденситометрія може бути методом вибору при прогнозуванні остеопоротичних переломів, а значення рентгеностеоденситометричних індексів доцільно враховувати при формуванні групи ризику розвитку остеопоротичних переломів.
Мета нашого дослідження — оцінити структурно-функціональний стан кісткової тканини за допомогою АРМ «Остеолог» та зіставити отримані результати з показниками ризику остеопоротичних переломів за FRAX у жінок у постменопаузальному періоді, які були госпіталізовані в травматологічне відділення з низькоенергетичними переломами.
Об’єкт та методи дослідження
Обстежено 75 жінок у постменопаузальному періоді віком 50–89 років (середній вік — 68,7 ± 1,3 року) з переломами кісток дистального відділу передпліччя та проксимального відділу стегнової кістки, які були госпіталізовані в комунальну клінічну лікарню швидкої медичної допомоги м. Львова. Вони були розподілені на групи залежно від віку: 50–59 років — 19 пацієнтів; 60–69 — 20 пацієнтів; 70–79 — 21 пацієнт; 80–89 років — 15 пацієнтів та від наявності переломів у анамнезі до перелому, що обумовив госпіталізацію пацієнтки: з попередніми переломами в анамнезі — 34 пацієнтки (середній вік — 68,4 ± 1,9 року, середня маса — 63,9 ± 1,9 кг, середній зріст — 1,61 ± 0,10 м); без попередніх переломів у анамнезі — 41 пацієнтка (середній вік — 69,2 ± 1,7 року, середня маса — 67,1 ± 2,1 кг, середній зріст — 1,63 ± 0,10 м).
На першому етапі проведення дослідження на АРМ «Остеолог» пацієнтові в положенні сидячи виконують рентгенографію кисті. Кисть розташовують впритул до пластикової опори пересувного фіксатора й закріплюють за допомогою манжети, внаслідок чого метакарпальний відділ кисті розміщується чітко над віконцем пристрою паралельно східчастому клин-еталону.
Отримане зображення на стандартизованій рентгенограмі за допомогою слайд-сканера серійного виробництва з оптичною роздільною здатністю не нижче 10 ліній на 1 мм перекодовується в цифрове зображення для подальшої математичної обробки й визначення оптичної щільності кісткової тканини за допомогою програми фотоденситометрії [4].
У стандартних, збудованих у напівавтоматичному режимі оператором ділянках проекції епіфізів III п’ясткової кістки й діафізів II, III, IV, V кісток ведуться розрахунки відносної щільності кісткової тканини, автоматично виконуються розрахунки індексу Barnett — Nordin для кожної трубчастої ділянки кістки й заносяться до таблиці середні значення інтегральних параметрів. Вимірювання оптичної щільності кісткової тканини проводять у стандартних, збудованих пропорційно розмірам кістки ділянках рентгенограми, які визначаються за заданою схемою відповідно до анатомічних орієнтирів (зони в центрі обох епіфізів і посередині між відростками дистального епіфізу III п’ясткової кістки) на сканованому зображенні кісткової основи. Діаметр кістки й діаметр медулярної кісткової порожнини розраховують автоматично після визначення зони сканування (посередині між найбільш віддаленими краями епіфізів кісток). Математична обробка проводиться за допомогою запропонованої комп’ютерної програми з алгоритмом розрахунку щільності кісткової тканини в умовних одиницях згідно з відкаліброваними значеннями еталону [4]. Отримані результати видаються у вигляді таблиці й заносяться до звітної форми карти обстеження пацієнта.
Після комплексної оцінки стандартизованих рентгенденситограм периферичних кісток скелета з використанням системи алгоритмічних обчислень на програмно-апаратному комплексі розроблений протокол рентгенденситометричного обстеження, що містить показники кортикальних індексів, інтегральний кортикальний індекс, індекс маси тіла, показник біологічного віку кісткової системи й ступеня постаріння кісткової тканини [2, 4].
10-річну ймовірність основних остеопоротичних переломів (FRAX-1) та переломів стегнової кістки (FRAX-2) визначали за алгоритмом FRAX [2, 10]. Обстежені відповідали на запитання анкети, їх відповіді потім вводилися в комп’ютерну програму FRAX. При цьому останній перелом, що призвів до госпіталізації, не включався до аналізу.
Результати дослідження та їх обговорення
За допомогою АРМ отримували інтегральний кортикальний індекс, що є середнім показником від суми II–V метакарпальних індексів. Отримані показники порівнювали з референтними, які були визначені в практично здорових жителів України відповідного віку та статі (В.В. Поворознюк, 2004).
Показники інтегрального кортикального індексу хворих, госпіталізованих у травматологічне відділення з остеопоротичними переломами (рис. 1), були вірогідно нижчими порівняно з практично здоровими жінками відповідного віку та статі незалежно від наявності переломів в анамнезі (до перелому, який став причиною госпіталізації).
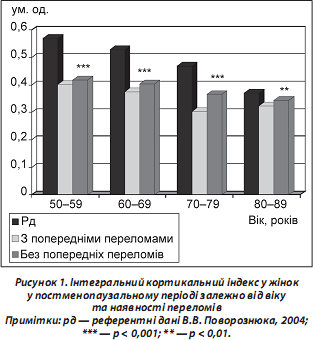
Рисунок 1. Інтегральний кортикальний індекс у жінок у постменопаузальному періоді залежно від віку та наявності переломів
Примітки: рд — референтні дані В.В. Поворознюка, 2004; *** — p < 0,001; ** — p < 0,01.
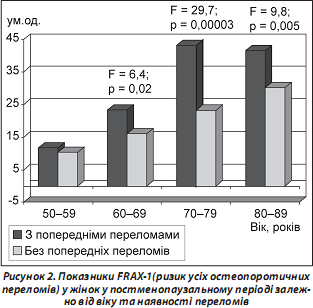
При аналізі показників FRAХ-1 щодо ризику всіх остеопоротичних переломів (рис. 2) не виявлено вірогідних відмінностей між групами з попередніми переломами та без них у віковій групі 50–59 років; у всіх інших вікових групах показник був вірогідно вищим у жінок із попередніми переломами (до перелому, що став причиною госпіталізації). Так, у віковій групі 60–69 років він був вищим на 46,5 %, 70–79 років — на 86,6 %, 80–89 років — на 36,7 %.
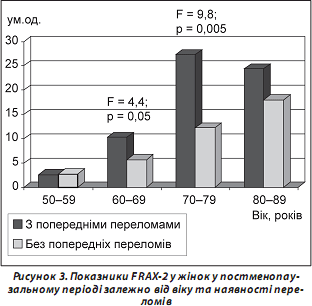
При аналізі показників FRAХ-2 щодо ризику остеопоротичних переломів стегнової кістки (рис. 3) не виявлено вірогідних відмінностей між групами з попередніми переломами та без них у вікових групах 50–59 та 80–89 років; у всіх інших вікових групах показник був вірогідно вищим у жінок із попередніми переломами (до перелому, який став причиною госпіталізації). Так, у віковій групі 60–69 років він був вищим на 80,7 % та в групі 70–79 років — на 121,9 %.
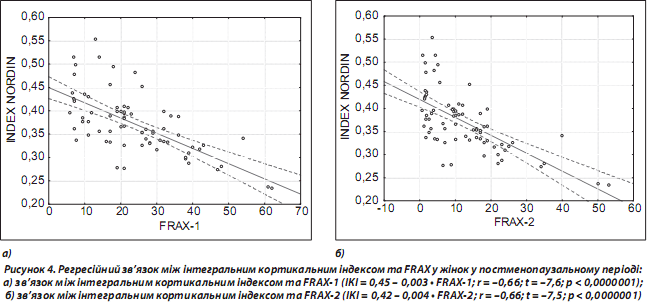
За допомогою регресійного аналізу визначали зв’язок між інтегральним кортикальним індексом (ІКІ) та показниками FRAX-1 та FRAX-2 у загальній групі обстежених та в групах залежно від віку (жирним шрифтом виділено вірогідний зв’язок).
Уся група:
ІКІ = 0,45 – 0,003 • FRAX-1; r = –0,66; t = 7,55; p < 0,000001;
ІКІ = 0,42 – 0,003 • FRAX-2; r = –0,65; t = 7,49; p < 0,000001
(рис. 4).
50–59 років:
ІКІ = 0,47 – 0,005 • FRAX-1; r = –0,34; t = 1,48; p = 0,156;
ІКІ = 0,43 – 0,009 • FRAX-2; r = –0,25; t = 1,07; p = 0,3.
60–69 років:
ІКІ = 0,45 – 0,003 • FRAX-1; r = –0,39; t = 1,79; p = 0,089;
ІКІ = 0,44 – 0,005 • FRAX-2; r = –0,24; t = 2,37; p = 0,029.
70–79 років:
ІКІ = 0,44 – 0,003 • FRAX-1; r = –0,69; t = 4,26; p = 0,00042;
ІКІ = 0,40 – 0,003 • FRAX-2; r = –0,72; t = 7,49; p = 0,00026.
80–89 років:
ІКІ = 0,40 – 0,002 • FRAX-1; r = –0,62; t = 2,85; p = 0,00137;
ІКІ = 0,38 — 0,002 • FRAX-2; r = –0,52; t = 2,19; p = 0,047.
Таким чином, показники рентгеностеоденситометрії та FRAX можуть використовуватися для оцінки структурно-функціонального стану кісткової тканини та ризику виникнення остеопоротичних переломів у жінок у постменопаузальному періоді. Хворі з остеопоротичними переломами мають вірогідно нижчі показники інтегрального індексу порівняно з практично здоровими жінками відповідного віку в постменопаузальному періоді. Показники FRAX у пацієнтів із переломами в анамнезі є вірогідно вищими в жінок віком 60 років та старше. Виявлено значний кореляційний зв’язок (r = –0,66) між показниками інтегрального кортикального індексу та показниками FRAX для всіх остеопоротичних переломів та переломів стегнової кістки. Найвища сила зв’язку між зазначеними показниками спостерігається у віковій групі 70–79 років, найнижча (невірогідна) — 50–59 років.
1. Поворознюк В.В. Заболевание костно-мышечной системы и возраст // Проблемы старения и долголетия. — 2008. — Т. 17, № 4. — С. 399-412
2. Поворознюк В.В., Григорьєва Н.В. Менопауза та остеопороз. — К., 2002.
3. Поворознюк В.В., Григорьєва Н.В. Роль FRAX в прогнозировании риска переломов // Боль. Суставы. Позвоночник. — 2011. — № 2. — С. 19-28.
4. Спосіб оцінки стану кісткової тканини та пристрій для його виконання // Поворознюк В.В., Шалаєв В.О., Чабанний В.О., Дмитренко О.П. Патент України № 200101102115 від 11.01.2001.
5. Kanis J.A., Melton L.J. III, Christiansen C. The diagnosis of osteoporosis // J. Bone Miner Res. — 1994. — 9. — P. 1137-1141.
6. Looker A.C., Wahner H.W., Dunn W.L. Updated data on proximal femur bone mineral levels of US adults // Osteoporos Int. — 1998. — 8. — P. 468-489.
7. Kanis J.A., McCloskey E.V., Johansson H. A reference standard for the description of osteoporosis // Bone. — 2008. — 42. — P. 467-475.
8. Siris E.S., Chen Y.T., Abbott T.A. Bone mineral density thresholds for pharmacological intervention to prevent fractures // Arch. Intern. Med. — 2004. — 164. — P. 1108-1112.
9. Cranney A., Jamal S.A., Tsang J.F. Low bone mineral density and fracture burden in postmenopausal women // CMAJ. — 2007. — 177. — P. 575-580.
10. Kanis J.A., Oden A., Johnell O. The use of clinical risk factors enhances the performance of BMD in the prediction of hip and osteoporotic fractures in men and women // Osteoporos Int. — 2007. — 18. — P. 1033-1046.
11. Kanis J.A., Oden A., Johansson H. FRAX and its applications to clinical practice // Bone. — 2009. — 44. — P. 734-743.