Журнал «Травма» Том 10, №4, 2009
Вернуться к номеру
Современные рентгеноанатомические параметры в диагностике поперечно-распластанной деформации переднего отдела стопы
Авторы: Н.А.Корж, Д.В. Прозоровский, К.К.Романенко - ГУ «Институт патологии позвоночника и суставов им. проф. М.И.Ситенко АМН Украины», Харьков, Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Рентгенанатомические параметры переднего отдела стопы, к большому сожалению, не всегда используются при планировании оперативных вмешательств в этой области из-за недостаточного освещения этих вопросов в отечественной литературе. Сделанный нами обзор наиболее актуальных характеристик стопы полностью удовлетворяет запросам современной хирургии стопы. Большинство из этих параметров оцениваются по обычной дорсоплантарной рентгенограмме.
Рентгеноанатомічні параметри переднього відділу стопи, на превеликий жаль, не завжди використовуються при плануванні оперативних втручань у цій дылянцы через недостатнє висвітлення цих питань у вітчизняній літературі. Зроблений нами огляд найбільш актуальних характеристик стопи повністю задовольняє запитам сучасної хірургії стопи. Більшість із цих параметрів оцінюються за звичайною дорсоплантарною рентгенограмою.
There is review of roentgen-anatomical indexes for diagnostic of hallus valgus which can be used for an effective presurgery planning.
стопа, поперечное плоскостопие, рентгеноанатомические параметры
стопа, поперечна плоскостопість, рентгеноанатомические параметри
foor, hallus valgus, roentgen-anatomical indexes
Поперечное плоскостопие, как изолированное, так и в сочетании с вальгусной деформацией большого пальца, является наиболее распространенной статической деформацией стоп [5,6].
Сложность лечения больных с поперечным плоскостопием и отведенным первым пальцем стопы обусловлена достаточно сложным патогенетическим механизмом развития данной деформации, частыми рецидивами после оперативного лечения. По нашему мнению, лечение данной патологии должно быть индивидуальным и дифференцированным в зависимости от клинической картины и субъективных ощущений пациента, что невозможно осуществить без адекватной пским механизмом развития данной патологии, частыми рецидивамипосле оперативного лечения.словлена достаточно сложным патогенети рентгенодиагностики переднего отдела стопы и интерпретации полученных данных.
На сегодняшний день в литературе довольно много внимания уделено диагностике поперечного плоскостопия переднего отдела стопы с использованием различных рентгенологических проекций [2, 5, 6]. Однако четко прослеживается отсутствие обоснованности единого подхода в использовании тех или иных рентгенологических укладок. Поэтому целью данной работы является освещение не всех использующихся методик рентгеноисследования, а описание базовых рентгеноанатомических параметров, которые необходимо учитывать при чтении стандартных рентгенограмм стопы, поскольку игнорирование некоторых из них может привести к выбору ошибочной хирургической тактики.
Рентгенологическое исследование является необходимым дополнением к клиническому (жалобы, осмотр стоп лежа и стоя, анамнез и т.д.), позволяя получить достаточно сведений для определения тактики лечения.
Предлагаемые характеристики по данным стандартной дорсо-плантарной рентгенограммы малоизвестны отечественным ортопедам и рентгенологам, но удовлетворяют запросам современной хирургии переднего отдела стопы.
Материал и методы
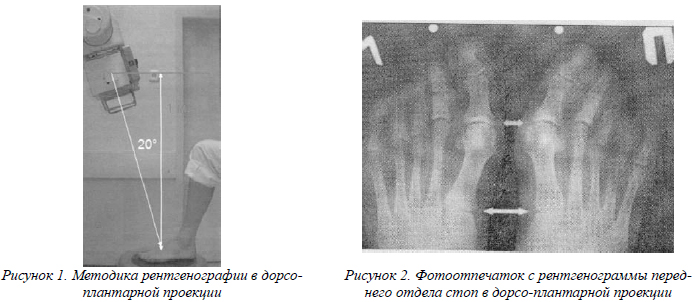
Исходя из литературных источников, существует разногласие авторов касательно техники выполнения дорсо-плантарных рентгенограмм переднего отдела стоп, однако практически все придерживаются мнения о том, что данная проекция должна быть выполнена под нагрузкой, т.к. разница измерений может достигать до 20% [8, 10]. Кроме того, очень важно, чтобы при фокусном расстоянии 1 метр луч рентгеновской трубки был направлен с инклинацией 15-20° (рис. 1, 2). Признаком правильно выполненной рентгенограммы является хорошо видимая щель медиального плюсне-клиновидного сустава.
Данная проекция позволяет визуализировать диафизы и головки плюсневых костей, фаланги пальцев, различные виды деформаций, а также отметить разнообразные индивидуальные особенности строения переднего отдела стоп [7]. Далее мы остановимся на тех показателях, которые необходимы для стандартизации подхода и выбора метода оперативного лечения в связи с деформацией на уровне переднего отдела стопы. С целью облегчения восприятия и ведения медицинской документации, а также удобства в использовании терминов мы ввели обозначения, соответствующие международной аббревиатуре некоторых анатомических структур стоп:
- HV – Hallux valgus;
- MV – Metatarsus varus;
- HR – Hallux Rigidus;
- HVi – Hallux valgus interphalangeus;
- P1, P2 – Phalang 1, 2;
- M1-M5 – Os metatarsale 1-5;
- M1P1 – угол между проксимальной фалангой первого пальца и первой плюсневой костью;
- M1M2 – угол между первой и второй плюсневыми костями;
- PASA (Proximal Articular Set Angle) – угол наклона суставной поверхности головки первой плюсневой кости по отношению к её оси;
- DASA (Distal Articular Set Angle) – угол наклона проксимальной суставной поверхности Р1 по отношению к диафизу.
Далее мы приводим только показатели, которые необходимы для правильного выбора метода оперативного вмешательства, т.е. имеющие практический интерес.
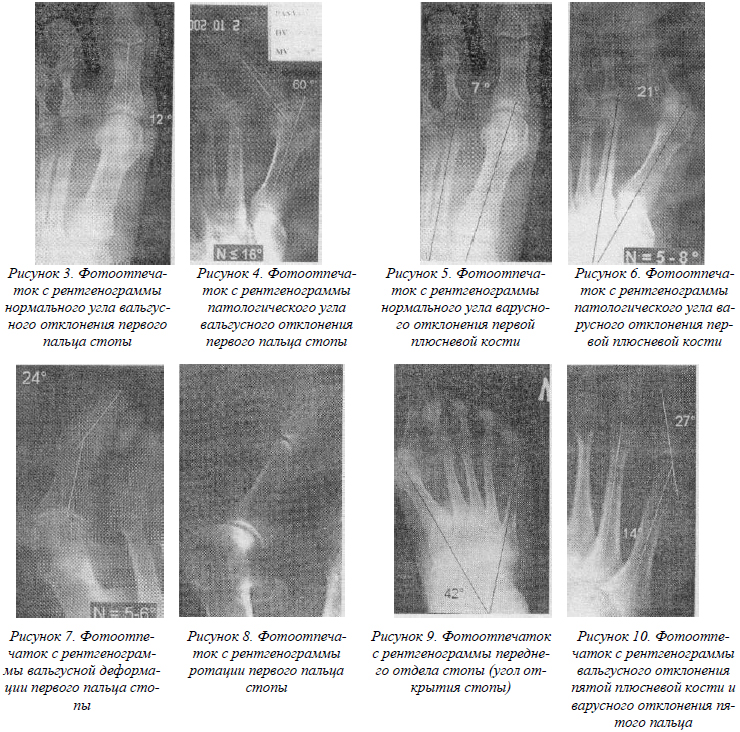
- М1Р1 – угол плюснефалангового вальгуса первого луча – образован осями первой плюсневой кости (М1) и проксимальной фаланги первого пальца (Р1). Нормальное значение этого угла колеблется в пределах 8-16°, он характеризует степень вальгусного отклонения первого пальца (HV) (рис. 3, 4).
- М1М2 – угол варусного отклонения первой плюсневой кости – образован осями первой (М1) и второй (М2) плюсневых костей. Физиологическое значение данного показателя равно 5-8° (рис. 5, 6).
- Р1Р2 – угол межфалангового вальгусного отклонения – определяется осями проксимальной (Р1) и дистальной (Р2) фаланг первого пальца, в норме равен 5-6° (рисунок 7). Следует помнить, что в тяжелых степенях деформации на фоне ротации первого пальца на рентгенограмме стопы в дорсо-плантарной проекции мы видим палец в проекции ¾ (рисунок 8).
- М1М5 – угол открытия переднего отдела стопы – образован осями первой (М1) и пятой (М5) плюсневых костей. Данный показатель отражает степень распластанности переднего отдела стопы и в норме не превышает 25° (рис. 9).
- М5Р1 – угол плюснефалангового варуса пятого пальца – образован осью пятой плюсневой кости (М5) и проксимальной фалангой пятого пальца (Р1), в норме равен 8-10°, его увеличение соответствует quintus-varus (QV), одновременно измеряют угол варусного отклонения пятой плюсневой кости – М4М5, который в норме равен 8-10° (рис. 10).
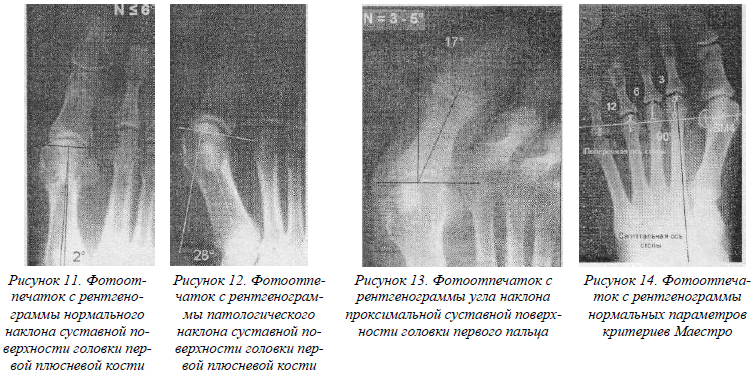
- PASA – отражает угол наклона суставной поверхности головок М1 по отношению к оси М1. Величина нормального угла соответствует 3-6°. Измеряют этот показатель между осью диафиза М1 и перпендикуляром к плоскости суставной поверхности М1 (рис. 11,12). Игнорирование данного показателя при выборе вида операции является самой частой причиной рецидива деформации.
- DASA – угол наклона проксимальной суставной поверхности проксимальной фаланги (Р1) первого пальца по отношению к диафизу. Нормальная величина этого угла составляет 3-5°, а при его превышении клинически выявляется вальгусное отклонение первого пальца, тогда как истинной причиной деформации является наклон суставной поверхности. Угол измеряют между осью диафиза фаланги (Р1) и перпендикуляром к плоскости суставной поверхности основания (рис. 13).
В доступной отечественной литературе нам не удалось получить информацию, отражающую относительную длину плюсневых костей [1, 3, 4]. Именно нарушение нормальных соотношений данных анатомических структур приводит к такому явлению, как метатарзалгия, основной причиной развития которой является нарушение биомеханики. В свою очередь, биомеханика нарушается на фоне соответствующей морфологии стопы при условии наличия аномалии её относительной длины плюсневых костей. Лельевр описал формулу идеальной длины плюсневых костей, называемую параболой Лельевра, отклонение от которой ведет к возникновению метатарзалгий [2].
В 1995 году M. Maestro [9] предложил схему вычисления относительной длины плюсневых костей по дорсо-плантарной рентгенограмме переднего отдела стопы, а M. Ragusa [10] обосновал определяющую роль длины первой плюсневой кости в архитектонике переднего отдела стопы.
После многолетнего изучения различных морфотипов стоп Maestro описал рентгенологические критерии Maestro, которые являются базовыми параметрами для определения вида и объема оперативного вмешательства при статистических деформациях стоп.
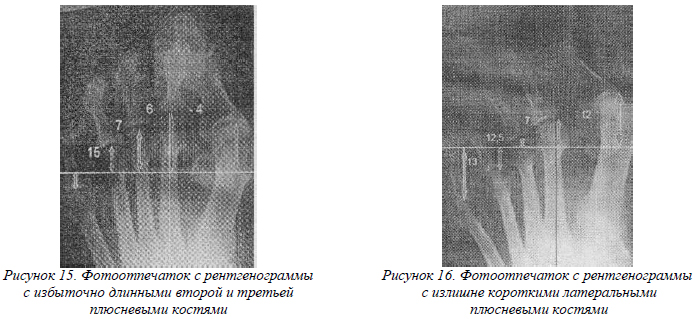
Основными точками, на которые ориентированы критерии Maestro, является вторая плюсневая кость и латеральная сесамовидная кость. Выделяют две важнейший оси стопы – сагиттальную, соответствующую линии, соединяющей центр головки М2 и середину суставной поверхности головки таранной кости, и поперечную, проходящую через центр латеральной сесамовидной кости и являющуюся перпендикуляром к сагиттальной оси (SM4). В норме поперечная ось латерально проходит через центр головки М4. По отношению к этой оси можно выделить относительную длину плюсневых костей в каждом случае индивидуально, тем самым определив три критерия Maestro. Критерий 1: длина головки М2/SM4 – длина головки М3/SM4; критерий 2: длина головки М3/SM4 – длина головки М4/SM4; критерий 3: длина головки М4/SM4 – длина головки М5/SM4.
С учетом полученных данных выделяют четыре группы морфотипов стоп:
- группа 1 - нормальная стопа (линия SM4 проходит через центр латеральной сесамовидной кости и центр головки М4; разница длин М2-М3-М4-М5 отличается с коэффициентом 2-3, 6, 12мм) (рис. 14).
- группа 2: длинные М2 и М3 (линия проходит через центр латеральной сесамовидной кости и центр головки М4, но геометрическая прогрессия нарушена – избыточная длина М2 и М3) (рис. 15).
- группа 3: гипоплазия М4 и М5 (линия проходит через центр латеральной сесамовидной кости, но дистальнее центра головки М4) (рис.16).
- группа 4: другое.
Практически во всех случаях наличия статических деформаций стоп присутствует дисгармония в архитектонике. Если в клинической картине отсутствуют данные за наличие этих деформаций, а в рентгенологическом аспекте эти нарушения есть, то в таком случае можно говорить о предрасположенности к патологической декомпенсации, которая может развиться при присоединении других этиологических факторов.
Даже если другие исследования, например, плантография, не показывают зон избыточного давления под головками исследуемых костей, определяющими являются клинические и рентгенологические данные. И, напротив, только рентгенологические параметры в виде дисгармонии длин плюсневых костей при отсутствии клинических признаков патологии не должны служить причиной для искусственной нормализации архитектоники переднего отдела стопы.
Выводы
На современном этапе добиться хороших результатов в хирургии стопы можно только при тщательном планировании операции, основным из элементов которого является выполнение дорсо-плантарной рентгенографии в нагрузке. Рентгеноанатомические параметры при поперечно-распластанной деформации стопы чрезмерно вариабельны. Любое необдуманное и неподкрепленное тщательными измерениями и расчетами оперативное вмешательство в хирургии стопы может привести к самым неожиданным и нежелательным результатам. Безусловно, хирург должен учитывать данные всех дополнительных методов обследования, но окончательное решение необходимо принимать после тщательного изучения рентгенометрических показателей.
1. Зедгенидзе Г.А., Линденбратен Л.Д. Краткий курс рентгенологии и радиологии. – М.: Медгиз, 1963. – 304с.
2. Карданов А.А., Загородний Н.В., Лукин М.П., Макинян М.Г. // Вестник рентгенологии и радиологии.- 2007.- №3.- С.58-64.
3. Королюк И.П. Рентгенанатомический атлас скелета (норма, варианты, ошибки, интерпритации). – М.: Видар, 1996. – 192с.
4. Рейнберг С.А. Рентгендиагностика заболеваний костей и суставов. – М.: Медицина, 1958. – С.239-243.
5. Яременко Д.А., Ефименко В.И., Ефимов Р.В. Рентгенологическое исследование в оценке анатомо-функционального состояния стопы // Ортопедия, травматология и протезирование.- 2004.- № 3.- С.16-20.
6. Методика исследования, диагностика и ортопедическое снабжение при статических деформациях стоп. Метод. Рекомендации. – Харьков. – 1990. – 47с.
7. Braun S. Mesures utiles de la Clinique a la radiologie. Rbumatbologie pratique. – Paris : Maloine, 1993. – P.1-4.
8. Jobsnson R.E. Podiatric radiologi //L.A. Levi. Principles and practice of podiatric medicine. – New York : Cburcbiil Living-stone, 1991. – P.231-271.
9. Biomecanique et reperes radiologiques du sesamoi de late’ral de l’ballux valgus par rapport a’la pallete me’tatarsienne./M. Maestro et al. // Med.Cbir.Pied. – 1995/- Vol.11. – P.145-154.
10. Forefoot morphottype study and planning method for forefoot osteotomy / M. Ragusa et al. // Foot Ankle – 2003. – Vol.8. – P.695-710.