Журнал «Здоровье ребенка» 6 (27) 2010
Вернуться к номеру
Врожденная ихтиозиформная эритродермия Брока у новорожденного
Авторы: Батман Ю.А., Стрюковская Е.А., Павлюченко В.В., Донецкий национальный медицинский университет им. М. Горького, Донецкий региональный центр охраны материнства и детства
Рубрики: Педиатрия/Неонатология
Версия для печати
Врожденный ихтиозиформный дерматоз — разновидность кератоза с поражением обширных участков или всего кожного покрова, проявляющегося с момента рождения.
Новорожденный, ихтиоз, кожные покровы.
Ихтиоз (синонимы: кератома диффузная, сауриаз) — наследственное заболевание, характеризующееся диффузным нарушением ороговения по типу гиперкератоза и проявляющееся образованием на коже чешуек, напоминающих чешую рыбы [1]. По литературным данным зарубежных авторов, это наиболее распространенная форма наследственных болезней ороговения (1 : 3000–1 : 4500 населения) [3, 4]. Различают несколько форм ихтиоза: вульгарный, Х-сцепленный, плода, ихтиозиформная эритродермия.
Ихтиоз вульгарный — наиболее распространенная форма, составляющая 80–95 % от всех форм ихтиоза. Тип наследования — аутосомно-доминантный. Заболевание проявляется обычно на 3-м месяце жизни или несколько позже (до 2–3 лет). У больных отмечаются функциональная недостаточность эндокринной системы (щитовидной, половых желез) в комплексе с иммунодефицитным состоянием (снижение активности В- и Т-клеточного иммунитета), склонность к аллергическим заболеваниям (особенно атопическому дерматиту) при низкой сопротивляемости пиококковым и вирусным инфекциям. Клиническая картина характеризуется диффузным, различной степени выраженности поражением кожи туловища, конечностей в виде наслоений чешуек разных размеров и цвета (от белесоватых до серо-черных), в результате чего кожа становится сухой, шершавой на ощупь. Наиболее сильно изменения кожи выражены на разгибательных поверхностях конечностей, особенно в области локтей и колен, в то время как шея и сгибательные поверхности локтевых и коленных суставов, а также подмышечные ямки не поражены. Характерен также фолликулярный кератоз в виде мелких суховатых узелков с локализацией в устьях волосяных фолликулов диссеминированного характера. Кожа лица в детстве обычно не поражена, у взрослых отмечается шелушение кожи лба и щек. На ладонях и подошвах выражен сетевидный кожный рисунок с изменениями дерматоглифики и небольшим муковидным шелушением. Ногтевые пластинки становятся сухими, ломкими, шероховатыми, деформированными, волосы истончаются и разрежаются. Степень выраженности кожных изменений может быть различной [1]. Клинические проявления ихтиоза ослабевают в период полового созревания. Заболевание длится всю жизнь, обостряясь в зимнее время [1].
Ихтиоз рецессивный Х-сцепленный выделен из вульгарного ихтиоза на основании генетических исследований. Выявлены случаи деления в коротком плече Х-хромосомы, Х-Y-транслокации в кариотипе больных; генная мутация проявляется биохимическим дефектом — отсутствием фермента стероидсульфатазы в эпидермальных клетках и лейкоцитах [1].
Ихтиоз плода (гиперкератоз врожденный универсальный, кератома злокачественная, плод-арлекин) — форма врожденного ихтиоза, несовместимая с жизнью, характеризующаяся образованием толстого панциря из многочисленных чешуек с глубокими трещинами по всей поверхности кожного покрова; обычно сочетается с недоразвитием внутренних органов [3, 4]. Клиническая картина, развивающаяся в полном объеме только у мальчиков, характеризуется поражением всего кожного покрова, включая кожные складки (30 % случаев), в первые месяцы жизни (реже с рождения). Остаются непораженными только ладони и подошвы. У детей в процесс вовлечена кожа волосистой части головы, лица, шеи. С возрастом патологические изменения в указанных зонах ослабевают, а усиливаются изменения кожи в области живота, груди, конечностей. Чешуйки при этой форме ихтиоза большие, темные. Гиперкератоз особенно выражен в области разгибательных поверхностей локтевых и коленных суставов [1]. Для Х-сцепленного ихтиоза характерна также глубокая стромальная катаракта, возможны крипторхизм, малые размеры яичек, полового члена, инфертильность, отставание умственного развития [1], могут наблюдаться различные пороки развития (микроцефалия, стеноз привратника, аномалии скелета) [3, 4]. В диагностике этой формы ихтиоза, помимо клинической картины и гистологических данных, большое значение имеют результаты биохимического исследования, которые позволяют выявить накопление холестерола в сыворотке крови, коже. Возможна антенатальная диагностика этого вида ихтиоза по определению содержания эстрогенов в моче беременных [1].
Эритродермия ихтиозиформная врожденная — форма врожденного ихтиоза, выделенная Броком в 1902 г. Различают сухой и буллезный тип. Клиническое отличие ихтиозиформных эритродермий от обычного ихтиоза состоит в существовании воспаления с рождения. Эритродермия ихтиозиформная врожденная буллезная (гиперкератоз эпидермолитический, ихтиоз эпидермолитический) протекает с образованием пузырей и наличием симптома Никольского. Эритродермия ихтиозиформная врожденная небуллезная характеризуется образованием крупных чешуек, плотно фиксированных к подлежащей коже (особенно в области кожных складок), ускоренным ростом ногтей и волос, гипергидрозом ладоней и подошв. Диагностика основана преимущественно на клинических данных [3, 4]. Ихтиоз ламеллярный проявляется при рождении ребенка клинической картиной так называемого коллоидального плода. Кожа ребенка при рождении покрасневшая, полностью покрыта тонкой, сухой желтовато-коричневой пленкой, напоминающей коллодий. Такая пленка, просуществовав некоторое время, превращается в крупные чешуйки. С возрастом эритродермия регрессирует, а гиперкератоз усиливается. Поражение захватывает все кожные складки, причем изменения кожи в них часто более выражены. Кожа лица обычно красная, натянутая, шелушится. Волосистая часть головы покрыта обильными чешуйками. Наблюдается повышенная потливость кожи ладоней, подошв, лица. Волосы и ногти растут быстро (гипердермотрофия), ногтевые пластинки деформируются, утолщаются; отмечаются подногтевой гиперкератоз, диффузный кератоз ладоней и подошв. Характерным проявлением ламеллярного ихтиоза является также эктропион, которому нередко сопутствуют лагофтальм, кератит, фотофобия. Иногда при ламеллярном ихтиозе наблюдается умственная отсталость [1].
Сухой тип ихтиозиформной эритродермии, совпадая практически по клинической картине с ламеллярным ихтиозом, имеет следующие отличия: чешуйки чаще светлые (при ламеллярном ихтиозе более толстые, темные), эритродермия выраженная, вариабельной интенсивности (при ламеллярном ихтиозе средняя), отмечается некоторое разрежение волос на голове (при ламеллярном ихтиозе, кроме этого, возможны аномалии волосяного стержня), эктропион средний (при ламеллярном выраженный; скрученные ушные раковины) [1]. Ихтиоз эпидермолитический (гиперкератоз эпидермолитический, эритродермия ихтиозиформная буллезная) — редкая форма врожденного ихтиоза; наследуется по аутосомно-доминантному типу. Заболевание проявляется сразу после рождения ребенка в виде коллоидального плода. После отторжения пленки кожа новорожденного производит впечатление ошпаренной. Она ярко-красного цвета, с обширными участками отслоения эпидермиса с образованием эрозий и пузырей различной величины, с вялой покрышкой и положительным симптомом отслойки пузыря. Кожа ладоней и подошв утолщена, беловатого цвета, эктропиона нет. В тяжелых случаях процесс сопровождается геморрагическим компонентом (пурпура) и приводит к летальному исходу. В более легких случаях дети выживают. Чаще с возрастом количество пузырей резко уменьшается, а ороговение кожи усиливается неравномерно на разных участках. На 3–4-м году жизни отчетливо выявляется гиперкератоз в виде толстых коричневых веррукозных наслоений. Лицо обычно не поражено, за исключением легкого кератоза носогубных складок; рост волос и ногтей ускорен. На коже туловища может быть гиперкератоз типа игл, почти генерализованный, но неравномерный, сильнее выраженный в области складок кожи, где он принимает вид роговых гребешков. Характерно концентрическое расположение гребешков на разгибательных поверхностях суставов. Периодически на коже появляются пузыри, оставляющие эрозии, количество которых более выражено в первые несколько лет жизни [1].
Особенности пренатальной диагностики. Во втором триместре беременности можно провести биопсию кожи плода с последующим морфологическим исследованием с целью пренатальной диагностики летального буллезного эпидермолиза и ихтиозиформной эритродермии Брока. Процедура имеет те же противопоказания, что и получение крови плода. Существуют несколько способов биопсии кожи плода. Наиболее оптимальным из них является проведение процедуры под непосредственным контролем эхографии [2].
Приводим пример собстственного клинического наблюдения. В Донецком региональном центре охраны материнства и детства под наблюдением находился новорожденный ребенок с клиническими проявлениями ихтиозиформной эритродермии Брока. Из анамнеза: новорожденный ребенок от II беременности, срок гестации 39–40 недель (I беременность замершая в 6 недель, женщина на диспансерном учете по невынашиванию не состояла), протекавшей на фоне преэклампсии легкой степени тяжести, ВСД по гипертензивному типу, тазового предлежания плода, дистресса плода. Роды I, срочные, патологические, кесарево сечение в нижнем сегменте. В медико-генетическом центре при сроке беременности в 19 недель по результатам ультразвукового исследования выявлен гиперэхогенный фокус в левом желудочке; при повторном исследовании в 24 недели — данные прежние. При проведении ПЦР (при сроке беременности 17–20 недель) к Toxoplasma gondii — результат положительный. Учитывая анамнез предыдущей беременности, нельзя исключить риск внутриутробного инфицирования плода.
Состояние ребенка при рождении: новорожденная девочка массой 3150,0 г, оценка по шкале Апгар 7/8 баллов. Общее состояние на момент рождения оценено как удовлетворительное. При первичном осмотре обращало на себя внимание генерализованное поражение кожи: кожные покровы покрыты твердым «панцирем» сероватого цвета с глубокими трещинами, под ними кожа гиперемирована, отмечаются явления гиперкератоза, веки вывернуты наружу, ушные раковины плотные, деформированы, низко расположены, ладони и стопы пастозные, складчатость отсутствует (рис. 1–3).
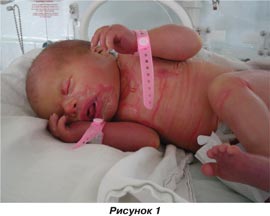
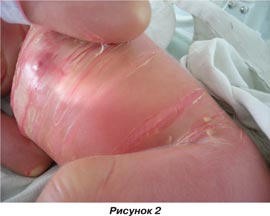
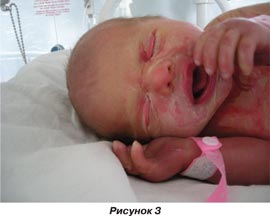
В соматическом статусе состояние в динамике не нарушено. Ребенок находился под наблюдением в палате интенсивной терапии, режим кювеза под контролем температурного режима и поддержания постоянной влажности. Энтеральное питание получал с первых суток, сосательный рефлекс выражен достаточно. В первые сутки после рождения консультирован медицинским генетиком: при клинико-генетическом изучении анамнеза дополнительно выявлено, что у прадедушки по линии отца (пробанда) — ихтиоз.
Для дальнейшего наблюдения, обследования и лечения ребенок на 2-е сутки был переведен в отделение неонатального наблюдения и лечения новорожденных. Ребенок неоднократно консультирован детским дерматовенерологом, диагноз «ихтиозиформная эритродермия Брока» подтвержден, назначено лечение по схеме: преднизолон в суточной дозе 3 мг/кг/сут в течение 10 дней, с последующим снижением дозы, до полной отмены; местно — 2% раствор эозина, топикрем (2% раствор мочевины), ванны с отваром льняного семени (100 г на 30 мл воды) или эмульсия триксера; антибактериальная терапия; седативная терапия; пробиотики. Также консультирован окулистом в динамике: кератопатия ОU. При клинико-лабораторном исследовании крови показатели в пределах нормы. Дополнительные инструментальные методы исследования: ультразвуковое исследование внутренних органов и нейросонография врожденных пороков развития не выявили. Динамика состояния: на 3–7-е сутки состояние тяжелое по основному заболеванию. Реакция на осмотр болезненная, явления гиперестезии, ребенок термолабилен. В невростатусе — мышечная дистония, гипорефлексия. Кожные покровы: пастозность век, кистей, голеней и стоп; лицевая часть черепа, волосистая часть головы, передняя брюшная стенка, спина с обильными участками крупнопластинчатого шелушения, явления гиперкератоза прогрессируют, на разгибательных поверхностях и в естественных складках — трещины с участками дефекта ткани и гиперемии (рис. 4–6).
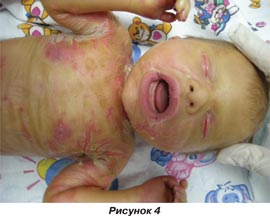
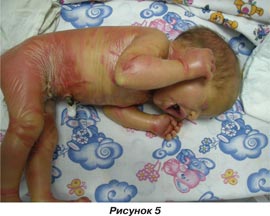
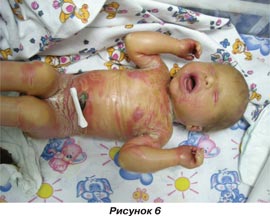
На фоне проводимого лечения отмечалась положительная динамика, через 17 суток locus morbi — кожные покровы розовые, отмечаются мелкопластинчатое шелушение в естественных складках, на дистальных фалангах верхних и нижних конечностей, волосистой части головы и лицевой части черепа, трещины на разгибательных поверхностях и стопах. В последующем по настоянию матери ребенок был переведен в отделение патологии новорожденных по месту жительства для дальнейшего лечения и наблюдения. Изучение катамнеза не представляется возможным.
Учитывая, что данная патология встречается редко, мы пришли к выводу, что с диагностической целью целесообразно проводить пренатальное медико-генетическое консультирование семей, особенно с отягощенным наследственным анамнезом. Прогноз зависит от тяжести процесса и времени начала лечения. При легких формах заболевания прогноз благоприятный, как в данном клиническом случае. Необходимо проведение диспансерного наблюдения с периодическим ежегодным противорецидивным лечением; систематическое применение жирных кремов и мазей обеспечивает длительное состояние ремиссии.
1. Иванов О.Л. Кожные и венерические болезни. — М.: Шико, 2006. — 377 с.
2. Ощепкова О.М., Семинский И.Ж. Профилактика наследственной патологии. Пренатальная диагностика // Сибирский медицинский журнал. — 2009. — № 3. — С. 5-10.
3. Parmentier L. Mapping of a second for lamellar ichthyosis to chromosome 2q33-35 // Hum. Molec. Genet. — 1996. — № 5. — P. 555-559.
4. Sundberg J.P. Harlequin ichthyosis (ichq.): a juvenile lethal mouse mutation with ichthyosiform dermatitis // Am. J. Path. — 1997. — № 151. — P. 293-310.
